Estudiar la utilidad de una modalidad específica de fisioterapia respiratoria, consistente en maniobras de espiración lenta prolongada seguida de tos provocada, en el tratamiento de la bronquiolitis aguda (BA) del lactante hospitalizado.
Pacientes y métodosEnsayo clínico aleatorizado y doble ciego realizado con 236 pacientes de edad inferior a 7 meses e ingresados con diagnóstico de bronquiolitis aguda, primer episodio, en la sección de lactantes de un hospital pediátrico de Madrid. Los pacientes fueron distribuidos aleatoriamente en el momento del ingreso en dos grupos: los que recibieron maniobras de fisioterapia respiratoria y los que recibieron otras maniobras placebo. Únicamente los fisioterapeutas que intervinieron en el estudio conocían la asignación de los niños. Los días de hospitalización y las horas de oxigenoterapia fueron utilizados como medida de resultado.
ResultadosDe la totalidad de los niños estudiados, el 57,6% recibió maniobras de fisioterapia respiratoria y el 42,4% restante recibió maniobras placebo. En el grupo que recibió fisioterapia la estancia media en el hospital fue de 4,56 días (intervalo de confianza [IC] del 95%, 4,36-6,06) y el tiempo medio de oxigenoterapia fue de 49,98 horas (IC del 95%, 43,64-67,13) frente a 4,54 días (IC del 95%, 3,81-5,73) y 53,53 horas (IC del 95%, 48,03-81,40), respectivamente, en el grupo que no recibió fisioterapia. Estos resultados en ningún caso alcanzan significación estadística. Los pacientes con estudio positivo de VRS (virus respiratorio sincitial) en aspirado nasofaríngeo y que recibieron maniobras de fisioterapia necesitaron menos horas de oxigenoterapia 48,80 horas (IC del 95%, 42,94-55,29) frente a 58,68 horas (IC del 95%, 55,46-65,52), respectivamente, siendo el único resultado estadísticamente significativo (p=0,042).
ConclusionesLos resultados obtenidos muestran que la fisioterapia respiratoria no ha sido eficaz para reducir la estancia hospitalaria ni el tiempo de oxigenoterapia en los pacientes con bronquiolitis aguda, sin embargo, en los niños con estudio positivo de VRS en aspirado nasofaríngeo se observó una necesidad menor de horas de oxígeno (p=0,042).
To study the utility of chest physiotherapy by increased exhalation technique with assisted cough in the acute bronchiolite of the hospitalized new-born babys
Patients and methodsDouble-blind clinical trial accomplished on 236 patients of age lower than 7 months and hospitalizad with diagnosis of acute bronchiolitis, first episode, in a pediatric department in Madrid.The patients were randomized in two groups: those who have received maneuvers of chest physiotherapy and those who have received maneuvers placebo. Only physiotherapist were aware of the allocation group of the infants. The days of hospitalization and the hours of oxygentherapy were used like result measurement.
ResultsFrom the totality of the studied children 57,6% received maneuvers of chest physiotherapy and 42,4% remaining received maneuvers placebo. In the group that received chest physiotherapy the average stay in the hospital was 4,56 days (95% confidence interval [CI] 4,36-6,06) and the average time of oxygentherapy was 49,98 (95% CI 43,64-67,13) hours opposite to 4,54 days (95%CI 3,81-5,73) and 53,53hours (95% CI 48,03-81,40) respectively in the group that did not receive chest physiotherapy. In the patients with analytical print for VRS and that received chest physiotherapy less hours of oxygen therapy were needed 48,80hours (95% CI 42,94-55,29) opposite to 56,68hours (95% CI 55,46-65,52) respectively, being the only one turned out as per statistics significantly (P=.042).
ConclusionsResults show that chest physiotherapy has not been effective in reducing hospital stay or length of oxygentherapy in patients with acute bronchiolitis, but in the positive study of children with respiratory syncytial virus in nasopharyngeal aspirate showed a reduced need hours of oxygen. hours (P=.042).
La bronquiolitis aguda (BA) del lactante sigue centrando el interés de los pediatras, tanto en la práctica clínica como en el campo de la investigación. McConnochie definió en 19931 los criterios clínicos de la enfermedad que está considerada como la infección respiratoria de vías bajas más frecuente en los primeros meses de vida, de etiología vírica casi siempre y que ocasiona una presión asistencial muy importante durante los meses de invierno en los centros de salud y en los hospitales. La única intervención aceptada de forma generalizada en el tratamiento de la BA son las medidas de apoyo (hidratación, aporte de oxígeno, lavados nasales) y, sin embargo, existe mucha variabilidad en la práctica clínica, ocasionando un consumo de recursos sanitarios considerable2.
La fisioterapia respiratoria aparece como medida de tratamiento complementario en la práctica totalidad de los manuales y artículos sobre manejo de la bronquiolitis3,4, pero es una medida cuya utilidad suscita controversia porque la evidencia científica desaconseja su aplicación. El objetivo principal de la fisioterapia es movilizar y ayudar a eliminar las secreciones, mejorando la ventilación y la capacidad funcional pulmonar5. Tradicionalmente, la fisioterapia respiratoria ha sido sinónimo de clapping y drenaje postural, técnicas que hoy día están prácticamente en desuso6; actualmente, se utilizan técnicas basadas en las modificaciones del flujo espiratorio que parecen ser mejor toleradas y que ocasionan menos complicaciones: la espiración lenta prolongada seguida de tos provocada intenta movilizar los mocos desde los bronquiolos más distales hasta la tráquea y así poder ser expulsados por la boca7.
Demostrar la utilidad de una técnica determinada de fisioterapia respiratoria es complicado debido a que son escasos los trabajos existentes, metodológicamente es difícil realizarlos con muestras representativas y además no hay estudios que comparen el ámbito hospitalario y el ambulatorio.
El objetivo del presente trabajo es estudiar la eficacia de las técnicas de espiración lenta prolongada seguida de tos provocada, aplicadas de manera aleatoria a un grupo de lactantes ingresados en el Hospital Infantil del Niño Jesús de Madrid y con diagnóstico de primer episodio de bronquiolitis aguda.
Pacientes y métodosSe trata de un ensayo clínico aleatorizado y doble ciego, realizado con 236 pacientes de edad inferior a 7 meses y que ingresaron con diagnóstico de BA, primer episodio, en la sección de lactantes del Hospital Infantil del Niño Jesús de Madrid, durante los meses de invierno de los años 2007-2008 y 2008-2009. No se realizó el cálculo del tamaño muestral por considerar que el número habitual de ingresos con el diagnóstico de BA en el periodo seleccionado era el adecuado y por la imprevisibilidad de la incidencia de la enfermedad.
Se diagnosticó BA, siguiendo los criterios de McConochie, a los niños con historia clínica previa de infección respiratoria de vías altas y clínica de distrés respiratorio y auscultación cardiopulmonar con sibilancias o sibilancias y roncus. Fueron ingresados los niños que presentaron al menos uno de los siguientes signos en la consulta de la urgencia hospitalaria: aspecto tóxico, historia de apnea/cianosis, frecuencia respiratoria >60 y saturación de oxígeno <94%.
Fueron excluidos del estudio los niños y niñas con problemas respiratorios crónicos, cardiopatías, niños con BA cuya gravedad inicial necesitó ingreso en UCI. También fueron excluidos los niños y niñas que presentaron alguna contraindicación para la aplicación de las maniobras de fisioterapia respiratoria.
Para su estudio los pacientes fueron distribuidos de manera aleatoria en dos grupos: un grupo recibió maniobras de fisioterapia respiratoria y el otro grupo (control) recibió maniobras placebo. La distribución se realizó en el momento del ingreso de acuerdo con una tabla de números aleatorios establecida previamente y que solo era conocida por los fisioterapeutas; se solicitó posteriormente la autorización a los padres mediante el consentimiento informado, por lo cual los dos grupos no resultaron con el mismo número de pacientes. Los padres, los médicos y el personal de enfermería desconocían la asignación de los lactantes a un grupo u otro y ese fue el motivo por el cual 16 padres no aceptaran la participación de sus hijos en el estudio. El comité ético del hospital autorizó la realización de la investigación.
Las maniobras de fisioterapia fueron aplicadas por dos fisioterapeutas del hospital y como eran los únicos que conocían la asignación de los pacientes al final del estudio lo comunicaron a los investigadores. El análisis de los resultados fue realizado por los pediatras una vez acabado el estudio.
El protocolo de técnicas de tratamiento de fisioterapia en la BA aplicado en el Hospital del Niño Jesús consiste en:
- –
Espiración lenta prolongada: técnica pasiva de ayuda espiratoria aplicada al bebé mediante una presión torácica-abdominal lenta que comienza al final de una espiración espontánea y que continua hasta el volumen residual, llegando a oponerse a dos o tres intentos de inspiración.
- –
Vibraciones manuales: aplicadas en el momento de la espiración.
- –
Tos provocada.
Estas maniobras han sido realizadas en cada sesión y se aplicaron dos sesiones diarias de una duración de 10 min aproximadamente cada una y hasta el momento del alta hospitalaria.
Las maniobras placebo aplicadas al grupo control consistieron en cambios posturales para que, de esta manera, padres, médicos y personal de enfermería no pudieran identificar el grupo de asignación.
Las medidas de resultado utilizadas en este trabajo han sido los días de hospitalización y las horas de oxigenoterapia recibidas.
El criterio para cesar la oxigenoterapia fue obtener cifras de saturación de O2≥94%. La saturación de oxígeno era registrada cada 4 h por la enfermería.
Los criterios de alta hospitalaria fueron: estar afebril, con buen estado general, tolerar alimentación oral y no precisar oxígeno.El análisis estadístico se realizó con el programa comercial SPSS11.0. Los datos básicos se expresaron en medias y desviaciones estándar en el caso de las variables cuantitativas y en números y porcentaje en el caso de las variables cualitativas. Se calcularon los intervalos de confianza (IC) del 95%.
Las comparaciones entre las variables cuantitativas se realizaron mediante el test de Mann-Whitney después de comprobar que no se ajustaban a una distribución normal (test de Kolmogorov-Smirnov). En las que se realizaron entre las variables cualitativas se utilizó la prueba de la chi al cuadrado. Se consideró significación estadística para p valores inferiores a 0,05.
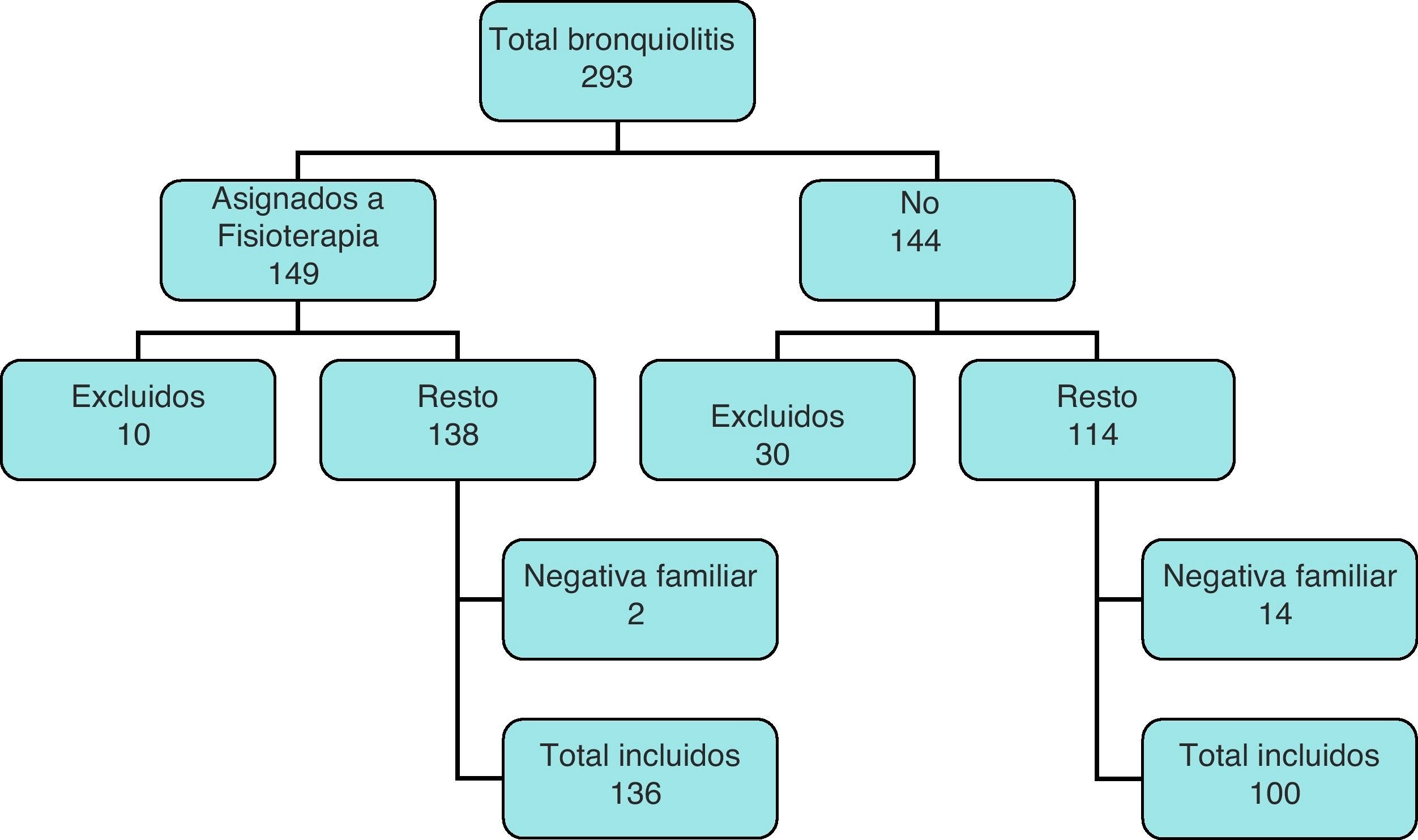
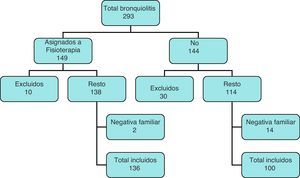
ResultadosEl total de pacientes ingresados con diagnostico de BA y edad inferior a 7 meses durante los periodos estacionales de 2007-2008 y 2008-2009 fueron 293 que se asignaron a los dos grupos de estudio al ingreso, excluyéndose posteriormente 40 porque tenían alguno de los criterios de exclusión señalados anteriormente. Del resto, en 16 casos hubo negativa familiar a la inclusión en el estudio (fig. 1).
Se incluyeron en el estudio 236 casos, de los cuales 140 (59,32%) eran niños y el resto niñas. No se registró ningún abandono en el tiempo que duró el estudio.
Los datos generales de los sujetos fueron los siguientes:
- –
Edad: media de 2,77 meses, rango de 9 días a 6,6 meses.
- –
Días de hospitalización: media de 4,92 días, rango de 1 a 17 días.
- –
Horas de oxigenoterapia: media de 58,19 horas, rango de 0 a 360 horas.
- –
Hospitalización en UCI: 19 pacientes (8,05%).
- –
Analíticas de sangre realizadas: 166 (70,31%).
- –
Radiografía de tórax: 180 (76,27%).
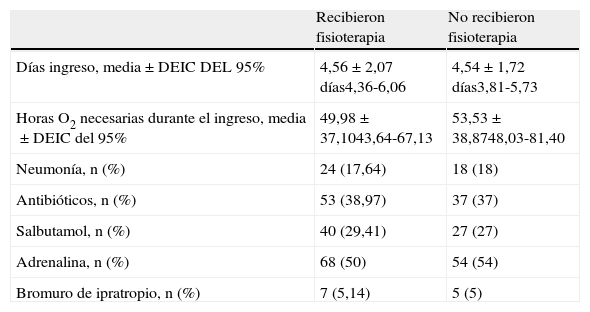
La medicación empleada en los pacientes consistió en: adrenalina en 50% de los niños que recibieron fisioterapia y en 54% de los pertenecientes al grupo que recibió maniobras placebo. Otros fármacos utilizados fueron: salbutamol (29,41% versus 27%) y bromuro de ipratropio (5,14% versus 5%). Tomaron antibiótico 38,9% de los niños pertenecientes al grupo que recibieron fisioterapia y 37% del grupo que recibió maniobras placebo.
En los datos generales y en las horas de oxigenoterapia destaca que el rango de horas va de 0 a 360 y la explicación es que 2 niños ingresaron sin oxígeno porque se estimó que, siendo muy pequeños, convenía mantenerlos en observación y se incluyeron en el estudio porque el análisis se hizo por intención de tratar.
Los 236 pacientes fueron distribuidos aleatoriamente en dos grupos, de manera que 136 pacientes (57,61%) recibieron maniobras de fisioterapia respiratoria y 100 pacientes (42,39%) las maniobras placebo.
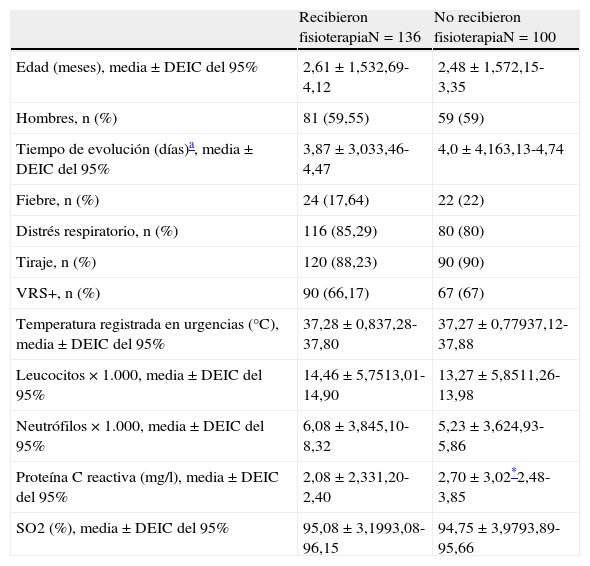
Las tablas 1 y 2 muestran los datos obtenidos en la comparación de las características de los pacientes y de los resultados evolutivos y los compara por grupos según que hayan recibido o no fisioterapia respiratoria; se puede ver que solamente se encuentra diferencia significativa (p=0,049), con un valor más alto de PCR, en el grupo que no recibió fisioterapia. No se encontraron diferencias en cuanto a días de ingreso, horas de oxigenoterapia necesarias durante el ingreso, edad de los niños estudiados, tiempo de evolución, temperatura registrada en urgencias, recuento de leucocitos, neutrófilos y saturación de oxígeno.
Características de los pacientes en los dos grupos de tratamiento
| Recibieron fisioterapiaN=136 | No recibieron fisioterapiaN=100 | |
| Edad (meses), media±DEIC del 95% | 2,61±1,532,69-4,12 | 2,48±1,572,15-3,35 |
| Hombres, n (%) | 81 (59,55) | 59 (59) |
| Tiempo de evolución (días)a, media±DEIC del 95% | 3,87±3,033,46-4,47 | 4,0±4,163,13-4,74 |
| Fiebre, n (%) | 24 (17,64) | 22 (22) |
| Distrés respiratorio, n (%) | 116 (85,29) | 80 (80) |
| Tiraje, n (%) | 120 (88,23) | 90 (90) |
| VRS+, n (%) | 90 (66,17) | 67 (67) |
| Temperatura registrada en urgencias (°C), media±DEIC del 95% | 37,28±0,837,28-37,80 | 37,27±0,77937,12-37,88 |
| Leucocitos×1.000, media±DEIC del 95% | 14,46±5,7513,01-14,90 | 13,27±5,8511,26-13,98 |
| Neutrófilos×1.000, media±DEIC del 95% | 6,08±3,845,10-8,32 | 5,23±3,624,93-5,86 |
| Proteína C reactiva (mg/l), media±DEIC del 95% | 2,08±2,331,20-2,40 | 2,70±3,02*2,48-3,85 |
| SO2 (%), media±DEIC del 95% | 95,08±3,1993,08-96,15 | 94,75±3,9793,89-95,66 |
DE: desviación estándar.
Resultados evolutivos de la aplicación de fisioterapia o maniobras placebo en los niños con bronquiolitis aguda
| Recibieron fisioterapia | No recibieron fisioterapia | |
| Días ingreso, media±DEIC DEL 95% | 4,56±2,07 días4,36-6,06 | 4,54±1,72 días3,81-5,73 |
| Horas O2 necesarias durante el ingreso, media±DEIC del 95% | 49,98±37,1043,64-67,13 | 53,53±38,8748,03-81,40 |
| Neumonía, n (%) | 24 (17,64) | 18 (18) |
| Antibióticos, n (%) | 53 (38,97) | 37 (37) |
| Salbutamol, n (%) | 40 (29,41) | 27 (27) |
| Adrenalina, n (%) | 68 (50) | 54 (54) |
| Bromuro de ipratropio, n (%) | 7 (5,14) | 5 (5) |
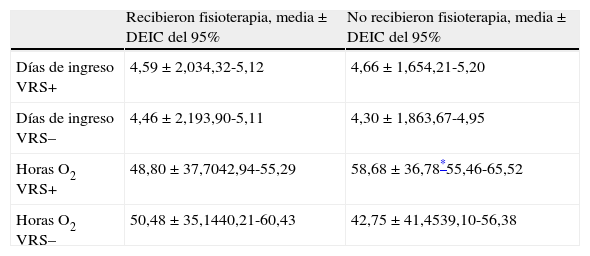
La tabla 3 refleja los datos obtenidos según el resultado de laboratorio en relación a la detección de VRS en aspirado nasofaríngeo, es decir VRS+ o VRS–, comparando los días de hospitalización y las horas de oxigenoterapia recibidas, permitiendo observar que el número de horas de oxigenoterapia en los pacientes VRS+ y que han recibido fisioterapia es significativamente inferior (p=0,042).
Días de ingreso y horas de oxigenoterapia según resultado VRS positivo o negativo en aspirado nasofaríngeo
| Recibieron fisioterapia, media±DEIC del 95% | No recibieron fisioterapia, media±DEIC del 95% | |
| Días de ingreso VRS+ | 4,59±2,034,32-5,12 | 4,66±1,654,21-5,20 |
| Días de ingreso VRS– | 4,46±2,193,90-5,11 | 4,30±1,863,67-4,95 |
| Horas O2 VRS+ | 48,80±37,7042,94-55,29 | 58,68±36,78*55,46-65,52 |
| Horas O2 VRS– | 50,48±35,1440,21-60,43 | 42,75±41,4539,10-56,38 |
DE: desviación estándar.
El tratamiento con fisioterapia respiratoria no aportó beneficio significativo a los pacientes en cuanto al tiempo que permanecieron ingresados, los días de hospitalización fueron 4,56±2,07 de media± frente a 4,54± 1,72 de los niños a los que se aplicaron maniobras placebo. Por lo que respecta a las horas de oxigenoterapia necesarias, tampoco se encontraron resultados beneficiosos significativos, en el grupo que recibió fisioterapia se necesitaron 49,98±37,10 horas de oxígeno de media± DE frente a 53,53±38,87 horas en el grupo control.
No se encontraron efectos adversos significativos durante el estudio. La técnica fue bien tolerada y los fisioterapeutas no comunicaron incidencias durante las maniobras aplicadas.
DiscusiónEste trabajo aporta la evaluación de una técnica de fisioterapia respiratoria consistente en espiración lenta prolongada seguida de tos provocada aplicada a lactantes ingresados por un primer episodio de BA, utilizando para valorar los resultados obtenidos el tiempo de hospitalización y las horas de oxigenoterapia empleadas.
Son escasos los estudios existentes sobre este tema8 y las conclusiones obtenidas de escasa validez debido a la metodología empleada: aplicación de técnicas en desuso9,10, pacientes ingresados en UCI11 y tamaño de las muestras pequeño.
La selección de variables de resultado es también motivo de controversia. Por lo que respecta al periodo de hospitalización, la bibliografía muestra que la estancia media hospitalaria por BA es de 3-5 días y nuestros resultados lo corroboran con una media de 4,92 días. La aplicación de fisioterapia respiratoria en nuestro caso no ha logrado reducir ese periodo de manera significativa. La evolución natural de la BA tiene una fase inicial en la cual predomina el edema y la inflamación de las vías respiratorias de pequeño calibre y una fase subaguda que acontecería en la segunda semana y en la cual se acumulan las secreciones en esas vías; si partimos de la base de que la fisioterapia respiratoria consiste en un conjunto de técnicas físicas encaminadas a eliminar las secreciones, es poco probable que se obtengan buenos resultados de una técnica cuando no se está aplicando en el momento más adecuado12.
Todos los niños incluidos en nuestro estudio han necesitado oxigenoterapia y las horas de oxígeno administradas no se han visto disminuidas significativamente con la aplicación de fisioterapia, con excepción de los pacientes con analítica positiva en aspirado nasofaríngeo para VRS, en cuyo caso el grupo que recibió maniobras de fisioterapia respiratoria necesitó, de manera significativa, menos horas de oxígeno. No hemos podido contrastar este resultado con otros estudios ni encontrado una explicación al respecto en la literatura. Es evidente que los resultados obtenidos en los niños que han precisado oxigenoterapia no son extrapolables a la población que no ha tenido esta necesidad. La BA es un proceso leve o moderado que la mayoría de las veces se resuelve de manera ambulatoria y es por este motivo que resulta complicado validar científicamente la fisioterapia respiratoria cuando todas las investigaciones que se han realizado ha sido en pacientes hospitalizados, cuyos resultados no se pueden extrapolar a la gran mayoría de los pacientes afectados por BA que no requieren hospitalización.
En Francia y países francófonos13–16 las técnicas de aceleración pasiva del flujo espiratorio son aplicadas en el tratamiento de la BA de manera sistemática, estando su uso recomendado y avalado por los expertos17–19. Recientemente, Gajdos et al.20 han publicado un estudio aleatorizado y doble ciego, realizado en varios hospitales con una muestra importante de pacientes y evaluando el tiempo de recuperación clínica de los niños con BA; sus resultados no aportan evidencia de que la utilización de fisioterapia acorte dicho periodo, con lo cual no es posible establecer la recomendación de utilizar estas maniobras en los lactantes hospitalizados por BA. Este trabajo pone de manifiesto la buena tolerancia de la técnica21, ya que ha demostrado la ausencia de efectos secundarios indeseables, nuestros resultados confirman este aspecto con la ausencia de abandonos el tiempo que duró el estudio y de comunicación de efectos adversos destacables.
Postiaux ha realizado dos estudios22,23 para valorar la eficacia de la espiración lenta prolongada seguida de tos provocada y para ello ha utilizado la mejoría clínica de los pacientes después de las sesiones. En este sentido, la Conferencia de Consenso recomienda que la selección de la variable resultado utilizada en futuros estudios valore la mejoría clínica aportada por la técnica en cuestión y que se utilicen para ello escalas de la gravedad de los síntomas.
La edad en nuestro estudio no ha influido en los resultados obtenidos, siendo la edad un motivo de consideración especial en algunas de las publicaciones existentes24–26 y concluyendo que en los lactantes más pequeños se hacen más intervenciones terapéuticas, aplicación de maniobras de fisioterapia respiratoria incluidas. Parece ser que la eficacia de la fisioterapia respiratoria podría disminuir en los lactantes más pequeños, ya que resulta difícil llegar a movilizar las secreciones en las vías de mínimo calibre de los niños más pequeños; no se sabe bien qué cambios acontecen a nivel pulmonar después de aplicar las maniobras de fisioterapia y eso dificulta llegar a conclusiones que expliquen la relación entre edad y eficacia de la fisioterapia.
Todos los estudios revisados se han realizado en hospital y, por tanto, sería necesario plantearse llevar a cabo estudios con metodología similar en la población ambulatoria, que en el caso de la BA es la inmensa mayoría. En nuestro caso, realizarse en pacientes ingresados supone un sesgo. Por otro lado, hemos analizado separadamente el grupo con VRS+para evaluar si la eficacia del tratamiento era distinto de acuerdo con la etiología de la BA.
Como conclusión, destacamos que las técnicas de fisioterapia empleadas en nuestro hospital no han resultado eficaces, salvo en los lactantes con BA y VRS+. Teniendo en cuenta la prevalencia de la BA, su repercusión a nivel asistencial y económico, sería deseable insistir en futuros estudios sobre este tema.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.
AgradecimientosLos autores agradecen la colaboración de Virginia Jiménez Antón y Rosa Barceló del Río en el presente trabajo.