El asma es una enfermedad crónica frecuente en la edad pediátrica, y precisa un seguimiento estrecho. Para lograr un buen control de la enfermedad las Guías de Práctica Clínica ofrecen recomendaciones basadas en la evidencia científica.
ObjetivoValorar el manejo del asma que se realiza en Atención Primaria de la Comunidad de Madrid, y la adecuación a las recomendaciones de las guías por parte de los profesionales sanitarios. Analizar la relación del manejo con la edad, el nivel socioeconómico de la población y la presión asistencial de los centros de salud.
MétodosEstudio longitudinal retrospectivo en pacientes de 6 a 14 años con un nuevo diagnóstico de asma durante el año 2021 en los centros de salud de la Comunidad de Madrid. Se analizaron variables sociodemográficas, clínicas y el cumplimiento de las recomendaciones al diagnóstico y durante un año de seguimiento. La fuente de información fue la historia clínica electrónica para atención primaria.
ResultadosEl cumplimiento de las recomendaciones al diagnóstico de la enfermedad fue del 5,84%, con diferencias según el nivel socioeconómico (p=0,033) y la presión asistencial (p=0,006). El cumplimiento de las recomendaciones durante el seguimiento fue del 12,73%, con diferencias según la edad (p=0,01), nivel socioeconómico (p=0,006) y la presión asistencial (p=0,002).
ConclusionesEl cumplimiento registrado de las recomendaciones sobre el manejo del asma en Atención Primaria de la Comunidad de Madrid es bajo. Es necesario fomentar estrategias para mejorar el manejo de esta enfermedad y, la adhesión de los profesionales a los programas diseñados para ello.
Asthma is a common chronic disease in the paediatric age group that requires close followup. Clinical practice guidelines offer evidence-based recommendations to achieve adequate control of the disease.
ObjectiveTo assess the management of childhood asthma in the primary care setting in the Community of Madrid, and the adherence of health care professionals to guideline recommendations. To analyse the association of asthma management with age, the socioeconomic level of the catchment population and the workload of primary care centres.
Methodsretrospective longitudinal study in patients aged 6 to 14 years newly diagnosed with asthma in primary care centres of the Community of Madrid in 2021. We analysed sociodemographic and clinical variables and the compliance with recommendations at the time of diagnosis and over 1 year of followup. The source of data was the electronic health record database of the primary care system.
ResultsWe found a proportion of compliance with the recommendations upon diagnosis of the disease of 5.84%, with differences associated to the socioeconomic level of the catchment population (P=.033), and the pressure of care (P=.006). The proportion of compliance with recommendations during followup was 12.73%, with differences based on age (P=.01), socioeconomic level (P=.006) and centre workloads (P=.002).
ConclusionsCompliance with the recommendations of the main childhood asthma management guidelines in the primary care setting was low in the Community of Madrid. Strategies need to be implemented to improve the management of this disease and the adherence of professionals to the protocols developed for this purpose.
El asma infantojuvenil es un importante problema de salud pública1 por su alta prevalencia2–4, y sus elevados costes sanitarios1. La limitación de las actividades diarias, el absentismo escolar y los días de trabajo perdidos por sus cuidadores, impactan sustancialmente en la calidad de vida del niño y sus familias2,5.
El asma es una enfermedad heterogénea que puede variar a lo largo de su evolución y, que afecta de manera variable a distintos pacientes, por lo que debe ser evaluada periódicamente5. El principal objetivo del tratamiento es alcanzar un buen control de la enfermedad para poder llevar a cabo una vida sin restricciones4,6–8. Sin embargo, se estima que menos del 50% de los pacientes tienen su enfermedad controlada5,6. La educación y el seguimiento de los pacientes es fundamental3, y los pediatras de atención primaria (AP) son los profesionales mejor situados para llevarlo a cabo1.
Para optimizar el manejo de los pacientes, se han elaborado las Guías de Práctica Clínica (GPC) que ofrecen recomendaciones diagnósticas y terapéuticas basadas en la evidencia científica1. El documento de referencia a nivel mundial es la Global Initiative for Asthma (GINA)9 y, en España, la Guía Española para el Manejo del Asma (GEMA), con participación de todos los profesionales implicados en la atención al asma10.
La atención sanitaria en España es competencia de las comunidades autónomas. Desde el año 2002, se han publicado programas y planes de atención al asma infantil, adaptando las recomendaciones de las GPC a los recursos de cada comunidad1,11. Sin embargo, se sospecha que el cumplimiento de las recomendaciones y la adhesión a los programas por parte de los pediatras de AP, es menor de lo deseable. En ello podrían influir la sobrecarga asistencial de los profesionales, las desigualdades socioeconómicas de la población atendida y el perfil de los pacientes, originando variabilidad en la práctica clínica y una atención subóptima. En la Comunidad de Madrid, la atención al asma en la infancia y adolescencia fue incluida en la cartera de servicios en el año 200712. En su última actualización de 2021, se desarrolló un plan de atención al asma que queda registrado en la historia clínica electrónica (HCE) del paciente13. En él se tienen en cuenta indicadores de calidad, como una forma objetiva de valorar la calidad de la atención ofrecida y el seguimiento de las guías de referencia14,15.
Nuestro objetivo es describir el manejo de los pacientes con un nuevo diagnóstico de asma en el año 2021 en pediatría de atención primaria de la Comunidad de Madrid, y el grado de adecuación de los pediatras a las recomendaciones de las GPC vigentes en ese momento16,17, basado en los datos registrados en el plan de atención al asma en la infancia y adolescencia de la comunidad. Se analizó la relación de la edad, el nivel socioeconómico de la población y la presión asistencial de los centros de salud con la adecuación a las recomendaciones.
MétodosDiseño. Estudio descriptivo longitudinal retrospectivo.
Ámbito de estudio. Doscientos sesenta centros de AP del Servicio Madrileño de Salud que atienden población pediátrica.
Fuente de datos. La fuente de información fue la historia clínica electrónica única centralizada para atención primaria de la Comunidad de Madrid (AP-Madrid®). La dirección técnica de sistemas de información de la gerencia asistencial de AP de la Comunidad de Madrid proporcionó los datos anonimizados.
Sujetos de estudio. Pacientes con nuevo diagnóstico de asma en el año 2021, codificado en la HCE como CIAP2-R96 con edades comprendidas entre 6 y 14 años, y revisados al menos una vez en el año 2022. Se excluyeron los pacientes con un diagnóstico de asma anterior a 2021.
El periodo de estudio incluyó desde el momento del diagnóstico en 2021 hasta el 31/12/2022 (al menos un año de seguimiento).
Variables estudiadasSociodemográficas
- •
Sexo y edad.
- •
Nivel socioeconómico (NSE): según el índice de privación asignado a cada centro de salud, construido con cinco indicadores: nivel educativo, calidad de la vivienda, demografía, cultura y empleo. Clasifica a la población en cuartiles (Q1 a Q4, de mayor a menor NSE, respectivamente)18.
- •
Presión asistencial del centro de salud: se calculó mediante la fórmula: número de pacientes atendidos en las consultas de pediatría al año/número de pediatras del centro × total de días laborables en el año, en el año 2022 que abarca la mayor parte del seguimiento de los pacientes.
Clínicas
Recogidas en el protocolo de atención al asma de la HCE13. En caso de más de un registro se tuvo en cuenta el más reciente:
- •
Adecuación a las recomendaciones de la GEMA16 y GINA17, por parte de los profesionales sanitarios, según los indicadores de la tabla 1.
Tabla 1.Variables y criterios de adecuación a las recomendaciones evaluadosa
Variables Criterios de adecuación Al diagnóstico Realización de prueba de función pulmonar – Adecuado: registro de prueba de función pulmonar en el año del diagnóstico– Inadecuado: no registro Valoración de la gravedad del asma al diagnóstico – Adecuado: registro de la gravedad del asma en el año del diagnóstico– Inadecuado: no registro En el seguimiento Valoración del grado de control actual y del riesgo futuro de exacerbaciones – Adecuado: al menos una vez al año– Inadecuado: menos de una vez al año Clasificación de la gravedad – Adecuado: al menos una vez al año Comprobación de la técnica inhalatoria – Adecuado: al menos una vez al año– Inadecuado: menos de una vez al año Revisión del tratamiento – Adecuado: al menos una vez al año– Inadecuado: menos de una vez al año Educación estructurada:– Uso de inhaladores– Evitación de desencadenantes– Reconocimiento de la crisis– Exposición/consumo de tabaco Para cada variable:– Adecuado: al menos una vez al año– Inadecuado: menos de una vez al añoDe forma agrupada para todas las variables de educación– Adecuado: cumplimiento de todas las variables de educación estructurada– Inadecuado: los pacientes que no cumplan lo previo - •
Clasificación de la gravedad del asma, según la GEMA 4.419, incluida en el protocolo de atención al asma de la Comunidad de Madrid en 2021.
- •
Grado de control, según resultados del Cuestionario de Control de Asma en Niños (CAN)20.
- •
Afectación del asma en la vida diaria, si presentaban síntomas intercrisis, limitación de la actividad física y/o repercusión en el sueño.
- •
Exacerbaciones, visitas a urgencias e ingresos hospitalarios en el periodo de seguimiento.
Los datos cuantitativos se describieron con la media y la desviación estándar, y los cualitativos como frecuencias absolutas y distribución de frecuencias.
Para la comparación de las variables clínicas y sociodemográficas según sexo, grupo de edad y NSE (todas variables cualitativas con distribución normal) se utilizó el test de Chi-cuadrado.
Para la comparación de la adecuación a las recomendaciones con la edad y NSE se usaron modelos de regresión logística simple; y con la presión asistencial se utilizaron la t de Student y el análisis de la varianza, según el número de categorías.
Las tasas crudas de incidencia se calcularon con sus intervalos de confianza al 95% (IC 95%) por 1.000 habitantes/año, global, por sexo y por grupo de edad, usando como numerador los casos y como denominador la población con tarjeta sanitaria en el año de estudio.
Aspectos éticos y legalesEl estudio cuenta con el Dictamen Favorable del Comité de Ética de la Investigación del Hospital 12 de Octubre de Madrid y con el Informe Favorable de la Comisión Central de Investigación de la Gerencia Asistencial de AP de Madrid. Toda la información fue recibida de forma anónima.
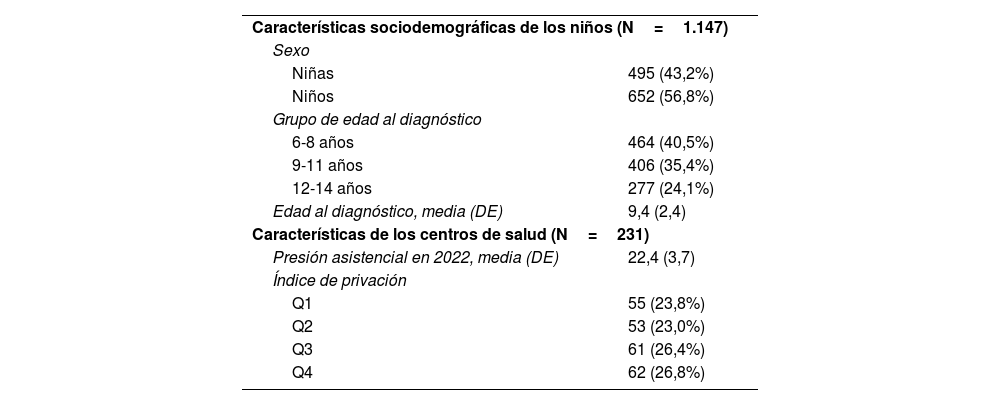
ResultadosSe incluyeron 1.147 pacientes con edades comprendidas entre 6 y 14 años con nuevo diagnóstico de asma registrado en 2021 (tabla 2).
Descripción de la población de estudio
| Características sociodemográficas de los niños (N=1.147) | |
| Sexo | |
| Niñas | 495 (43,2%) |
| Niños | 652 (56,8%) |
| Grupo de edad al diagnóstico | |
| 6-8 años | 464 (40,5%) |
| 9-11 años | 406 (35,4%) |
| 12-14 años | 277 (24,1%) |
| Edad al diagnóstico, media (DE) | 9,4 (2,4) |
| Características de los centros de salud (N=231) | |
| Presión asistencial en 2022, media (DE) | 22,4 (3,7) |
| Índice de privación | |
| Q1 | 55 (23,8%) |
| Q2 | 53 (23,0%) |
| Q3 | 61 (26,4%) |
| Q4 | 62 (26,8%) |
DE: desviación estándar.
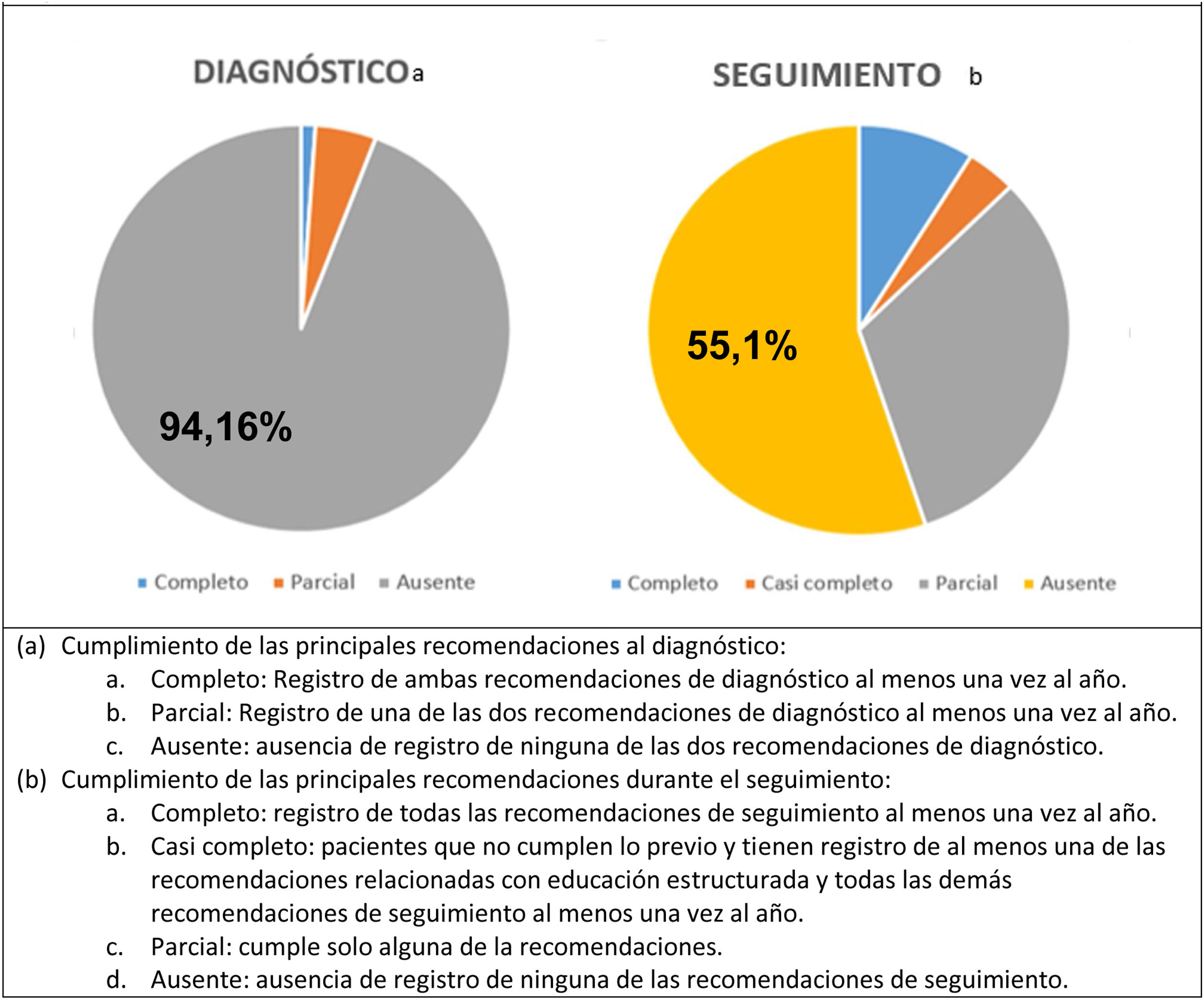
En la figura 1 se muestra el cumplimiento global de las recomendaciones estudiadas relativas al diagnóstico y seguimiento del asma. En las tablas 3 y 4 se expone el cumplimiento de las recomendaciones según grupo de edad y NSE, respectivamente. Se calcularon los OR y sus IC 95% tomando como referencia el grupo de mayor edad en la tabla 3, y el cuartil más desfavorecido (Q4) en la tabla 4.
Cumplimiento de recomendaciones según edad
| Grupo de edad al diagnostico | ||||
|---|---|---|---|---|
| Recomendación | Total | 6-8 años | 9-11 años | 12-14 años (Ref.)d |
| Diagnóstico | ||||
| Espirometría al diagnóstico | ||||
| % cumplimiento | 4,53% | 4,96% | 4,43% | 3,97% |
| OR (IC95%) | 1,26 (0,61-2,63) | 1,12 (0,52-2,4) | ----- | |
| P | p=0,54 | p=0,77 | ----- | |
| Clasificación de la gravedad | ||||
| % cumplimiento | 2,44% | 2,80% | 1,72% | 2,89% |
| OR (IC95%) | 0,95 (0,40-2,37) | 0,59 (0,21-1,65) | ----- | |
| P | p=0,95 | p=0,31 | ----- | |
| Adecuación en el Diagnosticoa | ||||
| % cumplimiento | 5,84% | 6,90% | 5,17% | 5,05% |
| OR (IC95%) | 1,39 (0,73-2,66) | 1,02 (0,51-2,05) | ----- | |
| P | p=0,31 | p=0,94 | ----- | |
| Seguimiento | ||||
| Valoración del grado de control actual y del riesgo futuro de exacerbaciones al menos una vez al año. | ||||
| % cumplimiento | 12,38% | 15,09% | 11,58% | 9,03% |
| OR (IC95%) | 1,79 (1,11-2,90) | 1,32 (0,79-2,20) | ---- | |
| P | p=0,018 | p=0,288 | ----- | |
| Valoración de la gravedad al menos una vez al año. | ||||
| % cumplimiento | 11,07 | 14,66% | 9,36% | 7,58% |
| OR (IC95%) | 2,09 (1,25-3,50) | 1,26 (0,72-2,20) | ----- | |
| P | p=0,005 | p=0,42 | ----- | |
| Comprobación técnica inhalatoria al menos una vez al año. | ||||
| % cumplimiento | 14,04% | 16,81% | 13,05% | 10,83% |
| OR (IC95%) | 1,66 (1,06-2,61) | 1,24 (0,77-1,99) | ----- | |
| P | p=0,027 | p=0,38 | ----- | |
| Revisión del tratamiento al menos una vez al año. | ||||
| % cumplimiento | 12,99% | 16,38% | 11,82% | 9,03% |
| OR (IC95%) | 1,97 (1,22-3,19) | 1,35 (0,81-2,25) | ----- | |
| P | p=0,005 | p=0,24 | ----- | |
| Instrucción en el uso de inhaladores | ||||
| % cumplimiento | 14,56% | 18,10% | 13,05% | 10,83% |
| OR (IC95%) | 1,82 (1,16-2,84) | 1,24 (0,77-1,99) | ----- | |
| P | p=0,009 | p=0,38 | ----- | |
| Evitación de desencadenantes | ||||
| % cumplimiento | 13,78% | 16,59% | 12,56% | 10,83% |
| OR (IC95%) | 1,64 (1,04-2,57) | 1,18 (0,73-1,91) | ----- | |
| P | p=0,032 | p=0,49 | ----- | |
| Reconocimiento de la crisis | ||||
| % cumplimiento | 14,12% | 17,46% | 12,81% | 10,47% |
| OR (IC95%) | 1,81 (1,15-2,85) | 1,26 (0,77-2,03) | ----- | |
| P | p=0,01 | p=0,35 | ----- | |
| Exploración y consejo antitabaco | ||||
| % cumplimiento | 43,68% | 35,78% | 38,67% | 64,26% |
| OR (IC95%) | 0,31 (0,23-0,42) | 0,35 (0,26-0,48) | ----- | |
| P | p=0,000 | p=0,000 | ----- | |
| Educación estructuradab | ||||
| % cumplimiento | 13,51% | 16,38% | 12,56% | 10,11% |
| OR (IC95%) | 1,74 (1,10-2,76) | 1,28 (0,78-2,08) | ----- | |
| P | p=0,018 | p=0,33 | ----- | |
| Adecuación en Seguimientoc | ||||
| % cumplimiento | 12,73% | 15,73% | 11,82% | 9,03% |
| OR (IC95%) | 1,88 (1,16-3,04) | 1,35 (0,81-2,25) | ----- | |
| P | p=0,01 | p=0,24 | ----- | |
IC 95%: intervalo de confianza al 95%; OR: odds ratio; P: significación estadística.
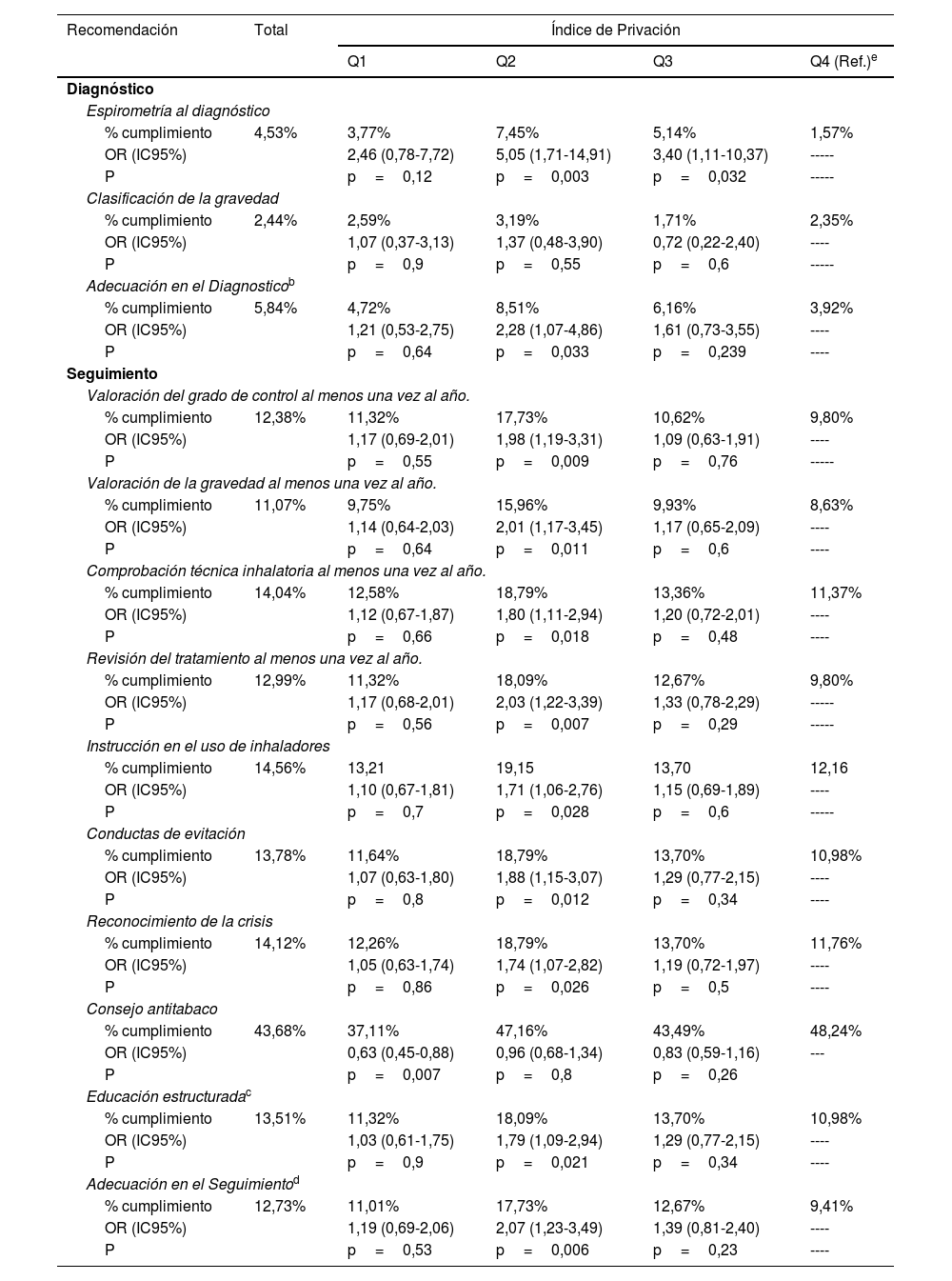
Cumplimiento de recomendaciones según Índice de privacióna
| Recomendación | Total | Índice de Privación | |||
|---|---|---|---|---|---|
| Q1 | Q2 | Q3 | Q4 (Ref.)e | ||
| Diagnóstico | |||||
| Espirometría al diagnóstico | |||||
| % cumplimiento | 4,53% | 3,77% | 7,45% | 5,14% | 1,57% |
| OR (IC95%) | 2,46 (0,78-7,72) | 5,05 (1,71-14,91) | 3,40 (1,11-10,37) | ----- | |
| P | p=0,12 | p=0,003 | p=0,032 | ----- | |
| Clasificación de la gravedad | |||||
| % cumplimiento | 2,44% | 2,59% | 3,19% | 1,71% | 2,35% |
| OR (IC95%) | 1,07 (0,37-3,13) | 1,37 (0,48-3,90) | 0,72 (0,22-2,40) | ---- | |
| P | p=0,9 | p=0,55 | p=0,6 | ----- | |
| Adecuación en el Diagnosticob | |||||
| % cumplimiento | 5,84% | 4,72% | 8,51% | 6,16% | 3,92% |
| OR (IC95%) | 1,21 (0,53-2,75) | 2,28 (1,07-4,86) | 1,61 (0,73-3,55) | ---- | |
| P | p=0,64 | p=0,033 | p=0,239 | ---- | |
| Seguimiento | |||||
| Valoración del grado de control al menos una vez al año. | |||||
| % cumplimiento | 12,38% | 11,32% | 17,73% | 10,62% | 9,80% |
| OR (IC95%) | 1,17 (0,69-2,01) | 1,98 (1,19-3,31) | 1,09 (0,63-1,91) | ---- | |
| P | p=0,55 | p=0,009 | p=0,76 | ----- | |
| Valoración de la gravedad al menos una vez al año. | |||||
| % cumplimiento | 11,07% | 9,75% | 15,96% | 9,93% | 8,63% |
| OR (IC95%) | 1,14 (0,64-2,03) | 2,01 (1,17-3,45) | 1,17 (0,65-2,09) | ---- | |
| P | p=0,64 | p=0,011 | p=0,6 | ---- | |
| Comprobación técnica inhalatoria al menos una vez al año. | |||||
| % cumplimiento | 14,04% | 12,58% | 18,79% | 13,36% | 11,37% |
| OR (IC95%) | 1,12 (0,67-1,87) | 1,80 (1,11-2,94) | 1,20 (0,72-2,01) | ---- | |
| P | p=0,66 | p=0,018 | p=0,48 | ---- | |
| Revisión del tratamiento al menos una vez al año. | |||||
| % cumplimiento | 12,99% | 11,32% | 18,09% | 12,67% | 9,80% |
| OR (IC95%) | 1,17 (0,68-2,01) | 2,03 (1,22-3,39) | 1,33 (0,78-2,29) | ----- | |
| P | p=0,56 | p=0,007 | p=0,29 | ----- | |
| Instrucción en el uso de inhaladores | |||||
| % cumplimiento | 14,56% | 13,21 | 19,15 | 13,70 | 12,16 |
| OR (IC95%) | 1,10 (0,67-1,81) | 1,71 (1,06-2,76) | 1,15 (0,69-1,89) | ---- | |
| P | p=0,7 | p=0,028 | p=0,6 | ----- | |
| Conductas de evitación | |||||
| % cumplimiento | 13,78% | 11,64% | 18,79% | 13,70% | 10,98% |
| OR (IC95%) | 1,07 (0,63-1,80) | 1,88 (1,15-3,07) | 1,29 (0,77-2,15) | ---- | |
| P | p=0,8 | p=0,012 | p=0,34 | ---- | |
| Reconocimiento de la crisis | |||||
| % cumplimiento | 14,12% | 12,26% | 18,79% | 13,70% | 11,76% |
| OR (IC95%) | 1,05 (0,63-1,74) | 1,74 (1,07-2,82) | 1,19 (0,72-1,97) | ---- | |
| P | p=0,86 | p=0,026 | p=0,5 | ---- | |
| Consejo antitabaco | |||||
| % cumplimiento | 43,68% | 37,11% | 47,16% | 43,49% | 48,24% |
| OR (IC95%) | 0,63 (0,45-0,88) | 0,96 (0,68-1,34) | 0,83 (0,59-1,16) | --- | |
| P | p=0,007 | p=0,8 | p=0,26 | ||
| Educación estructuradac | |||||
| % cumplimiento | 13,51% | 11,32% | 18,09% | 13,70% | 10,98% |
| OR (IC95%) | 1,03 (0,61-1,75) | 1,79 (1,09-2,94) | 1,29 (0,77-2,15) | ---- | |
| P | p=0,9 | p=0,021 | p=0,34 | ---- | |
| Adecuación en el Seguimientod | |||||
| % cumplimiento | 12,73% | 11,01% | 17,73% | 12,67% | 9,41% |
| OR (IC95%) | 1,19 (0,69-2,06) | 2,07 (1,23-3,49) | 1,39 (0,81-2,40) | ---- | |
| P | p=0,53 | p=0,006 | p=0,23 | ---- | |
IC 95%: intervalo de confianza al 95%; OR: odds ratio; P: significación estadística.
Q1, Q2, Q3 y Q4: cuartil 1, 2, 3 y 4 del índice de privación.
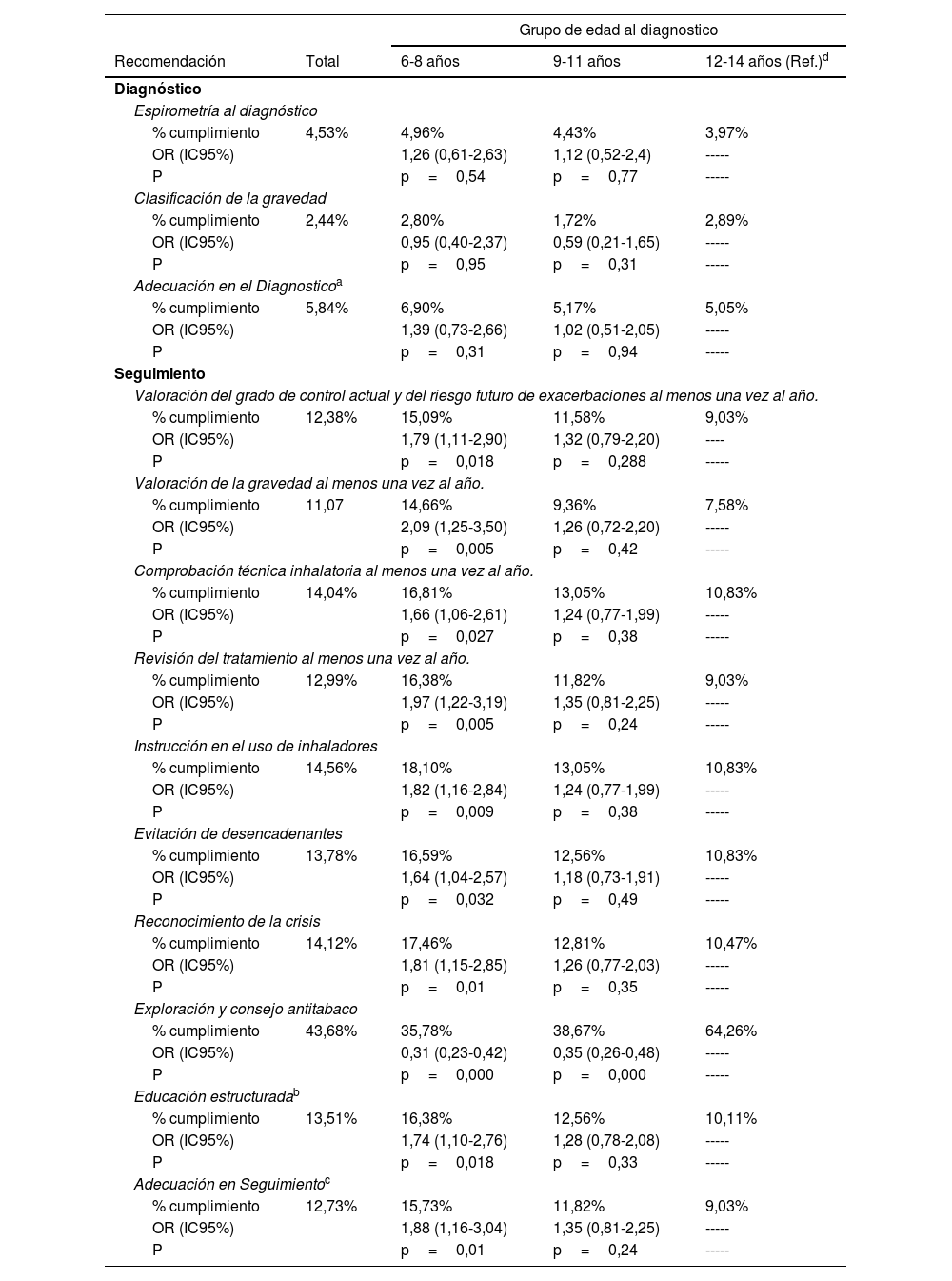
El 94,2% de los sujetos no tenía registrada ninguna de las actividades recomendadas para el diagnóstico, sin diferencias entre grupos de edad. Según el NSE, los centros con índice de privación Q2 tenían un cumplimiento global significativamente mayor (p=0,03; OR: 2,28; IC 95%: 1,07-4,86) (tabla 4).
La presión asistencial fue de 19,81 (±3,39SD) pacientes/día en el grupo de cumplimiento total, versus 22,63 (±3,65SD) pacientes/día en el grupo con cumplimiento parcial o ausente (p=0,006; diferencia de medias: 2,82; IC 95%: 0,83-4,82).
Adecuación a las recomendaciones de seguimientoEl 44,9% de los pacientes tenían registro de alguna de las variables recomendadas durante el seguimiento, siendo la más frecuente el consejo antitabaco (43,7%).
Tanto para el cumplimiento global de las recomendaciones, como para la mayoría de ellas valoradas de manera individual se observaron diferencias significativas por grupo de edad y NSE (tablas 3 y 4).
El porcentaje de cumplimiento de las recomendaciones fue significativamente mayor en el grupo de pacientes con menor edad, salvo el consejo antitabaco, que se registró en un porcentaje superior en el grupo de 12-14 años.
Por nivel socioeconómico, el cumplimiento de todas las recomendaciones fue mayor en el Q2, a excepción del consejo antitabaco que se registró más en el cuartil más desfavorecido (Q4).
La presión asistencial fue de 21,77 (±3,19) pacientes/día en aquellos con un registro completo de las recomendaciones, y 22,69 (±3,64) pacientes/día en el grupo con registro ausente (p=0,05; diferencia de medias: 0,92; IC 95%: 0,02-1,82).
También se observaron dichas diferencias en todas las recomendaciones de manera individual, salvo en el consejo antitabaco.
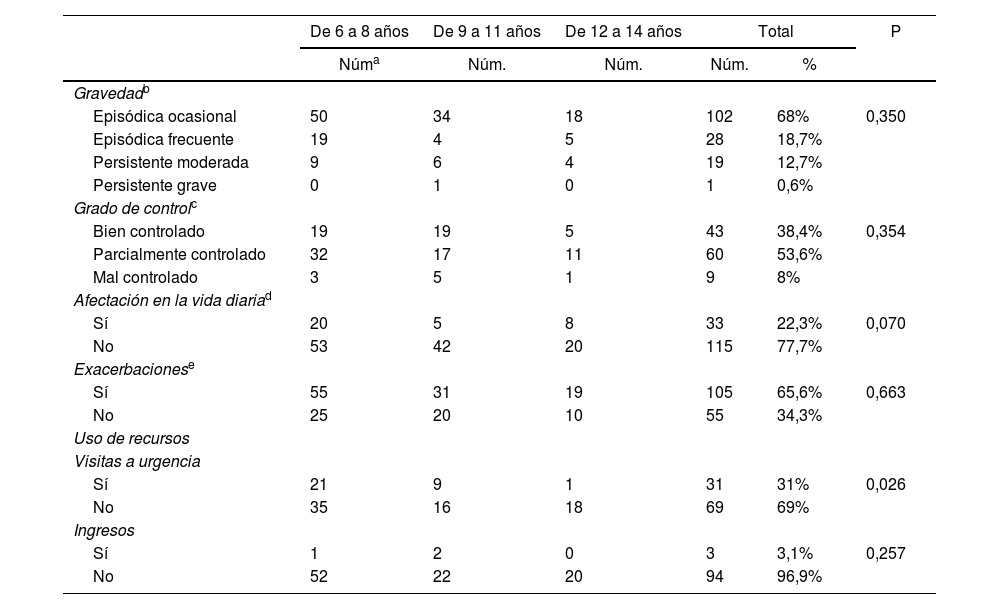
Características clínicas de la población de estudio (tabla 5)El 68% de los pacientes se clasificaron como asma episódica ocasional. El 53,6% tenían el asma parcialmente controlada. El 22,3% de los sujetos presentaron algún tipo de afectación en su vida diaria. No se encontraron diferencias significativas en las características clínicas según sexo, edad, ni NSE, excepto en las visitas a urgencias en el último año, que fueron menores en el grupo de mayor edad.
Características clínicas de la población de estudio con registro según edad al diagnóstico
| De 6 a 8 años | De 9 a 11 años | De 12 a 14 años | Total | P | ||
|---|---|---|---|---|---|---|
| Núma | Núm. | Núm. | Núm. | % | ||
| Gravedadb | ||||||
| Episódica ocasional | 50 | 34 | 18 | 102 | 68% | 0,350 |
| Episódica frecuente | 19 | 4 | 5 | 28 | 18,7% | |
| Persistente moderada | 9 | 6 | 4 | 19 | 12,7% | |
| Persistente grave | 0 | 1 | 0 | 1 | 0,6% | |
| Grado de controlc | ||||||
| Bien controlado | 19 | 19 | 5 | 43 | 38,4% | 0,354 |
| Parcialmente controlado | 32 | 17 | 11 | 60 | 53,6% | |
| Mal controlado | 3 | 5 | 1 | 9 | 8% | |
| Afectación en la vida diariad | ||||||
| Sí | 20 | 5 | 8 | 33 | 22,3% | 0,070 |
| No | 53 | 42 | 20 | 115 | 77,7% | |
| Exacerbacionese | ||||||
| Sí | 55 | 31 | 19 | 105 | 65,6% | 0,663 |
| No | 25 | 20 | 10 | 55 | 34,3% | |
| Uso de recursos | ||||||
| Visitas a urgencia | ||||||
| Sí | 21 | 9 | 1 | 31 | 31% | 0,026 |
| No | 35 | 16 | 18 | 69 | 69% | |
| Ingresos | ||||||
| Sí | 1 | 2 | 0 | 3 | 3,1% | 0,257 |
| No | 52 | 22 | 20 | 94 | 96,9% | |
P: nivel de significación estadística.
Última clasificación de gravedad registrada. Se utilizó la clasificación utilizada en el protocolo de la Comunidad de Madrid en 2021-2022 basada en la guía GEMA 4.4. que establece 4 categorías de gravedad al diagnóstico.
Último registro de grado de control mediante cuestionario CAN. Consta de 9 preguntas sobre la clínica presentada en el último mes y establece 3 grados de control: Bien controlada (0 puntos), parcialmente controlada (1-8 puntos), mal controlada (> 8 puntos).
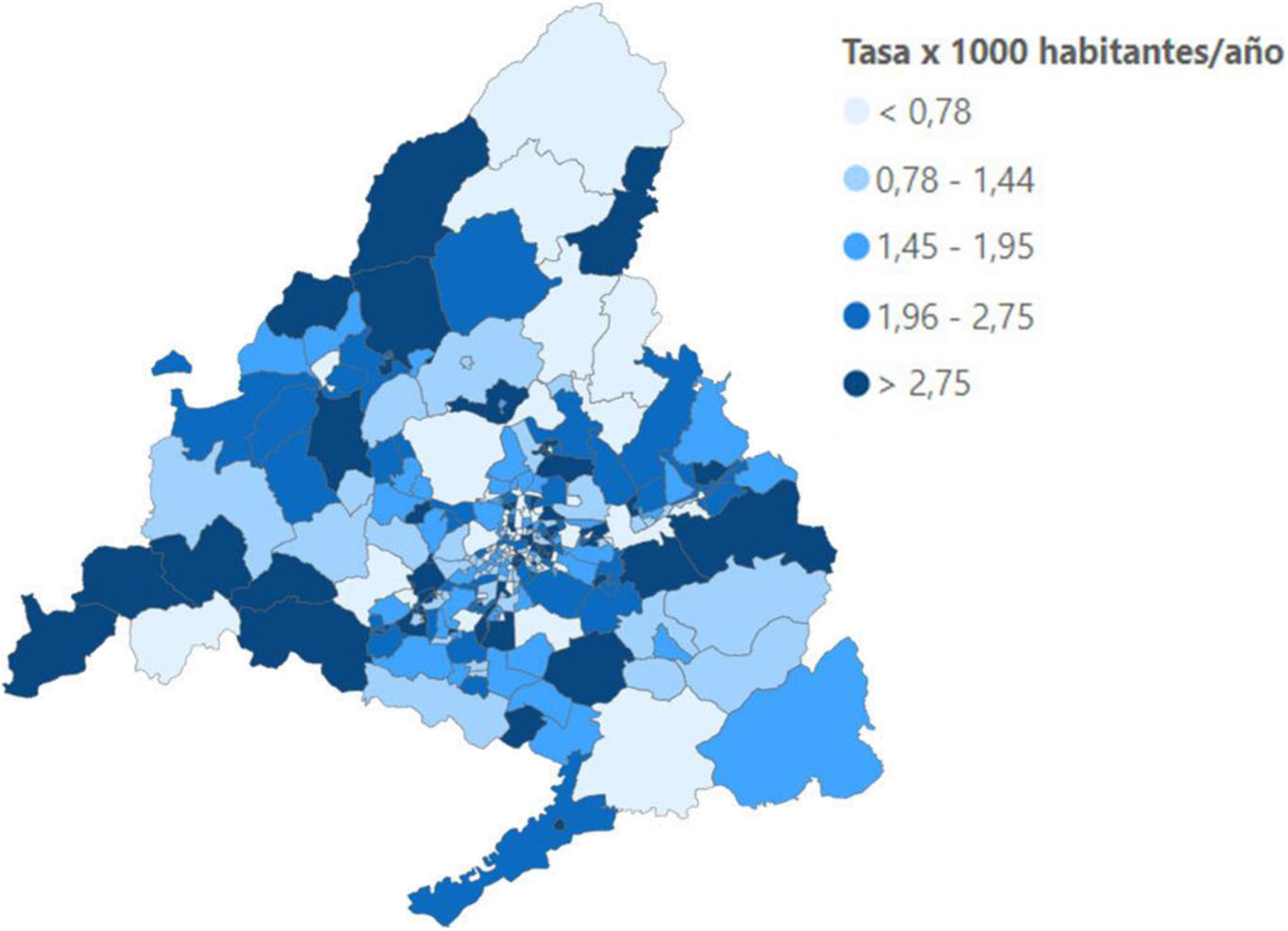
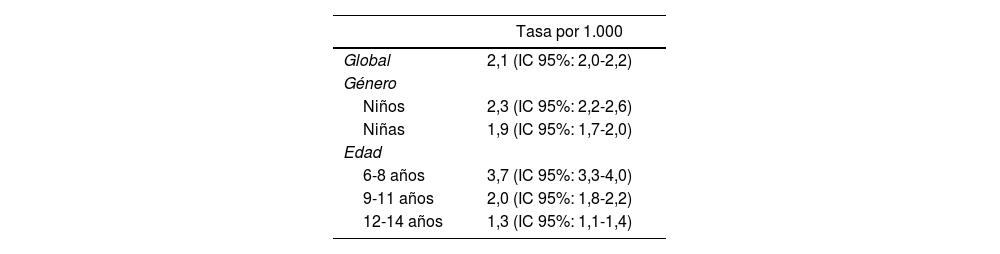
Encontramos una incidencia registrada de 2,1 casos nuevos de asma por cada 1.000 niños de 6-14 años, mayor en pacientes de 6-8 años y sexo masculino. No se objetivó ningún agrupamiento geográfico por tasas ajustadas.
Incidencia de nuevos registros de asma en el año 2021 en la Comunidad de Madrid
| Tasa por 1.000 | |
|---|---|
| Global | 2,1 (IC 95%: 2,0-2,2) |
| Género | |
| Niños | 2,3 (IC 95%: 2,2-2,6) |
| Niñas | 1,9 (IC 95%: 1,7-2,0) |
| Edad | |
| 6-8 años | 3,7 (IC 95%: 3,3-4,0) |
| 9-11 años | 2,0 (IC 95%: 1,8-2,2) |
| 12-14 años | 1,3 (IC 95%: 1,1-1,4) |
IC 95%: intervalo de confianza del 95%.
Hasta donde sabemos, no se han publicado en España resultados de indicadores de proceso y de resultados en salud recogidos de forma objetiva en el historial de los pacientes en el ámbito de la AP. Las publicaciones anteriormente realizadas se han basado en cuestionarios cumplimentados por profesionales encuestados11,21, con los sesgos asociados. Dos estudios españoles recogieron de forma objetiva las prescripciones de antiasmáticos gracias al registro de recetas dispensadas en farmacias con mejoría de los indicadores de prescripción tras la formación de los pediatras22, o la implantación de un programa de atención al niño asmático23.
Los indicadores de proceso informan de la calidad de los recursos y la actividad emprendida14, según los objetivos marcados en las GPC9,10. Esto ayudaría a elaborar un audit clínico que ponga de manifiesto los aspectos mejorables de la atención al asma. Está por realizarse en España el estudio de las actividades o recursos que más contribuyen en mejorar los resultados en salud.
Este estudio es el primero en España que ofrece datos objetivos sobre la adecuación a las GPC por parte de los profesionales sanitarios en el manejo del asma pediátrico, teniendo en cuenta datos clínicos de los pacientes, la presión asistencial de los médicos y el NSE de la población asistida. La reproducción del estudio en sucesivos periodos, podría ayudar a mejorar los resultados en salud del programa de atención al paciente con asma.
Los resultados del presente estudio muestran que el cumplimiento registrado de las principales recomendaciones de manejo del asma infantil por parte de los profesionales sanitarios en la Comunidad de Madrid es bajo. Este cumplimiento es mayor en las recomendaciones relacionadas con el seguimiento (12,73%) que respecto al diagnóstico de la enfermedad (5,84%).
Si se analiza cada variable individualmente, solo el 4,5% de los pacientes tenían registrada una prueba de función pulmonar al diagnóstico, siendo inferior al porcentaje obtenido en estudios previos realizados en nuestro país mediante cuestionarios autocumplimentados21. Este dato puede estar infraestimado, pues no en todos los centros de salud se realizan espirometrías de manera habitual. Además, el período de estudio abarca los años posteriores a la pandemia por COVID-19, en los que las condiciones para realizar espirometrías eran inasumibles en AP24.
Únicamente el 2,4% de los pacientes tenían registrada la clasificación de la gravedad en el momento del diagnóstico, frente a un 11,1% en controles posteriores durante el seguimiento. Es posible que el bajo porcentaje registrado se relacione con la escasa realización de espirometrías, dificultando la clasificación del asma. Un estudio de la Comunidad Valenciana, basado en cuestionarios autocumplimentados, informa que el 59% de los pediatras registran la gravedad del asma en la historia de los pacientes21, sin embargo, un estudio pequeño de auditoría, indica que solo el 40% de los niños de 6-14 años tienen registrada dicha gravedad25. Clasificar la gravedad es de importancia vital para establecer el tratamiento de mantenimiento10.
Educación estructurada y comprobación de la técnica inhalatoriaTan solo el 13,5% de los pacientes tenían registrados todos los componentes evaluados de una educación completa. Estos datos son inferiores a los obtenidos en estudios previos en AP (60-85%), basados en cuestionarios autocumplimentados11,21. Todas las guías de referencia establecen la educación como un pilar fundamental en el tratamiento del asma9,11,26. Uno de los elementos más importantes es la instrucción en una correcta técnica inhalatoria9,11. El 14% de los pacientes tenía registrada la comprobación en consulta de dicha técnica y, el 13,8% la educación sobre conductas de evitación de desencadenantes, a excepción de un 43% sobre la evitación del tabaco. Estos resultados se encuentran lejos de los obtenidos en los estudios previamente mencionados, basados en cuestionarios (93 y 84%, respectivamente)11. El mayor cumplimiento del consejo antitabaco, probablemente se deba a que esta recomendación forma parte también del programa de salud infantil y del manejo de otras enfermedades.
Análisis del grado de cumplimiento de las recomendaciones por edad, nivel socioeconómico y presión asistencialLos pacientes de 6-8 años presentaron un mayor registro de todas las recomendaciones relativas al seguimiento (tabla 3). La frecuentación en las consultas es mayor en los niños de menor edad, lo que constituye una ventana de oportunidad para la captación y retoma del seguimiento27. El consejo antitabaco es la única recomendación que se registró más en el grupo de 12-14 años, posiblemente por tener mayor riesgo de tabaquismo.
El seguimiento más completo se realizó en los centros con NSE del cuartil Q2, con diferencias significativas en casi todas las recomendaciones, y una relación directamente proporcional entre el grado de seguimiento y mayor NSE, salvo en Q1 (tabla 4). Estas diferencias pueden explicarse por el menor acceso a la asistencia sanitaria en los estratos poblacionales con menos recursos. Los pacientes pertenecientes al Q1 disponen de mayor poder adquisitivo y, posiblemente utilicen más la sanidad privada. Esto explicaría que sea el único cuartil en el que no se ha observado la misma tendencia en el grado de seguimiento.
Solo el consejo antitabaco se registró en un porcentaje significativamente mayor en los grupos con menores recursos socioeconómicos, probablemente por la relación existente entre el tabaquismo y este grupo poblacional28.
Estudios previos realizados en otros países han concluido que la desigualdad socioeconómica se relaciona con un peor control del asma y una menor calidad de la asistencia sanitaria29. En España, por el contrario, el único estudio reciente realizado hasta la fecha no ha encontrado tal asociación29.
En nuestro estudio, una mayor presión asistencial se relacionó con un menor registro de prácticamente todas las recomendaciones, posiblemente por disponer de menos tiempo por paciente, influyendo en la calidad de los registros.
Incidencia registrada y características clínicas de la población de estudioLa mayor parte de los trabajos que aportan datos epidemiológicos sobre el asma infantil en nuestro país se han centrado en estudios de prevalencia30,31. El presente estudio ofrece cifras de incidencia que son similares a las de otros estudios europeos, coincidiendo en la mayor incidencia en el grupo de menor edad32–34, y en el sexo masculino31,35.
La mayoría de los pacientes con registro tenían un asma episódica ocasional parcialmente controlada, coincidiendo con otros trabajos publicados en España6,16,35,36 (tabla 5). Es posible que en el escaso control de los síntomas haya influido que los pacientes son de diagnóstico reciente, lo que supone escasos conocimientos sobre la enfermedad y su manejo. El grupo de mayor edad tuvo un peor control, en consonancia con la peor adherencia terapéutica de los adolescentes37. Paradójicamente, la mayoría de los pacientes negaron que la enfermedad les afectase en su día a día (77,7%), probablemente por la baja percepción por parte de los pacientes o sus familias de los síntomas de su enfermedad9. Coincidimos con otros autores38, en que la mayor frecuencia de visitas a los servicios de urgencias ocurre en los pacientes de menor edad (tabla 5).
Limitaciones y fortalezasLa principal limitación del estudio es una posible infraestimación de la realización de las recomendaciones de las GPC debido a un bajo registro de los profesionales en la HCE de los pacientes. Esto explicaría las diferencias encontradas respecto a estudios previos, basados en encuestas contestadas por los propios profesionales sanitarios que tienden a sobreestimar los datos. Otra limitación es que los datos proceden solo de los pacientes que acuden a la sanidad pública en AP, desconociendo cuál es la adecuación de las recomendaciones en otros ámbitos asistenciales. Sin embargo, cabe destacar que, en Madrid, el porcentaje de población atendida respecto a la población asignada en pediatría es elevado (89,15% en el año 2021) por lo que se recoge a una gran parte de la población39.
El periodo de estudio, un año después de la pandemia de COVID-19, quizás haya afectado al grado de seguimiento que realizan los pediatras de AP habitualmente.
Es probable que la incidencia de asma obtenida difiera de la incidencia real del asma. El código CIAP2 R96 en la práctica clínica en ocasiones es utilizado para registrar también crisis asmáticas, identificando como asmáticos a algunos pacientes de forma incorrecta. También pueden existir casos registrados con otro código CIAP2 y, por tanto, no haber sido incluidos en el estudio.
Como fortaleza del estudio podemos afirmar que hemos medido la actividad clínica analizando indicadores de calidad mediante los registros cumplimentados en la HCE, como forma más objetiva de obtención de datos. Esto permite evaluar el desempeño profesional para establecer estrategias de mejora en la cumplimentación de registros y del seguimiento de los indicadores de calidad en sucesivos estudios.
El bajo registro obtenido en este trabajo constituye el punto de partida para verificar en futuros estudios el progreso en la implementación de los indicadores del programa de asma de la Comunidad de Madrid.
Otra fortaleza del estudio ha sido establecer la relación de la calidad asistencial en función del NSE de la población y la presión asistencial, abriendo una nueva línea de investigación sobre posibles factores externos que repercuten en el grado de seguimiento realizado en AP.
Futuras líneas de investigaciónEste estudio refleja la necesidad de mejorar la atención prestada al asma en la Comunidad de Madrid, así como la adhesión de los profesionales a los programas asistenciales diseñados para ello. Conviene fomentar estrategias para mejorar la formación de los profesionales de AP, considerando la importancia de la realización de espirometrías, comprobaciones periódicas de la técnica inhalatoria, y el papel fundamental de la educación. Sería interesante volver a reproducir este estudio para comprobar si, tras esta formación, mejoran los indicadores asistenciales estudiados.
ConclusionesEn este estudio el cumplimiento de las recomendaciones de las GPC sobre el manejo del asma infantil ha sido bajo, aunque esta afirmación está sujeta a limitaciones por el escaso registro encontrado. Este cumplimiento es mayor en los pacientes de menor edad, y aumenta a medida que aumenta el nivel socioeconómico y disminuye la presión asistencial. Conocer los factores que empeoran este cumplimiento puede ayudar a identificar a los pacientes que precisan mayor atención por parte de los profesionales y, en definitiva, a mejorar el manejo del asma en AP, necesitando nuevos estudios para comprobar los cambios.
FinanciaciónLa presente investigación no ha recibido ayudas específicas provenientes de agencias del sector público, sector comercial o entidades sin ánimo de lucro.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.