Los grupos de morbilidad ajustados (GMA) están siendo utilizados en la estratificación de los pacientes crónicos en atención primaria (AP). El objetivo del estudio fue describir las características, prevalencia de comorbilidades y utilización de servicios en AP de los pacientes crónicos pediátricos y analizar factores asociados al peso de complejidad según GMA.
Pacientes y métodosEstudio observacional descriptivo transversal. Se incluyeron los pacientes<18 años de una zona básica de salud clasificados como crónicos según los GMA de la historia clínica electrónica de AP de la Comunidad de Madrid. Se recogieron variables sociodemográficas, clínico-asistenciales y de uso de servicios en AP. Análisis univariado, bivariado y regresión lineal.
ResultadosDe los 2.961 pacientes<18 años se identificaron como crónicos 423 (15,7%), de los que 408 (96,5%) eran de bajo riesgo. Su edad media fue 9,5 (DE=4,7) años y el 54,1% eran varones. La media de enfermedades crónicas fue 1,1 (DE=0,4) y el 11,3% tenían multimorbilidad. Las enfermedades más prevalentes fueron: asma (6,1%), trastorno por déficit de atención e hiperactividad (TDAH) (1,8%) y obesidad (1,4%). La media de visitas/año al pediatra fue 4,9 (DE=6,3). Se asoció a mayor peso de complejidad la edad<5 años (coeficiente B [CB]=2,6; IC 95%=2,1; 3,1), número de enfermedades crónicas (CB=1,6; IC 95%=1,1; 2,1) y contactos anuales con AP (CB=0,1; IC 95%=0,06;0,11).
ConclusionesEn población pediátrica encontramos un número importante de pacientes con enfermedades crónicas, siendo el asma, el TDAH y la obesidad las enfermedades más prevalentes. El uso de servicios de AP fue elevado. La mayor complejidad responde a la edad lactante y la preescolar, a la multimorbilidad y a los mayores contactos con AP.
Adjusted morbidity groups (AMG) are being used in the stratification of chronic patients in Primary Care (PC). The aim of this study was to describe the characteristics, prevalence of comorbidities, and use of PC services by chronic paediatric patients as well as to analyse factors associated with the weight of complexity according to AMG.
Patients and methodsA cross-sectional study conducted on patients <18 years-old from a basic health area, classified as chronic according to the AMG of the Madrid Primary Care computerised clinical records. Sociodemographic and clinical-care variables were collected, as well as the use of services in PC. Univariate, bivariate and linear regression analysis were performed.
ResultsA total of 2,961 patients<18 years were included, of whom 423 (15.7%) were identified as chronic, and 408 (96.5%) were low risk patients. Their mean age was 9.5 (SD=4.7) years, and 54.1% were male. The mean of chronic diseases was 1.1 (SD=0.4) and 11.3% had multiple morbidity. The most prevalent diseases were asthma (6.1%), attention deficit hyperactivity disorder (ADHD) (1.8%), and obesity (1.4%). The mean number of visits to the paediatrician was 4.9 (SD=6.3). Age<5 years-old (Coefficient B [CB]=2.6, 95% CI=2.1, 3.1), number of chronic diseases (CB=1.6, 95% CI=1.1; 2.1), and annual contacts with PC (CB=0.1, 95% CI=0.06; 0.11) were associated with greater complexity weight.
ConclusionsA significant number of patients with chronic diseases were found in the paediatric population. The most prevalent diseases were asthma, ADHD, and obesity. The use of PC services was high. The greatest complexity corresponded to nursing and pre-school age, multiple morbidity, and higher number of contacts with PC.
En las últimas décadas hemos asistido a un aumento de la prevalencia de enfermedades crónicas aisladas o presentadas como multimorbilidad en población pediátrica1–3. Este aumento se debe a diversos factores como la prevalencia creciente de trastornos crónicos (asma, obesidad, dermatitis atópica o enfermedad celíaca, entre otros)3,4, el desarrollo de los cuidados médicos y consecuente aumento de la supervivencia5, así como al reconocimiento y diagnóstico creciente de los trastornos del espectro comportamental y del desarrollo6,7.
Estudios epidemiológicos sugieren que hasta uno de cada 4 niños tiene una enfermedad crónica2, con cifras de prevalencia que varían entre el 10-30%3,4,6,8 debido fundamentalmente a la ausencia de criterios unificados para definir enfermedad crónica pediátrica9. Mokkink et al. la definen como un problema de salud de duración≥3 meses y que implica hospitalizaciones frecuentes, cuidados de salud domiciliarios y/u otros cuidados sanitarios10. Van Cleave et al. añaden a esta definición las consecuencias sociales de la enfermedad y contemplan una duración de la enfermedad≥12 meses4.
Dentro de estas enfermedades crónicas el asma es la principal enfermedad crónica en la población pediátrica, situándose en torno al 7-15% en España11, y con una prevalencia creciente en todo el mundo12. La obesidad presenta también una tendencia creciente generalizada en todo el mundo desarrollado, y en Europa es un problema especialmente grave en los países del sur, entre los que se encuentra España, con cifras del 7-20%13,14. La dermatitis atópica es la enfermedad cutánea crónica más prevalente en la edad pediátrica y afecta aproximadamente a un 10-20% de niños en alguna etapa de su vida15. La enfermedad celíaca es otra de las enfermedades crónicas más comunes en la infancia, afectando en torno al 1% de la población, aunque se ha reportado una variación sustancial en la prevalencia16. El trastorno por déficit de atención e hiperactividad (TDAH), que hace unos años se estimaba su prevalencia en el 4-6%, actualmente algunos estudios lo cifran entre el 10-20%17.
Una consecuencia de este aumento de la prevalencia de condiciones crónicas es un mayor uso de servicios de salud, tanto en atención primaria (AP), primer contacto con el sistema de salud, como en el hospital18,19. El asma, por ejemplo, es uno de los motivos de consulta más frecuentes en AP12, tercera causa de hospitalizaciones prevenibles20 y supone un coste importante para el sistema sanitario21.
Los instrumentos de estratificación poblacional en función de la morbilidad y el uso de servicios tienen como objetivo ayudar a planificar el modelo de atención e identificar a aquellos individuos con un mayor riesgo, para poder llevar a cabo sobre ellos intervenciones proactivas y específicas22. Clásicamente en España se han utilizado agrupadores de morbilidad como los Clinical Risk Group23 y los Adjusted Clinical Groups24, y en los últimos años se han implantado en 13 comunidades autónomas los grupos de morbilidad ajustados (GMA) dentro de las estrategias de atención a pacientes con enfermedades crónicas25. Pese a que existen estudios sobre la utilidad de los GMA y la estratificación de los pacientes crónicos en diferentes niveles de riesgo en población general26–28, hay escasa información sobre su utilidad en población pediátrica, donde se observa que se comportan de forma diferente a los adultos29.
Dado que la población crónica pediátrica difiere de la población crónica adulta de forma importante, tanto en las causas de morbilidad como en el uso de servicios, es cuestionable si se deben utilizar estos agrupadores de morbilidad en poblaciones pediátricas, y en caso afirmativo si debería hacerse una estratificación según 3 niveles de riesgo o debería diferenciarse solamente a los crónicos pediátricos complejos del resto de pacientes crónicos pediátricos sin establecer niveles intermedios de riesgo30.
El objetivo de este estudio es analizar las características, la prevalencia de comorbilidades y el uso de servicios en AP de los pacientes crónicos<18 años estratificados en niveles de riesgo por el agrupador según GMA y analizar los factores asociados al peso de complejidad según GMA31.
Pacientes y métodosEstudio observacional descriptivo transversal con enfoque analítico. Se incluyeron los 423 pacientes<18 años identificados como crónicos por los GMA en el Centro de Salud Ciudad Jardín, situado en el distrito de Chamartín, en Madrid, con una población total adscrita de 18.107 habitantes, de los que 2.691 tenían menos de 18 años a 30 de junio de 2015. Este distrito tiene una población total de 143.424 personas, media de 45 años (12,7%<15años), 55% mujeres, 8,9% extranjeros y un índice de privación MEDEA situado en el cuartil 1, que corresponde a los barrios con menor grado de privación de Madrid32.
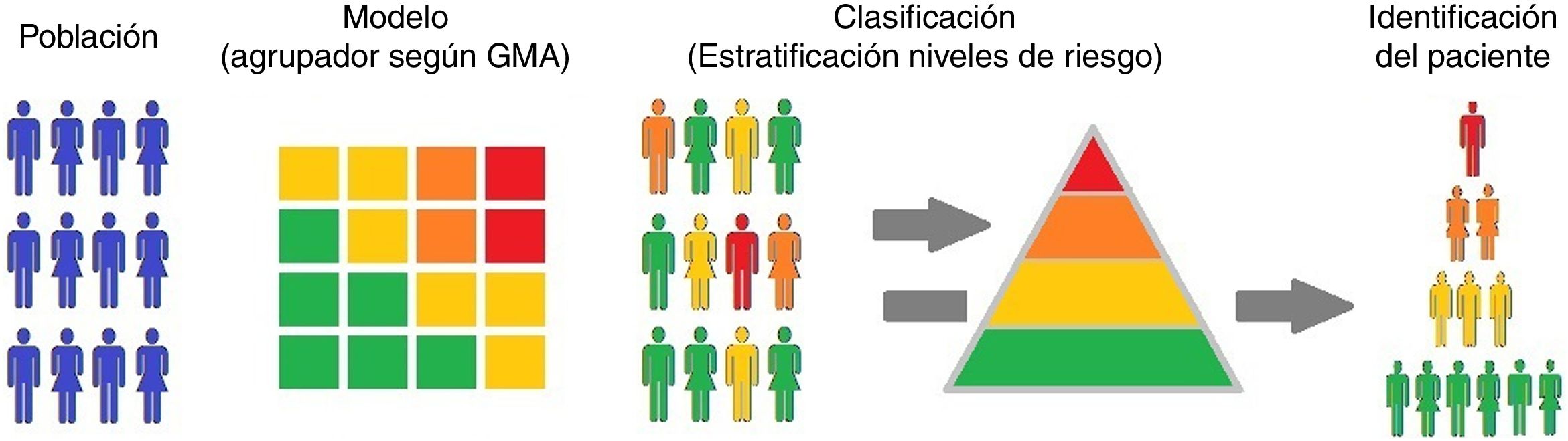
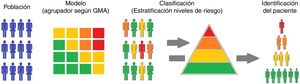
Los GMA son un agrupador poblacional incorporado en la historia clínica electrónica de AP de la Comunidad de Madrid (AP-Madrid) que considera como crónico a todo paciente de cualquier edad que presenta al menos una de las enfermedades crónicas descritas en anexo 133. Este agrupador, a partir de los códigos diagnósticos registrados en AP-Madrid para cada paciente por los profesionales sanitarios responsables de su atención, clasifica a la población en grupos excluyentes según su multimorbilidad y complejidad. La complejidad se calcula por el análisis de diferentes variables como mortalidad, riesgo de ingreso, visitas a AP o la prescripción, ligadas a los diagnósticos. Según el valor individual de la complejidad se asigna a cada paciente a uno de los niveles de riesgo (fig. 1)29. El uso de los GMA necesita únicamente la información diagnóstica de los pacientes (código diagnóstico y fecha) y como fuente imprescindible de información la historia clínica electrónica de AP26.
Se estudiaron variables sociodemográficas: edad y sexo; clínico-asistenciales: nivel de riesgo y peso de complejidad según GMA31 (valor numérico individualizado que se obtiene a partir de modelos cuali-cuantitativos donde se recogen las necesidades asistenciales de los usuarios en función de variables como mortalidad, riesgo de ingreso, visitas en AP o prescripción), número y tipo de enfermedades crónicas, multimorbilidad (≥2 enfermedades crónicas), comorbilidad aguda hospitalaria intercurrente, número y tipo de fármacos según Anatomical, Therapeutic Chemical Classification System (ATC); y de uso de servicios en AP: contactos anuales, tipo de contacto (administrativo, laboratorio o sanitario), forma de contacto (presencial, telefónica y domicilio) y profesional contactado (pediatra, enfermera, médico de familia y odontólogo). Estas variables se han extraído de la información registrada en AP-Madrid por los profesionales del centro de salud responsables de la atención de estos pacientes. Las sociodemográficas y clínico-asistenciales a 30 de junio de 2015 y las de uso de servicios en AP para el período temporal comprendido entre el 30 de junio de 2015 y el 30 de mayo de 2016.
Se realizó un análisis descriptivo de cada variable con frecuencias y porcentajes para las cualitativas y con media (desviación estándar), mediana (rango intercuartílico) y estudio de la normalidad para las cuantitativas. Se calculó la prevalencia de crónicos pediátricos y sus comorbilidades en la zona básica de salud y su distribución por estratos de alto, medio y bajo riesgo según GMA. Para el análisis bivariado se emplearon los tests de Chi cuadrado para contraste de variables cualitativas (o prueba exacta de Fisher cuando procediese), U de Mann-Whitney para variables cualitativas dicotómicas y cuantitativas y Kruskal Wallis para variables politómicas y cuantitativas. Con el método de Bonferroni se ajustaron los resultados estadísticos en las comparaciones múltiples.
Para analizar los factores asociados con la complejidad se ajustó un modelo de regresión lineal, cuya variable dependiente fue el peso de complejidad, y como variables independientes se incluyeron las que se asociaron de forma significativa en el análisis univariado o tenían relevancia clínica. Los resultados se han considerado estadísticamente significativos si p<0,05. El análisis de los datos se llevó a cabo con el software estadístico IBM SPSS Statistics versión 25.
Se ha trabajado con datos anonimizados, salvaguardando la confidencialidad y respetando la legislación vigente. El estudio cuenta con aprobación del Comité de Ética de la Investigación con Medicamentos del Hospital Universitario de la Princesa y con informe favorable de la Comisión Local de Investigación de la Dirección Asistencial Centro de la Comunidad de Madrid.
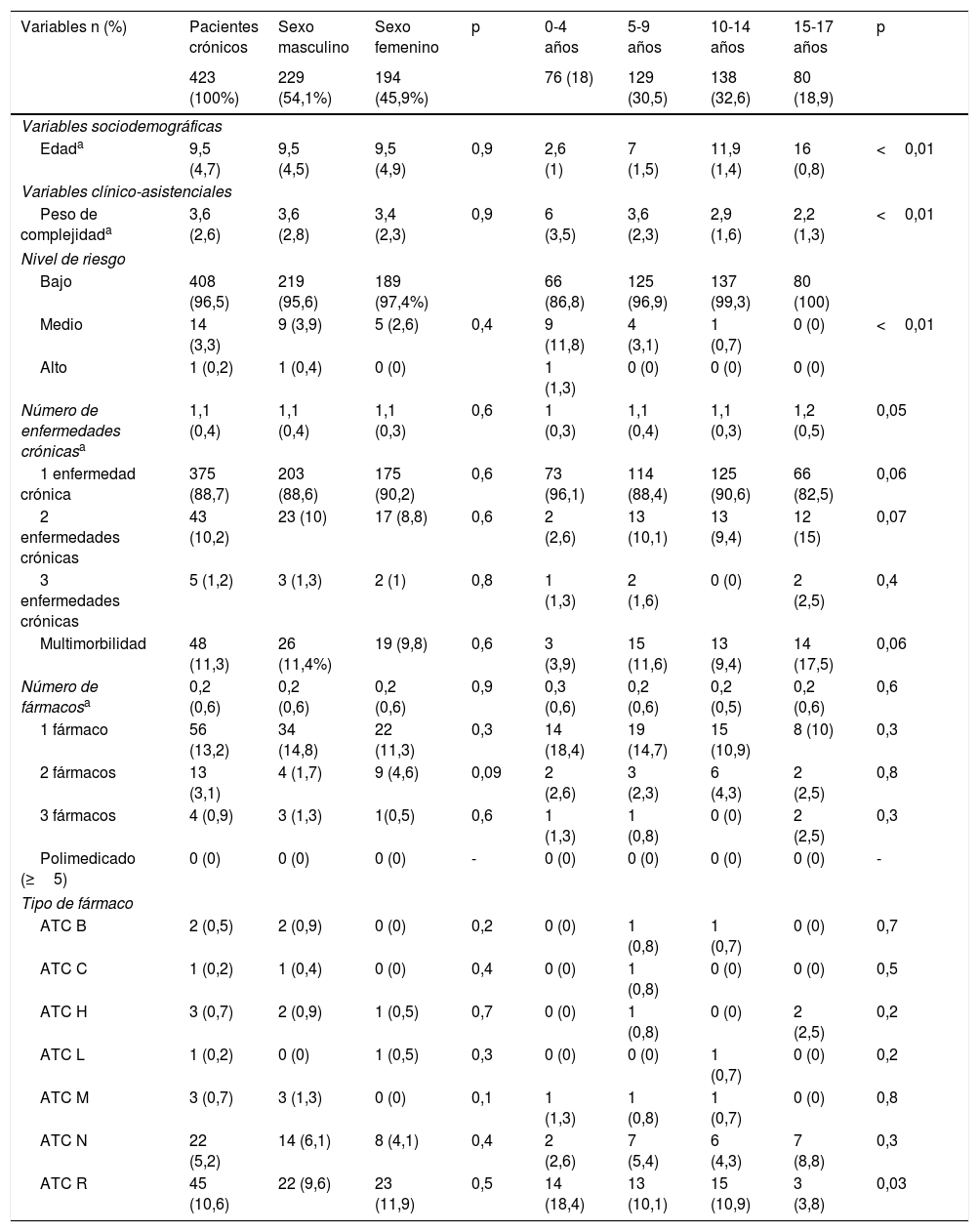
ResultadosSe identificaron 423 pacientes crónicos menores de 18 años (15,7%), con una edad media de 9,5 (desviación estándar [DE] de 4,7) años, de los que 229 (54,1%) eran varones. En la estratificación con los GMA, 408 (96,5%) se clasificaron como bajo riesgo, 14 (3,3%) como medio riesgo y uno (0,2%) como alto riesgo. La media de enfermedades crónicas fue 1,1 (DE=0,4) y presentaban multimorbilidad 48 (11,3%). El número medio de fármacos fue 0,23 (DE=0,6), no cumpliendo ninguno de los pacientes criterios de polimedicación, siendo el tipo de fármacos más frecuentes del grupo ATC-sistema respiratorio y del grupo ATC-sistema nervioso, con un 10,6% y 5,2% respectivamente (tabla 1).
Características sociodemográficas y clínico-asistenciales de los pacientes crónicos menores de 18 años por sexo y tramos etarios
| Variables n (%) | Pacientes crónicos | Sexo masculino | Sexo femenino | p | 0-4 años | 5-9 años | 10-14 años | 15-17 años | p |
|---|---|---|---|---|---|---|---|---|---|
| 423 (100%) | 229 (54,1%) | 194 (45,9%) | 76 (18) | 129 (30,5) | 138 (32,6) | 80 (18,9) | |||
| Variables sociodemográficas | |||||||||
| Edada | 9,5 (4,7) | 9,5 (4,5) | 9,5 (4,9) | 0,9 | 2,6 (1) | 7 (1,5) | 11,9 (1,4) | 16 (0,8) | <0,01 |
| Variables clínico-asistenciales | |||||||||
| Peso de complejidada | 3,6 (2,6) | 3,6 (2,8) | 3,4 (2,3) | 0,9 | 6 (3,5) | 3,6 (2,3) | 2,9 (1,6) | 2,2 (1,3) | <0,01 |
| Nivel de riesgo | |||||||||
| Bajo | 408 (96,5) | 219 (95,6) | 189 (97,4%) | 66 (86,8) | 125 (96,9) | 137 (99,3) | 80 (100) | ||
| Medio | 14 (3,3) | 9 (3,9) | 5 (2,6) | 0,4 | 9 (11,8) | 4 (3,1) | 1 (0,7) | 0 (0) | <0,01 |
| Alto | 1 (0,2) | 1 (0,4) | 0 (0) | 1 (1,3) | 0 (0) | 0 (0) | 0 (0) | ||
| Número de enfermedades crónicasa | 1,1 (0,4) | 1,1 (0,4) | 1,1 (0,3) | 0,6 | 1 (0,3) | 1,1 (0,4) | 1,1 (0,3) | 1,2 (0,5) | 0,05 |
| 1 enfermedad crónica | 375 (88,7) | 203 (88,6) | 175 (90,2) | 0,6 | 73 (96,1) | 114 (88,4) | 125 (90,6) | 66 (82,5) | 0,06 |
| 2 enfermedades crónicas | 43 (10,2) | 23 (10) | 17 (8,8) | 0,6 | 2 (2,6) | 13 (10,1) | 13 (9,4) | 12 (15) | 0,07 |
| 3 enfermedades crónicas | 5 (1,2) | 3 (1,3) | 2 (1) | 0,8 | 1 (1,3) | 2 (1,6) | 0 (0) | 2 (2,5) | 0,4 |
| Multimorbilidad | 48 (11,3) | 26 (11,4%) | 19 (9,8) | 0,6 | 3 (3,9) | 15 (11,6) | 13 (9,4) | 14 (17,5) | 0,06 |
| Número de fármacosa | 0,2 (0,6) | 0,2 (0,6) | 0,2 (0,6) | 0,9 | 0,3 (0,6) | 0,2 (0,6) | 0,2 (0,5) | 0,2 (0,6) | 0,6 |
| 1 fármaco | 56 (13,2) | 34 (14,8) | 22 (11,3) | 0,3 | 14 (18,4) | 19 (14,7) | 15 (10,9) | 8 (10) | 0,3 |
| 2 fármacos | 13 (3,1) | 4 (1,7) | 9 (4,6) | 0,09 | 2 (2,6) | 3 (2,3) | 6 (4,3) | 2 (2,5) | 0,8 |
| 3 fármacos | 4 (0,9) | 3 (1,3) | 1(0,5) | 0,6 | 1 (1,3) | 1 (0,8) | 0 (0) | 2 (2,5) | 0,3 |
| Polimedicado (≥5) | 0 (0) | 0 (0) | 0 (0) | - | 0 (0) | 0 (0) | 0 (0) | 0 (0) | - |
| Tipo de fármaco | |||||||||
| ATC B | 2 (0,5) | 2 (0,9) | 0 (0) | 0,2 | 0 (0) | 1 (0,8) | 1 (0,7) | 0 (0) | 0,7 |
| ATC C | 1 (0,2) | 1 (0,4) | 0 (0) | 0,4 | 0 (0) | 1 (0,8) | 0 (0) | 0 (0) | 0,5 |
| ATC H | 3 (0,7) | 2 (0,9) | 1 (0,5) | 0,7 | 0 (0) | 1 (0,8) | 0 (0) | 2 (2,5) | 0,2 |
| ATC L | 1 (0,2) | 0 (0) | 1 (0,5) | 0,3 | 0 (0) | 0 (0) | 1 (0,7) | 0 (0) | 0,2 |
| ATC M | 3 (0,7) | 3 (1,3) | 0 (0) | 0,1 | 1 (1,3) | 1 (0,8) | 1 (0,7) | 0 (0) | 0,8 |
| ATC N | 22 (5,2) | 14 (6,1) | 8 (4,1) | 0,4 | 2 (2,6) | 7 (5,4) | 6 (4,3) | 7 (8,8) | 0,3 |
| ATC R | 45 (10,6) | 22 (9,6) | 23 (11,9) | 0,5 | 14 (18,4) | 13 (10,1) | 15 (10,9) | 3 (3,8) | 0,03 |
Media (DE).
ATC: Anatomical, Therapeutic, Chemical Classification System; ATC B: sangre y órganos hematopoyéticos; ATC C: sistema cardiovascular; ATC H: preparados hormonales; ATC L: agentes antineoplásicos e inmunomoduladores; ATC M: sistema músculo esquelético; ATC N: sistema nervioso; ATC R: sistema respiratorio.
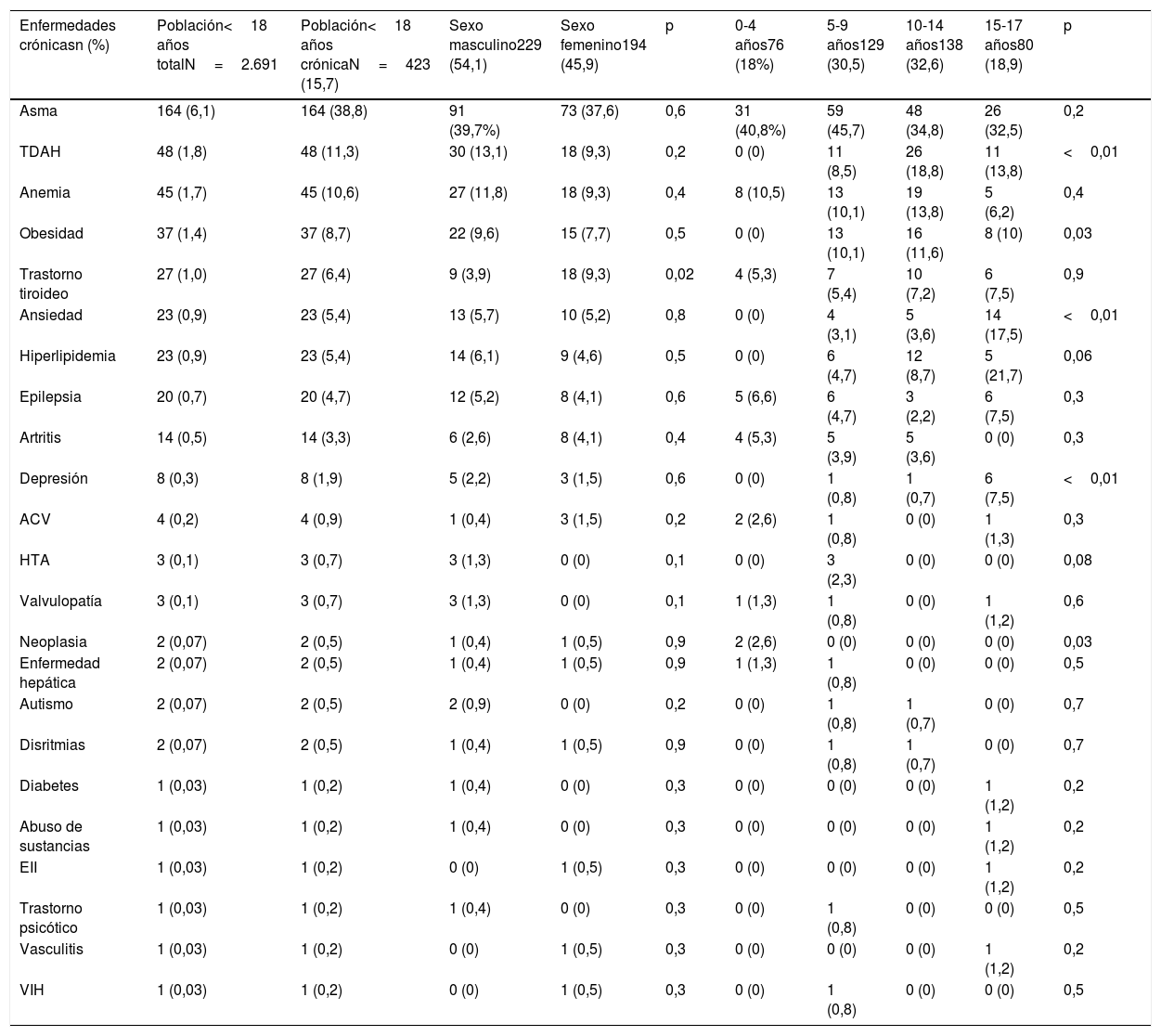
Las enfermedades crónicas más prevalentes dentro de la población total de estudio fueron asma (38,8%), TDAH (1,8%), anemia (1,7%), obesidad (1,4%), trastorno tiroideo (1%), ansiedad (0,9%), hiperlipidemia (0,9%), epilepsia (0,7%) y depresión (0,3%). No se observaron diferencias significativas por sexo, excepto en la enfermedad tiroidea, que fue más frecuente en sexo femenino (p=0,02). Se encontraron diferencias estadísticamente significativas por tramo etario en obesidad, TDAH, ansiedad, depresión y neoplasias (tabla 2).
Distribución de las enfermedades crónicas más prevalentes en la población menor de 18 años y en los pacientes crónicos de menos de 18 años según el sexo y los tramos etarios
| Enfermedades crónicasn (%) | Población<18 años totalN=2.691 | Población<18 años crónicaN=423 (15,7) | Sexo masculino229 (54,1) | Sexo femenino194 (45,9) | p | 0-4 años76 (18%) | 5-9 años129 (30,5) | 10-14 años138 (32,6) | 15-17 años80 (18,9) | p |
|---|---|---|---|---|---|---|---|---|---|---|
| Asma | 164 (6,1) | 164 (38,8) | 91 (39,7%) | 73 (37,6) | 0,6 | 31 (40,8%) | 59 (45,7) | 48 (34,8) | 26 (32,5) | 0,2 |
| TDAH | 48 (1,8) | 48 (11,3) | 30 (13,1) | 18 (9,3) | 0,2 | 0 (0) | 11 (8,5) | 26 (18,8) | 11 (13,8) | <0,01 |
| Anemia | 45 (1,7) | 45 (10,6) | 27 (11,8) | 18 (9,3) | 0,4 | 8 (10,5) | 13 (10,1) | 19 (13,8) | 5 (6,2) | 0,4 |
| Obesidad | 37 (1,4) | 37 (8,7) | 22 (9,6) | 15 (7,7) | 0,5 | 0 (0) | 13 (10,1) | 16 (11,6) | 8 (10) | 0,03 |
| Trastorno tiroideo | 27 (1,0) | 27 (6,4) | 9 (3,9) | 18 (9,3) | 0,02 | 4 (5,3) | 7 (5,4) | 10 (7,2) | 6 (7,5) | 0,9 |
| Ansiedad | 23 (0,9) | 23 (5,4) | 13 (5,7) | 10 (5,2) | 0,8 | 0 (0) | 4 (3,1) | 5 (3,6) | 14 (17,5) | <0,01 |
| Hiperlipidemia | 23 (0,9) | 23 (5,4) | 14 (6,1) | 9 (4,6) | 0,5 | 0 (0) | 6 (4,7) | 12 (8,7) | 5 (21,7) | 0,06 |
| Epilepsia | 20 (0,7) | 20 (4,7) | 12 (5,2) | 8 (4,1) | 0,6 | 5 (6,6) | 6 (4,7) | 3 (2,2) | 6 (7,5) | 0,3 |
| Artritis | 14 (0,5) | 14 (3,3) | 6 (2,6) | 8 (4,1) | 0,4 | 4 (5,3) | 5 (3,9) | 5 (3,6) | 0 (0) | 0,3 |
| Depresión | 8 (0,3) | 8 (1,9) | 5 (2,2) | 3 (1,5) | 0,6 | 0 (0) | 1 (0,8) | 1 (0,7) | 6 (7,5) | <0,01 |
| ACV | 4 (0,2) | 4 (0,9) | 1 (0,4) | 3 (1,5) | 0,2 | 2 (2,6) | 1 (0,8) | 0 (0) | 1 (1,3) | 0,3 |
| HTA | 3 (0,1) | 3 (0,7) | 3 (1,3) | 0 (0) | 0,1 | 0 (0) | 3 (2,3) | 0 (0) | 0 (0) | 0,08 |
| Valvulopatía | 3 (0,1) | 3 (0,7) | 3 (1,3) | 0 (0) | 0,1 | 1 (1,3) | 1 (0,8) | 0 (0) | 1 (1,2) | 0,6 |
| Neoplasia | 2 (0,07) | 2 (0,5) | 1 (0,4) | 1 (0,5) | 0,9 | 2 (2,6) | 0 (0) | 0 (0) | 0 (0) | 0,03 |
| Enfermedad hepática | 2 (0,07) | 2 (0,5) | 1 (0,4) | 1 (0,5) | 0,9 | 1 (1,3) | 1 (0,8) | 0 (0) | 0 (0) | 0,5 |
| Autismo | 2 (0,07) | 2 (0,5) | 2 (0,9) | 0 (0) | 0,2 | 0 (0) | 1 (0,8) | 1 (0,7) | 0 (0) | 0,7 |
| Disritmias | 2 (0,07) | 2 (0,5) | 1 (0,4) | 1 (0,5) | 0,9 | 0 (0) | 1 (0,8) | 1 (0,7) | 0 (0) | 0,7 |
| Diabetes | 1 (0,03) | 1 (0,2) | 1 (0,4) | 0 (0) | 0,3 | 0 (0) | 0 (0) | 0 (0) | 1 (1,2) | 0,2 |
| Abuso de sustancias | 1 (0,03) | 1 (0,2) | 1 (0,4) | 0 (0) | 0,3 | 0 (0) | 0 (0) | 0 (0) | 1 (1,2) | 0,2 |
| EII | 1 (0,03) | 1 (0,2) | 0 (0) | 1 (0,5) | 0,3 | 0 (0) | 0 (0) | 0 (0) | 1 (1,2) | 0,2 |
| Trastorno psicótico | 1 (0,03) | 1 (0,2) | 1 (0,4) | 0 (0) | 0,3 | 0 (0) | 1 (0,8) | 0 (0) | 0 (0) | 0,5 |
| Vasculitis | 1 (0,03) | 1 (0,2) | 0 (0) | 1 (0,5) | 0,3 | 0 (0) | 0 (0) | 0 (0) | 1 (1,2) | 0,2 |
| VIH | 1 (0,03) | 1 (0,2) | 0 (0) | 1 (0,5) | 0,3 | 0 (0) | 1 (0,8) | 0 (0) | 0 (0) | 0,5 |
Se ha calculado la prevalencia de cada enfermedad crónica sobre el total de usuarios pediátricos de la zona de salud (n=2691) y sobre el total de pacientes crónicos (n=423).
ACV: accidente cerebrovascular; EII: enfermedad Inflamatoria Intestinal; HTA: hipertensión arterial; TDAH: trastorno por déficit de atención e hiperactividad; VIH: virus inmunodeficiencia humana.
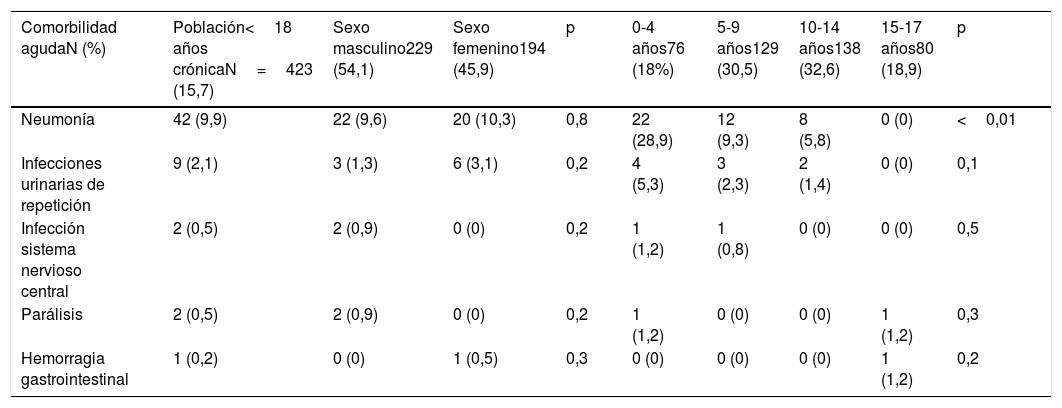
La comorbilidad aguda hospitalaria intercurrente que presentaron estos pacientes fue fundamentalmente infecciosa, predominando en alto y medio riesgo (9,9% neumonías, 2,1% infecciones urinarias de repetición y 1% infecciones del sistema nervioso central). Las neumonías fueron más frecuentes en<5 años (28,9%) frente al resto de tramos etarios (9,3%, 5,8% y 0% en 5-9, 10-14 y 15-17 años respectivamente) (tabla 3).
Distribución de la comorbilidad aguda hospitalaria en los pacientes crónicos menores de 18 años durante el año de estudio
| Comorbilidad agudaN (%) | Población<18 años crónicaN=423 (15,7) | Sexo masculino229 (54,1) | Sexo femenino194 (45,9) | p | 0-4 años76 (18%) | 5-9 años129 (30,5) | 10-14 años138 (32,6) | 15-17 años80 (18,9) | p |
|---|---|---|---|---|---|---|---|---|---|
| Neumonía | 42 (9,9) | 22 (9,6) | 20 (10,3) | 0,8 | 22 (28,9) | 12 (9,3) | 8 (5,8) | 0 (0) | <0,01 |
| Infecciones urinarias de repetición | 9 (2,1) | 3 (1,3) | 6 (3,1) | 0,2 | 4 (5,3) | 3 (2,3) | 2 (1,4) | 0 (0) | 0,1 |
| Infección sistema nervioso central | 2 (0,5) | 2 (0,9) | 0 (0) | 0,2 | 1 (1,2) | 1 (0,8) | 0 (0) | 0 (0) | 0,5 |
| Parálisis | 2 (0,5) | 2 (0,9) | 0 (0) | 0,2 | 1 (1,2) | 0 (0) | 0 (0) | 1 (1,2) | 0,3 |
| Hemorragia gastrointestinal | 1 (0,2) | 0 (0) | 1 (0,5) | 0,3 | 0 (0) | 0 (0) | 0 (0) | 1 (1,2) | 0,2 |
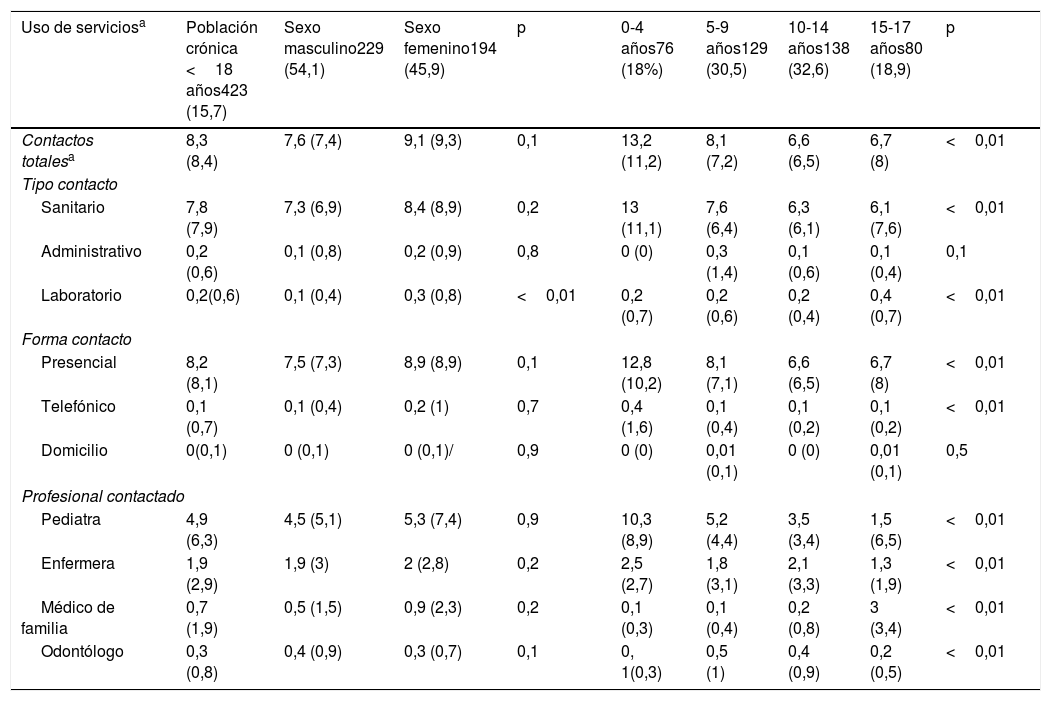
En relación con el uso de servicios la media de contactos totales con AP durante el año de estudio fue de 8,3 (DE=8,4). El tipo de contacto más frecuente fue el sanitario, con una media de 7,8 (7,9) y la forma de contacto más frecuente fue presencial, 8,2 (DE=8,1). El número medio de visitas al pediatra de AP fue 4,9 (DE=6,3) y a enfermería de 1,9 (DE=2,9). La media del número de consultas al médico de AP fue 0,7 (DE=1,9) (tabla 4). El peso de complejidad y contactos anuales fueron mayores en<5 años y pacientes con multimorbilidad respecto al resto de tramos etarios y pacientes sin multimorbilidad.
Uso de servicios en atención primaria en un año de los pacientes crónicos menores de 18 años según el sexo y los tramos etarios
| Uso de serviciosa | Población crónica <18 años423 (15,7) | Sexo masculino229 (54,1) | Sexo femenino194 (45,9) | p | 0-4 años76 (18%) | 5-9 años129 (30,5) | 10-14 años138 (32,6) | 15-17 años80 (18,9) | p |
|---|---|---|---|---|---|---|---|---|---|
| Contactos totalesa | 8,3 (8,4) | 7,6 (7,4) | 9,1 (9,3) | 0,1 | 13,2 (11,2) | 8,1 (7,2) | 6,6 (6,5) | 6,7 (8) | <0,01 |
| Tipo contacto | |||||||||
| Sanitario | 7,8 (7,9) | 7,3 (6,9) | 8,4 (8,9) | 0,2 | 13 (11,1) | 7,6 (6,4) | 6,3 (6,1) | 6,1 (7,6) | <0,01 |
| Administrativo | 0,2 (0,6) | 0,1 (0,8) | 0,2 (0,9) | 0,8 | 0 (0) | 0,3 (1,4) | 0,1 (0,6) | 0,1 (0,4) | 0,1 |
| Laboratorio | 0,2(0,6) | 0,1 (0,4) | 0,3 (0,8) | <0,01 | 0,2 (0,7) | 0,2 (0,6) | 0,2 (0,4) | 0,4 (0,7) | <0,01 |
| Forma contacto | |||||||||
| Presencial | 8,2 (8,1) | 7,5 (7,3) | 8,9 (8,9) | 0,1 | 12,8 (10,2) | 8,1 (7,1) | 6,6 (6,5) | 6,7 (8) | <0,01 |
| Telefónico | 0,1 (0,7) | 0,1 (0,4) | 0,2 (1) | 0,7 | 0,4 (1,6) | 0,1 (0,4) | 0,1 (0,2) | 0,1 (0,2) | <0,01 |
| Domicilio | 0(0,1) | 0 (0,1) | 0 (0,1)/ | 0,9 | 0 (0) | 0,01 (0,1) | 0 (0) | 0,01 (0,1) | 0,5 |
| Profesional contactado | |||||||||
| Pediatra | 4,9 (6,3) | 4,5 (5,1) | 5,3 (7,4) | 0,9 | 10,3 (8,9) | 5,2 (4,4) | 3,5 (3,4) | 1,5 (6,5) | <0,01 |
| Enfermera | 1,9 (2,9) | 1,9 (3) | 2 (2,8) | 0,2 | 2,5 (2,7) | 1,8 (3,1) | 2,1 (3,3) | 1,3 (1,9) | <0,01 |
| Médico de familia | 0,7 (1,9) | 0,5 (1,5) | 0,9 (2,3) | 0,2 | 0,1 (0,3) | 0,1 (0,4) | 0,2 (0,8) | 3 (3,4) | <0,01 |
| Odontólogo | 0,3 (0,8) | 0,4 (0,9) | 0,3 (0,7) | 0,1 | 0, 1(0,3) | 0,5 (1) | 0,4 (0,9) | 0,2 (0,5) | <0,01 |
a Media (DE).
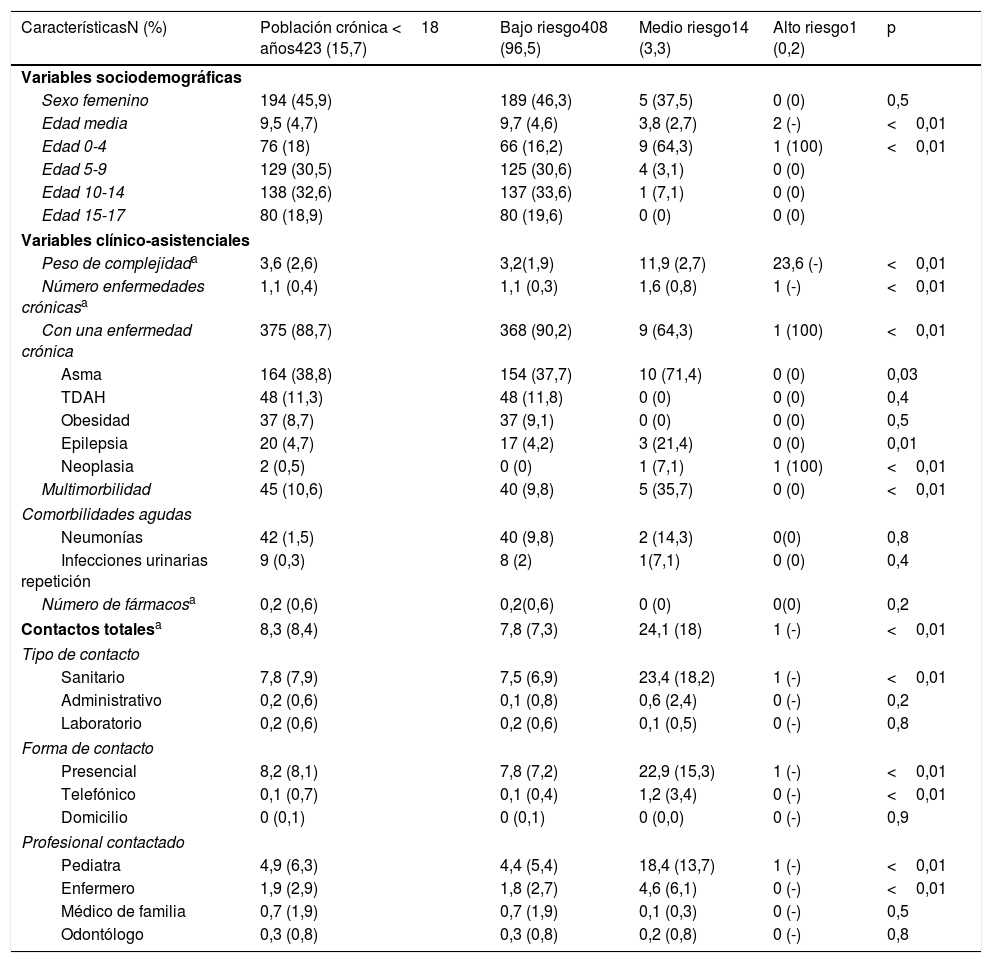
El único paciente clasificado como de alto riesgo era un varón de 2 años que tenía una neoplasia, el mayor peso de complejidad, y había contactado una vez con el pediatra. En relación con los pacientes de medio y bajo riesgo la edad media fue de 9,7 (DE=4,6) en bajo frente a 3,8 (DE=2,7) en el medio riesgo (p<0,01). La media de enfermedades crónicas en bajo riesgo fue de 1,1 (DE=0,3) frente a 1,6 (DE=0,8) en medio riesgo (p<0,01) y un 9,8% tenía multimorbilidad en bajo riesgo respecto al 35% de medio riesgo. El TDAH (11,3%) y la obesidad (9,1%) solo aparecían en pacientes de bajo riesgo. El asma y la epilepsia predominaban en medio riesgo (71,4% y 21,4%) respecto a bajo riesgo (37,7% y 4,2%) (p<0,05). Los contactos totales en AP fueron 7,8 (DE=7,3) en bajo riesgo y 24,1 (DE=17,9) en medio riesgo (p<0,01). El contacto sanitario, el acto presencial y la consulta con el pediatra fueron mayores en medio riesgo respecto a bajo riesgo [23,4 (18,2)/22,9 (15,3)/18,4 (13,7) vs. 7,5 (6,9)/7,8(6,2)/4,4 (5,4)] (p<0,01) (tabla 5).
Características sociodemográficas, clínico-asistenciales y de uso de servicios en atención primaria en un año de los pacientes crónicos menores de 18 años y distribución según el nivel de riesgo
| CaracterísticasN (%) | Población crónica <18 años423 (15,7) | Bajo riesgo408 (96,5) | Medio riesgo14 (3,3) | Alto riesgo1 (0,2) | p |
|---|---|---|---|---|---|
| Variables sociodemográficas | |||||
| Sexo femenino | 194 (45,9) | 189 (46,3) | 5 (37,5) | 0 (0) | 0,5 |
| Edad media | 9,5 (4,7) | 9,7 (4,6) | 3,8 (2,7) | 2 (-) | <0,01 |
| Edad 0-4 | 76 (18) | 66 (16,2) | 9 (64,3) | 1 (100) | <0,01 |
| Edad 5-9 | 129 (30,5) | 125 (30,6) | 4 (3,1) | 0 (0) | |
| Edad 10-14 | 138 (32,6) | 137 (33,6) | 1 (7,1) | 0 (0) | |
| Edad 15-17 | 80 (18,9) | 80 (19,6) | 0 (0) | 0 (0) | |
| Variables clínico-asistenciales | |||||
| Peso de complejidada | 3,6 (2,6) | 3,2(1,9) | 11,9 (2,7) | 23,6 (-) | <0,01 |
| Número enfermedades crónicasa | 1,1 (0,4) | 1,1 (0,3) | 1,6 (0,8) | 1 (-) | <0,01 |
| Con una enfermedad crónica | 375 (88,7) | 368 (90,2) | 9 (64,3) | 1 (100) | <0,01 |
| Asma | 164 (38,8) | 154 (37,7) | 10 (71,4) | 0 (0) | 0,03 |
| TDAH | 48 (11,3) | 48 (11,8) | 0 (0) | 0 (0) | 0,4 |
| Obesidad | 37 (8,7) | 37 (9,1) | 0 (0) | 0 (0) | 0,5 |
| Epilepsia | 20 (4,7) | 17 (4,2) | 3 (21,4) | 0 (0) | 0,01 |
| Neoplasia | 2 (0,5) | 0 (0) | 1 (7,1) | 1 (100) | <0,01 |
| Multimorbilidad | 45 (10,6) | 40 (9,8) | 5 (35,7) | 0 (0) | <0,01 |
| Comorbilidades agudas | |||||
| Neumonías | 42 (1,5) | 40 (9,8) | 2 (14,3) | 0(0) | 0,8 |
| Infecciones urinarias repetición | 9 (0,3) | 8 (2) | 1(7,1) | 0 (0) | 0,4 |
| Número de fármacosa | 0,2 (0,6) | 0,2(0,6) | 0 (0) | 0(0) | 0,2 |
| Contactos totalesa | 8,3 (8,4) | 7,8 (7,3) | 24,1 (18) | 1 (-) | <0,01 |
| Tipo de contacto | |||||
| Sanitario | 7,8 (7,9) | 7,5 (6,9) | 23,4 (18,2) | 1 (-) | <0,01 |
| Administrativo | 0,2 (0,6) | 0,1 (0,8) | 0,6 (2,4) | 0 (-) | 0,2 |
| Laboratorio | 0,2 (0,6) | 0,2 (0,6) | 0,1 (0,5) | 0 (-) | 0,8 |
| Forma de contacto | |||||
| Presencial | 8,2 (8,1) | 7,8 (7,2) | 22,9 (15,3) | 1 (-) | <0,01 |
| Telefónico | 0,1 (0,7) | 0,1 (0,4) | 1,2 (3,4) | 0 (-) | <0,01 |
| Domicilio | 0 (0,1) | 0 (0,1) | 0 (0,0) | 0 (-) | 0,9 |
| Profesional contactado | |||||
| Pediatra | 4,9 (6,3) | 4,4 (5,4) | 18,4 (13,7) | 1 (-) | <0,01 |
| Enfermero | 1,9 (2,9) | 1,8 (2,7) | 4,6 (6,1) | 0 (-) | <0,01 |
| Médico de familia | 0,7 (1,9) | 0,7 (1,9) | 0,1 (0,3) | 0 (-) | 0,5 |
| Odontólogo | 0,3 (0,8) | 0,3 (0,8) | 0,2 (0,8) | 0 (-) | 0,8 |
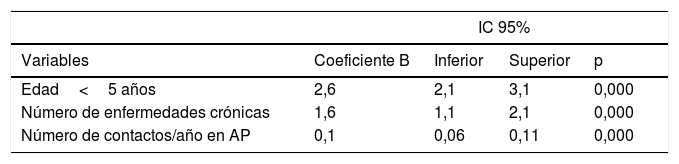
En el análisis multivariante (tabla 6) las variables que explicaron el peso de complejidad fueron: edad<5 años (coeficiente B [CB]=2,6; IC 95%=2,1; 3,1), número de enfermedades crónicas (CB=1,6; IC 95%=1,1;2,1) y número de contactos totales con AP durante el año de estudio (CB=0,1; IC 95%=0,06;0,11). El modelo explica el 34% de la variabilidad del nivel de complejidad de los pacientes crónicos pediátricos.
Factores asociados al peso de complejidad según GMA en los pacientes con enfermedades crónicas menores de 18 años
| IC 95% | ||||
|---|---|---|---|---|
| Variables | Coeficiente B | Inferior | Superior | p |
| Edad<5 años | 2,6 | 2,1 | 3,1 | 0,000 |
| Número de enfermedades crónicas | 1,6 | 1,1 | 2,1 | 0,000 |
| Número de contactos/año en AP | 0,1 | 0,06 | 0,11 | 0,000 |
Regresión lineal. R2=0,345.
GMA: grupos de morbilidad ajustada.
El 15,7% de la población menor de 18 años de la zona básica de salud presentaba al menos una enfermedad crónica, datos concordantes con los resultados encontrados en la literatura3,4,6,8.
Más de la mitad de los pacientes crónicos eran varones (54,1%), porcentaje similar al encontrado en otros estudios que describen una proporción de niños con enfermedades crónicas levemente superior a la de niñas5,8,34. No se encontraron diferencias en las características sociodemográficas y clínico-asistenciales según el sexo.
Respecto a las enfermedades crónicas, si comparamos las prevalencias encontradas en nuestra población con otros estudios existen algunas diferencias. La prevalencia de asma de 6,1% es levemente inferior a la encontrada en el Estudio internacional sobre asma y enfermedades alérgicas en niños, que la sitúa en torno al 7% y 15% 11. Estas diferencias son mayores en procesos patológicos como la obesidad, donde encontramos una prevalencia del 1,4%, muy inferior a la del estudio Aladino (2015), que tiene prevalencias del 15,8% en niñas y del 20,4% en niños13, o a la del informe del Servicio de Epidemiología de la Comunidad de Madrid, que muestra una prevalencia de obesidad en la población escolarizada entre 6 y 18 años de 7,4%14. Lo mismo ocurre con las prevalencias de los trastornos del espectro comportamental y neuropsiquiátrico como la ansiedad (0,9%), la depresión (0,3%), el autismo (0,1%) y el trastorno psicótico (0,03%), que son mucho menores que la prevalencia entre 3% y 22% de trastornos psiquiátricos que muestra una revisión sobre la salud de niños y adolescentes de varios países, incluida España19.
Por otro lado, el 1,8% de prevalencia del TDAH e hiperactividad supera algunas publicaciones en España que hablan de cifras de un 1%, aunque es muy inferior a otras que aportan cifras de hasta un 14%35. El metaanálisis de 14 publicaciones de Catalá-López et al. estima que la prevalencia de TDAH en población infantil y adolescente en España es del 6,8%35.
En cambio, la prevalencia de otras enfermedades como la anemia (1,7%) o los trastornos tiroideos (1%) presentaba cifras mayores a las observadas en los estudios consultados, donde no figuraban en las listas de trastornos crónicos más frecuentes en la edad pediátrica.
Estas diferencias respecto a las prevalencias encontradas en otros estudios podrían explicarse por varios motivos. Por un lado, que la zona básica de salud corresponda a un barrio con un nivel socioeconómico medio-alto (índice de privación de Medea en cuartil 1)32 puede condicionar que la población cuente con doble aseguramiento, que disminuiría el uso de servicios sanitarios del sistema público de salud; por otro lado podría haber problemas de registro en «AP Madrid». Entre estos, errores de codificación de las enfermedades crónicas e infrarregistro de algunos trastornos frecuentes solo en niños o que son leves y autolimitados en la edad adulta, que condicionaría prevalencias menores de las reales o registro de procesos agudos con códigos de enfermedades crónicas que podría condicionar sobrestimación de la prevalencia en otros procesos. Por otro lado, respecto a la comorbilidad aguda no se ha podido hacer una comparación con los pacientes no considerados como crónicos del centro de salud por no disponer de esos datos.
A pesar de todo lo anterior, una de las fortalezas del estudio es que se ha trabajado con real word data, lo que permite disponer de un amplio volumen de información de la población en condiciones de práctica clínica real, superando las limitaciones de los estudios realizados con encuestas o pequeñas muestras.
Estudios previos concluyen que características del individuo (edad, sexo, determinadas enfermedades y otras variables familiares y sociales) se relacionan con la demanda que realizan en pediatría de AP36. Pese a que esta relación entre morbilidad y utilización de servicios en pediatría extrahospitalaria está descrita en numerosos estudios, los resultados son difíciles de comparar, pues no han empleado sistemas estandarizados para clasificar las enfermedades crónicas en pediatría. En nuestro estudio la media de contactos anuales con AP (8 contactos/año, siendo superiores en<10 años) es similar a los resultados de otro estudio sobre el uso de servicios de AP en población pediátrica con enfermedades crónicas que utiliza Adjusted Clinical Groups36, y superior a la media de contactos anuales de la población pediátrica de forma global durante el año 2016, tanto en el ámbito del Centro de Salud Ciudad Jardín (3,9 contactos/año) como en la Comunidad de Madrid (4,6 contactos/año) que aparecen en el cuadro de mando integral de AP (eSOAP)37.
Los pacientes de bajo riesgo presentaron un menor número de contactos anuales con AP que los pacientes de medio riesgo, como sucede también en la población adulta38. Por el contrario, el uso de servicios del paciente de alto riesgo fue menor comparado con los de medio y bajo riesgo, pero esto puede deberse a que podría estar usando de forma preferente los servicios hospitalarios antes que los de AP, como se observa en la literatura39. No obstante, contar con un único paciente clasificado como alto riesgo limita la extrapolación de los resultados. Sin duda el modelo del Servicio Nacional de Salud, que se caracteriza por su universalidad, gratuidad y gran accesibilidad al primer nivel asistencial garantiza la atención de los pacientes crónicos pediátricos, aunque el elevado número de contactos anuales en los pacientes de bajo riesgo también podría estar condicionado por un contexto cultural y social que medicaliza afecciones banales, demandando atención sanitaria en AP14,36.
La casi totalidad de los pacientes crónicos pediátricos (96,5%) fueron clasificados por los GMA como pacientes crónicos de bajo riesgo y presentaban una media de una enfermedad crónica, mientras que en los clasificados como medio riesgo era más frecuente la multimorbilidad y la complejidad. Estos datos son similares a los datos sobre población pediátrica que aparecen en el Informe del proyecto de estratificación de la población por GMA en el Sistema Nacional de Salud29 y a los de Cohen et al. (2016), quienes describieron un total de 104.500 niños y adolescentes crónicos, de los que el 95,2% presentaba enfermedades no complejas34.
En nuestra población el agrupador, al usarse en población pediátrica, clasifica al 96,5% como bajo, 3,3% como medio y 0,2% como alto, a diferencia de la población adulta en el mismo centro de salud, que tiene una distribución de 76,6% en bajo, 18,7% en medio y 4,7% en alto riesgo, y en la que se observa 3 niveles de riesgo con edad, características de morbilidad, uso de servicios y pesos de complejidad claramente diferenciados40. Por el contrario, es posible que fuera más útil diferenciar a los crónicos pediátricos en 2 estratos, como se observa en otros trabajos30,39, donde se ve cómo estos pacientes crónicos complejos presentan enfermedades con mayor necesidad de recursos de atención médica especializada, junto a posibles limitaciones funcionales que pueden ocasionar una mayor fragilidad y un uso más frecuente del sistema sanitario respecto a los pacientes crónicos no complejos30. Esto se observa también en nuestro estudio, donde los pacientes de medio y alto riesgo se diferencian de los de bajo riesgo, tanto en la edad como en la complejidad, número, tipo de enfermedades y uso de servicios.
En relación con el uso de GMA en población pediátrica merece también una reflexión el que no encontremos entre las enfermedades crónicas de nuestra población tanto enfermedades prevalentes en la edad pediátrica (enfermedad celíaca, dermatitis atópica o trastornos de la conducta alimentaria)2,3 como otras de menor frecuencia y de mayor complejidad (cromosomopatías, cardiopatías congénitas o encefalopatía hipóxico-isquémica infantil) que no son identificadas por el estratificador como enfermedades crónicas.
En conclusión, un número importante de pacientes menores de 18 años presentaban enfermedades crónicas. El asma, el TDAH y la obesidad fueron las enfermedades más prevalentes identificadas por el estratificador. El uso de servicios fue elevado. La estratificación según niveles de riesgo se comportó de forma diferente que en adultos, identificando una complejidad más alta en los pacientes menores de 5 años, con multimorbilidad y mayores contactos con AP.
Son necesarios más estudios que analicen la morbilidad y el uso de servicios en pediatría, así como la utilidad de los GMA en la estratificación de este tipo de población según niveles de riesgo, de cara a poder asignar un modelo de intervención adaptado a la realidad de la población pediátrica.
FinanciaciónAyuda para la elaboración de tesis doctorales de la Fundación para la Investigación e Innovación Biomédica de Atención Primaria de la Comunidad de Madrid (FIIBAP).
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.
A José Carlos Estévez Muñoz (Unidad de Apoyo Técnico de la Gerencia Asistencial de Atención Primaria de Madrid) por su colaboración en la extracción de los datos.
A la Unidad de Apoyo a la Investigación de la Gerencia Asistencial de Atención Primaria de Madrid por su apoyo metodológico.
Presentación previa en el xxxix Congreso de la Sociedad Española de Medicina de Familia (semFYC), Málaga. Póster con defensa 9 de mayo de 2019.