Sr. Editor:
Las infecciones por Streptococcus pyogenes o estreptococo b -hemolítico del grupo A (EBHGA) son frecuentes en el niño en forma de infecciones focales faringoamigdalares y cutáneas. Las formas invasivas son raras en lactantes pequeños, y la mayoría están asociadas con enfermedades subyacentes, sobre todo lesiones en la piel, especialmente coincidiendo con varicela.
Presentamos el caso de un lactante de 38 días de vida, previamente sano, que consulta en nuestro servicio de urgencias por síndrome febril de hasta 39,7 °C axilar de 8 h de evolución, acompañado de quejido intermitente, rechazo parcial del alimento e irritabilidad. Como antecedentes personales destaca ser fruto de una cuarta gestación, cesárea a término por sospecha de pérdida del bienestar fetal, test de Apgar al minuto de 8 y a los 5 min de 10, somatometría normal, fiebre materna intraparto con detección de infección negativo (cultivos externos, hemograma y proteína C reactiva seriados), lactancia artificial, no iniciadas inmunizaciones. Antecedentes familiares: compuesta por 5 miembros, ambiente epidémico positivo para catarro de vías altas.
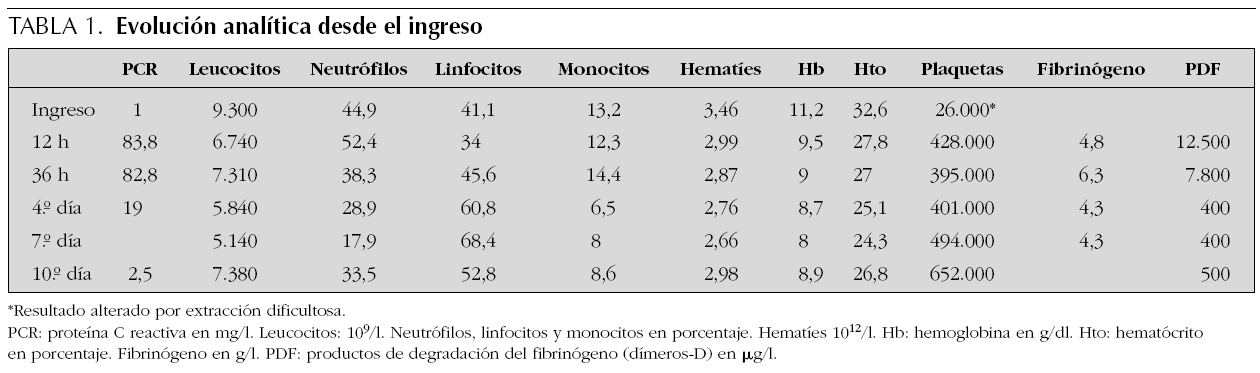
En la exploración física no se objetiva focalidad, y analíticamente destaca una PCR de 1 mg/l con 9.300 leucocitos (44,9 % de neutrófilos), sedimento de orina y LCR normales. A las 12 h aumento de PCR hasta 83,8 mg/l, sin leucocitosis ni desviación izquierda, con un fibrinógeno de 4,8 g/l y dímeros-D de 12.500 μg/l. Se inicia tratamiento antibiótico con cefotaxima y ampicilina hasta la llegada del hemocultivo donde se aísla EBHGA, cambiando a penicilina por sensibilidad según antibiograma. Evolución favorable con desaparición de la fiebre en 72 h y normalización analítica (tabla 1). Fue dado de alta al undécimo día del ingreso asintomático.
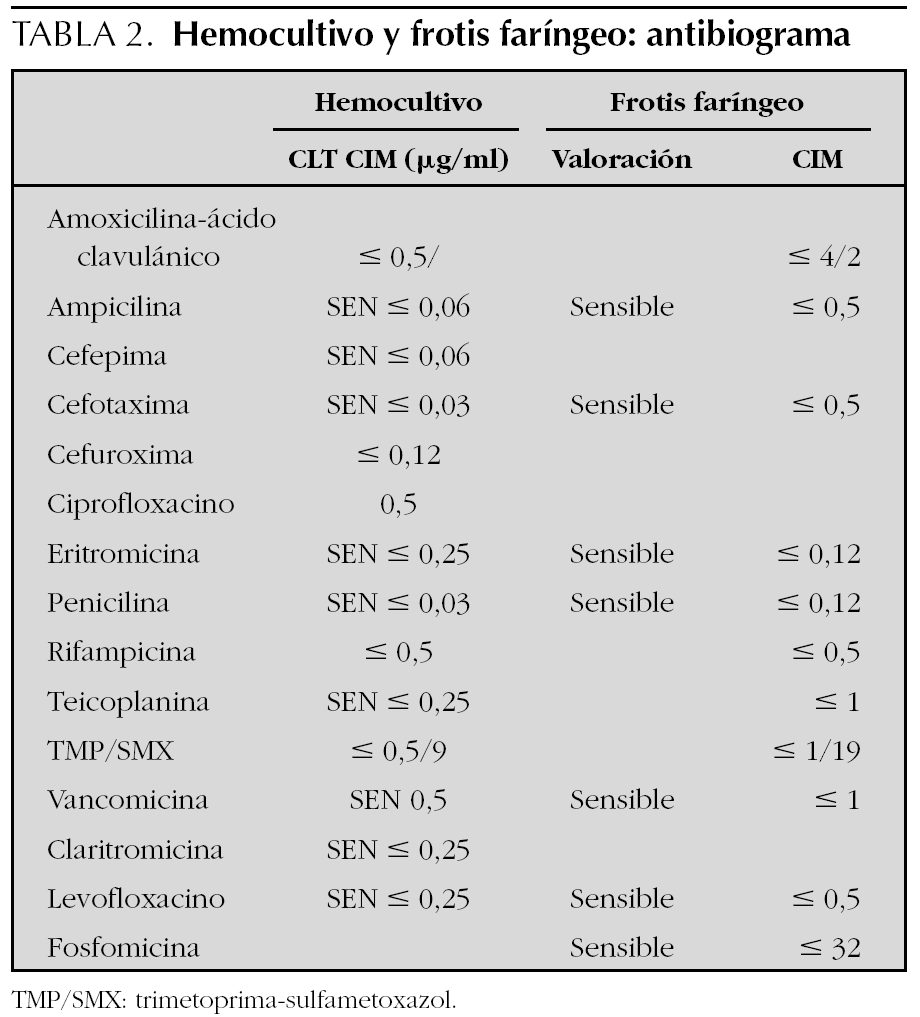
El estudio familiar reveló la presencia de 3 portadores sanos de EBHGA en el frotis faríngeo, con una sensibilidad antibiótica igual a la del caso, con negativización espontánea al mes en dos de ellos, y a los 3 meses en el restante (tabla 2).
La enfermedad invasiva por EBHGA es excepcional en neonatos y lactantes pequeños1,2, calculándose una prevalencia para la bacteriemia en la población pediátrica de entre el 1 y el 2 %, y una mortalidad que oscila del 2 al 8 %3. Se relaciona con alteraciones de la barrera cutánea (especialmente varicela, aunque también quemaduras, traumatismos con o sin herida, dermatitis atópica, heridas quirúrgicas), o enfermedades subyacentes como neoplasias malignas, inmunodepresión o inmunosupresión, o la toma reciente de antiinflamatorios no esteroideos4,5. Otros factores asociados han sido el hacinamiento, la lactancia artificial o el tabaquismo de los padres6. El 85 % de las infecciones invasivas ocurren esporádicamente en la comunidad, y el 1 % tras contacto cerrado, especialmente entre miembros de una familia7. El tratamiento antibiótico se basa en la administración de penicilina, a la que no se ha observado resistencia8. Es destacable en nuestro medio la resistencia a macrólidos que ronda el 30 %9.
A pesar de que la quimioprofilaxis en los contactos familiares no es efectiva en un 5 a un 20 % de los casos, la Asociación Española de Pediatría (AEP) recomienda realizarla en los siguientes supuestos: antecedentes de fiebre reumática en el niño u otro familiar conviviente, cuando existe transmisión cruzada (efecto ping-pong), enfermedad invasiva en un contacto próximo o aumento de estas infecciones en la comunidad, y por último en personal que trabaje en instituciones cerradas o con enfermos crónicos10. Sin embargo la Asociación Americana de Pediatría (AAP) no la indica debido a la tasa de ataque baja en contactos familiares, aunque también recomienda valorar individualmente cada caso8.
En Estados Unidos, desde la introducción de la vacuna contra la varicela en el calendario vacunal, ha disminuido el número de casos que han requerido hospitalización, y también el número de infecciones invasivas por EBHGA asociadas a dicha enfermedad. Pero el 83 % de las infecciones asociadas a la varicela ocurren en menores de un año, donde no está indicada la inmunización3.
No hemos encontrado en la bibliografía revisada ningún caso de sepsis por EBHGA en un lactante de esta edad, y además sin presentar ninguna enfermedad ni factor predisponente. En nuestro caso el estudio familiar demostró la presencia de 3 portadores sanos, lo que ante la ausencia de otros factores de riesgo, nos hace sospechar que fueron la fuente de infección, ya que no nos fue posible realizar el serotipado de ninguno de ellos. El EBHGA aislado era sensible a los antibióticos administrados, destacando la sensibilidad a macrólidos de todos los aislamientos. Respecto a la quimioprofilaxis de los portadores se decidió realizar control domiciliario y no pautar tratamiento erradicador, con negativización espontánea de todos ellos en 3 meses.
Correspondencia:mplana@inicia.es