La neumonía es una causa importante de morbilidad y mortalidad infantil a nivel mundial. Uno de los factores implicados en la disminución de la incidencia así como de la mortalidad ha sido la introducción de vacunas frente a Streptococcus pneumoniae y Haemophilus influenzae b (Hib). Además, Moraxella Catarrhalis y Staphilococcus aureus, son colonizadores habituales de la nasofaringe.
La secuencia de aparición de los distintos gérmenes que componen la flora nasofaríngea en su desarrollo va a marcar el predominio de una o varias especies sobre las demás. Otros factores que parecen influir son la terapia antimicrobiana y la vacunación.
Se han descrito interacciones entre estos gérmenes colonizadores; de manera que la presencia de Hib se asocia negativamente a la colonización por S. pneumoniae, M. catarrhalis y S. aureus. La colonización del S. pneumoniae y M. catarrhalis, de forma individual, se asocia negativamente a la presencia de Hib. En cambio, la presencia simultánea de S. pneumoniae e Hib se asocia positivamente a la colonización por M. catarrhalis1.
Para el desarrollo de patología invasiva es imprescindible la colonización por estos gérmenes saprofitas de la nasofaringe2,3.
H. influenzae es un patógeno infrecuente actualmente en la etiología de las neumonías. Dentro del género H. influenzae, el serotipo b es el que hasta el momento se ha considerado principal patógeno responsable de enfermedades como epiglotitis y meningitis. Dentro de los serotipos no b, se distinguen patógenos capsulados (productores de bacteriemia y meningitis) y no capsulados (implicados en neumonía y otras infecciones del área otorrinolaringológica)3,5,6.
El diagnóstico etiológico es difícil. El cultivo de muestra obtenida de foco de la lesión (tejido pulmonar) es una prueba cruenta e invasiva abandonada en la actualidad. El diagnóstico de enfermedad invasiva se establece aislando el germen en fluidos estériles como líquido pleural, cefalorraquídeo y sangre3. Así una alternativa diagnóstica podría ser el hemocultivo aunque resulta positivo en solo el 10% de los casos4.
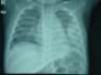
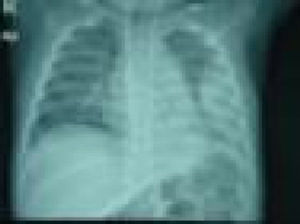
Se presenta un caso de lactante de 8 meses de edad que acudió a la urgencia por fiebre de 8 días de duración acompañada de clínica catarral. En la Rx de tórax presenta consolidación en lóbulo inferior izquierdo y derrame pleural, organizado y de aspecto sólido en la ecografía (fig. 1). En el hemograma se observa: 34.800 leucocitos (67%N, 18%L, 12,5%M, 0,2% E y 2,3%B) y PCR (24,56mg/dl). Ingresa con cefotaxima i.v. durante 10 días y se procede a realizar videotoracoscopia. En el hemocultivo de muestra obtenida en la urgencia se aisló un H. influenzae no tipable. La respuesta clínica fue muy satisfactoria recibiendo el alta a los 11 días del ingreso. La paciente había sido vacunada correctamente (incluyendo vacunación antineumocócica).
Diferentes estudios que tratan sobre el impacto de la vacunación frente a Hib han planteado un descenso importante de enfermedad invasiva causada por este patógeno; con un predominio de serotipos no b. En Irlanda y Reino Unido se constató una reducción significativa de casos de enfermedad invasiva por serotipo b en niños con vacunación completa; estableciendo una incidencia para serotipos no b en menores de 5 años del doble que para serotipo b. La incidencia fue del triple para menores de un año6.
Entre 1996–2001, en Canadá se llevó a cabo un estudio que atribuye dos tercios de enfermedad invasiva por H. influenzae a serotipos no b5.
Ribeiro et al realizaron un estudio que establece un incremento de serotipo a como agente causal emergente de meningitis. Aún así, concluye que no hay una fuerte evidencia de cambios en los serotipos colonizadores de nasofaringe y de enfermedad invasiva en la era posvacunal, cuando la vacunación parece disminuir la colonización de nasofaringe por Hib2,7.
Murphy et al constatan una reducción de enfermedad invasiva por serotipo b con incremento significativo de otitis media aguda por cepas no tipables. Esto podría atribuirse a un efecto de la vacuna antineumocócica heptavalente sobre la colonización nasofaríngea, a favor de serotipos neumocócicos no incluidos en la vacuna, H. influenzae no tipables y M. catarrhalis3. Este efecto no parece justificar por sí solo un incremento del aislamiento de estas cepas. Se ha constatado un aumento importante del número de casos de enfermedad neumocócica invasiva por serotipo 19A en España tras la introducción de la vacuna. Este incremento se produce con una cobertura vacunal baja. Otros factores como patrones de uso antibiótico o la expansión de clones virulentos neumocócicos pueden jugar un papel importante8.
Otros autores refieren un descenso de infecciones invasivas por Hib sin aumento de estas por serotipos no b. La proporción de meningitis causadas por Hib es similar al resto de cepas capsuladas (no b)9.
De acuerdo con los estudios expuestos, planteamos la necesidad de establecer un sistema de vigilancia epidemiológica para verificar si realmente existe una modificación de especies y serotipos en favor de aquellos no incluidos en el calendario vacunal, así como el impacto que pueda tener este cambio sobre la morbimortalidad por enfermedad infecciosa invasiva.