El ectima gangrenoso (EG) es una lesión cutánea frecuentemente asociada a la infección por Pseudomonas aeruginosa1. Suele afectar a pacientes inmunocomprometidos, aunque es infrecuente su presentación en el momento de diagnóstico de una leucemia linfoblástica aguda (LLA)2. A continuación presentamos 2casos de EG como manifestación inicial de LLA.
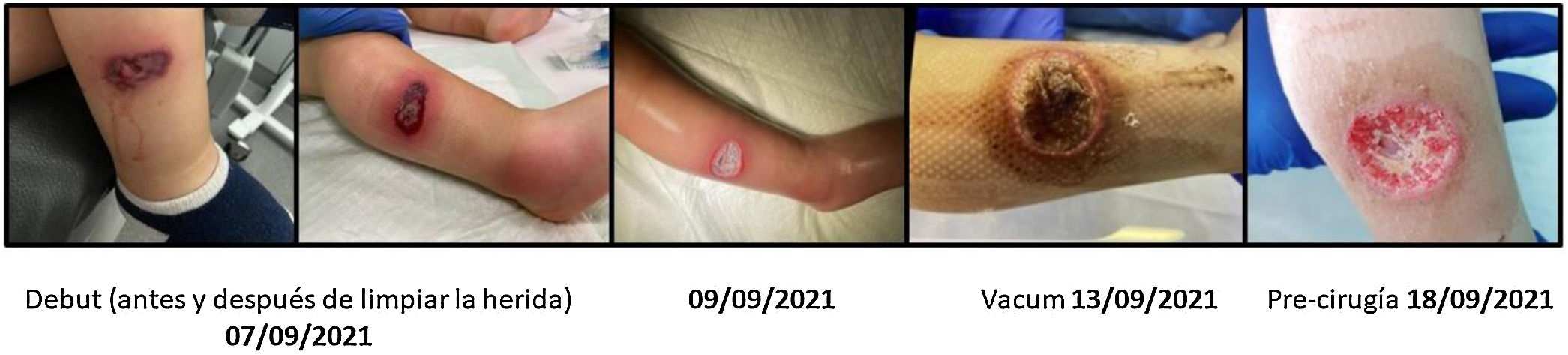
Caso 1. Varón de 19 meses, sin antecedentes de interés, que acudía a urgencias por fiebre elevada de 3días y lesión cutánea de 1×2cm con centro ulcerado y escara necrótica circundante en cara externa de la pierna derecha. En la analítica sanguínea destacaba pancitopenia (hemoglobina de 5,2g/dl, plaquetas de 60.000/mm3 y neutrófilos de 450/mm3) con un 78% de linfoblastos sugestivos de LLA y aumento de reactantes de fase aguda (PCR 300mg/l, PCT 33ng/ml). Se inició antibioterapia de amplio espectro con piperacilina-tazobactam, amikacina y vancomicina intravenosas, tras extracción de hemocultivo y frotis de herida.
El aspirado medular confirmó el diagnóstico de LLA-B común con hiperdiploidía. El líquido cefalorraquídeo fue traumático (SNC-2t), sin blastos. En el estudio de extensión (radiografía de tórax, ecocardiografía, ecografía abdominal, RMN cerebral y fondo de ojo) únicamente se objetivó esplenomegalia. Se inició tratamiento de inducción a la remisión según la guía de recomendaciones terapéuticas LAL/SEHOP-PETHEMA-2013, para el grupo de riesgo intermedio. Pasó a alto riesgo el día 8 por mala respuesta a prednisona (>1.000?blastos/mm3 en sangre periférica). En el frotis de la herida se aisló Pseudomonas aeruginosa multisensible, con hemocultivo negativo. Se suspendió vancomicina y amikacina y se completaron 10 días con piperacilinatazobactam.
El tratamiento local inicialmente fueron curas quirúrgicas cada 48 h con sulfadiacina de plata. No obstante, la evolución no fue satisfactoria y se precisó colocación de sistema de presión negativa y, por último, reparación con colgajo a los 40 días del diagnóstico. Para facilitar la curación del ectima, precisó tratamiento con factor estimulante de colonias granulocíticas (G-CSF) así como una infusión de granulocitos de donante sano.
La evolución fue favorable, con retrasos cortos en el tratamiento quimioterápico. Alcanzó remisión completa en el día 33, con enfermedad mínima residual del 0,01%.
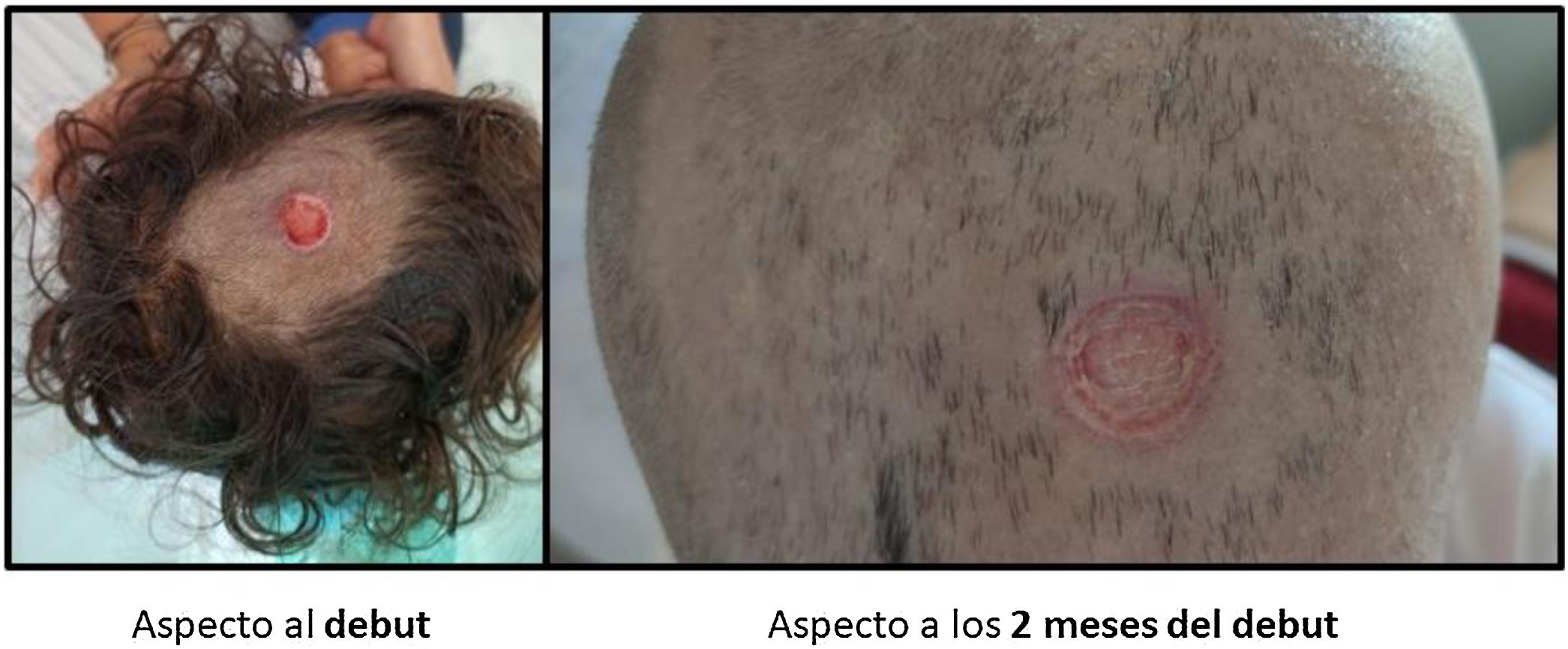
Caso 2. Mujer de 3años, exprematura de 34 semanas, que acudía a urgencias por fiebre elevada de 4días con vómitos, disminución de la ingesta, rechazo de la marcha, palidez cutánea, astenia y mareo. A la exploración destacaba un aspecto séptico, hepatoesplenomegalia y una lesión cutánea exudativa de 1×1cm en el cuero cabelludo. En la analítica sanguínea se objetivó pancitopenia (hemoglobina de 3,8g/dl, plaquetas de 79.000/mm3 y de neutrófilos 0/mm3) con un 2% de linfoblastos atípicos sugestivos de proceso linfoproliferativo agudo, aumento de reactantes de fase aguda (PCR 282,7mg/l, PCT 18,19ng/ml) y coagulopatía. Ante la sospecha de sepsis, se inició antibioterapia empírica con piperacilina-tazobactam, vancomicina y amikacina intravenosas, tras extracción de hemocultivo y frotis de la lesión. El aspirado medular confirmó el diagnóstico de leucemia aguda: se trataba de una LLA-B común hiperdiploide. Se realizó una TC craneal y fondo de ojo urgentes, que fueron normales. El líquido cefalorraquídeo estudiado a los 3días del inicio, por la coagulopatía y la inestabilidad clínica asociada a la sepsis, fue traumático, pero sin blastos (SNC-2t). La ecografía abdominal mostraba hepatoesplenomegalia; el resto del estudio de extensión fue normal.
Se inició tratamiento de inducción a la remisión según la guía de recomendaciones terapéuticas LAL/SEHOP-PETHEMA-2013, grupo de riesgo estándar. En el frotis de la herida se aisló Pseudomonas aeruginosa multisensible, con hemocultivo negativo. Precisó curas tópicas cada 48 h, tratamiento con G-CSF, desbridamiento enzimático y colocación de sistema de terapia presión negativa de un solo uso (PICO), con evolución favorable posterior. La evaluación de la LLA en el día 8 y el día 15 tuvo buena respuesta. Alcanzó la remisión morfológica en el día 33 con enfermedad mínima residual<0,01% (figs. 1-2).
La aparición de EG en pacientes aparentemente inmunocompetentes requiere de un examen exhaustivo para descartar condiciones médicas no diagnosticadas que pueden ser graves, como el inicio de una leucemia aguda1. Existen casos descritos de EG en pacientes con LLA durante las diferentes fases del tratamiento, pero no como primera manifestación. La lesión característica es una mácula purpúrica y eritematosa que evoluciona con rapidez a vesícula hemorrágica y después a lesión ulcerosa y necrótica2. Es importante un manejo precoz con inicio de antibioterapia empírica, pues presenta una elevada mortalidad en las formas invasivas3. No es infrecuente la necesidad de tratamientos quirúrgicos o el uso de terapias de presión negativa4.
Además, dado que la neutropenia es uno de los principales factores que favorecen su aparición, el uso de G-CSF o infusión de granulocitos pueden considerarse con el objetivo de disminuir el tiempo de neutropenia y así acelerar la recuperación de la lesión5.