Actualmente el método madre canguro (MMC) es una intervención con una alta variabilidad clínica en su aplicación. Este documento ha tenido como objetivo aunar las últimas recomendaciones basadas en la evidencia científica, para intentar disminuir la variabilidad interprofesional e incrementar la calidad de los cuidados al paciente neonatal.
MétodosSe han seguido las directrices descritas en el manual metodológico para la elaboración de Guías de Práctica Clínica del Sistema Nacional de Salud: redacción y priorización de preguntas clínicas, búsqueda bibliográfica, lectura crítica, elaboración del documento y revisión externa. La población a la que se dirige son los recién nacidos pretérmino (RNPT) y/o de bajo peso (RNBP) ingresados en una unidad neonatal.
RecomendacionesConsiderando la evidencia existente, se proponen recomendaciones para 18 preguntas clínicas sobre el impacto del MMC (morbimortalidad, estabilidad fisiológica, dolor, neurodesarrollo, alimentación, dolor, familias), incluyendo a los portadores de dispositivos venosos o respiratorios. También recoge el procedimiento del MMC (transferencia, postura), los facilitadores y barreras para su implantación y su aplicación en prematuridad extrema (menores de 28 semanas de gestación en los primeros días de vida)
ConclusionesEl MMC es una práctica beneficiosa para los RNPT, RNBP y sus familias. El uso de las recomendaciones aportadas podrá ayudar en la práctica clínica diaria y quizás se consiga mejorar los resultados del MMC y la calidad de los cuidados prestados al paciente neonatal.
Currently, kangaroo mother care (KMC) is an intervention whose implementation in clinical practice varies widely. The aim of this document is to gather the latest evidence-based recommendations in an attempt to reduce interprofessional variation and increase the quality of neonatal care.
MethodsThe document was developed following the guidelines provided in the Methodological Manual for the Development of Clinical Practice Guidelines of the National Health System: formulation and prioritization of clinical questions, literature search, critical reading, development of the document and external review. The target population was preterm (PT) and/or low birth weight (LBW) newborn infants admitted to a neonatal unit.
RecommendationsBased on the current evidence, recommendations have been issued to address 18 clinical questions regarding the impact of KMC (morbidity and mortality, physiological stability, neurodevelopment, feeding, pain, families), including infants with vascular access or respiratory support devices. It also describes the KMC procedure (transfer, positioning), the facilitators and barriers related to the implementation of KMC and how to implement KMC in extremely preterm newborns (less than 28 weeks of postmenstrual age in the first days of life).
ConclusionsThe kangaroo mother care is a beneficial practice for PT infants, LBW infants and their families. The implementation of these recommendations may be useful in everyday clinical practice and may improve KMC outcomes and the quality of care provided to neonatal patients.
El método madre canguro (MMC) es una práctica eficaz y segura en todos los recién nacidos (RN) durante su estancia en las unidades neonatales1. Sin embargo, en la actualidad, es una intervención infrautilizada en el recién nacido pretérmino (RNPT) con una alta variabilidad en su aplicación clínica, pese a la evidencia y los beneficios demostrados científicamente. Encontrándose variaciones significativas en el momento de iniciación, los criterios de realización, la duración y la frecuencia o el equipamiento necesario2. Aunque la OMS recomienda iniciar el MMC en RNPT y recién nacido de bajo peso (RNBP) lo antes posible tras el nacimiento y cuanto más tiempo mejor (de 8 a 24h al día)1, sigue siendo necesarias directrices para homogeneizar esta práctica e incentivar la implementación, calidad y seguridad del MMC a nivel nacional en las unidades neonatales. Tras la consulta con expertos, el grupo elaborador del documento ha elegido el término MMC, unificando en el mismo los términos cuidado canguro, técnica canguro, programa canguro, posición canguro, método canguro, contacto piel con piel o piel con piel. La elaboración del documento ha sido promovida por el grupo de Cuidados Centrados en el Desarrollo y la Familia (CCDyF) de la Sociedad Española de Enfermería Neonatal (SEEN). Este artículo es un resumen de un documento de consenso más extenso con un total de 95 páginas.
MétodosDiseñoLas directrices descritas en el manual metodológico para la elaboración de Guías de Práctica Clínica del Sistema Nacional de Salud fueron seguidas3.
Proceso de elaboraciónSe formularon y priorizaron preguntas clínicas siguiendo el formato Población, Intervención, Comparación y desenlace de interés u Outcome (PICO). Seguidamente, se realizó una búsqueda de la evidencia científica (septiembre 2022-23) en las bases de datos The Cochrane Database of Systematic Reviews, Medline (a través de Pubmed), Cinahl y Scopus, mediante el uso de los términos Medical Subject Headings (MeSH) y del lenguaje natural (Material suplementario 1), los cuales fueron combinados con los operadores booleanos AND, OR y NOT.
Posteriormente, se hicieron grupos de trabajo que revisaron por pares los documentos seleccionados y extrajeron la información. Se evaluó la calidad de la evidencia con la herramienta Critical Appraisal Skills Programme español (CASPe) o MINCIR para estudios descriptivos. Cada pregunta fue respondida de forma independiente dando prioridad a la evidencia más reciente y de alta calidad. El sistema Grade of Recommendation, Assessment, Development and Evaluation (GRADE) fue utilizado para evaluar la calidad del conjunto de la evidencia en cuatro niveles: alta, moderada, baja y muy baja, estableciendo un grado de recomendación para cada una de las preguntas (fuerte/débil) (tabla 1).
Calidad de la evidencia en GRADE
| Nivel de calidad | Definición |
|---|---|
| Alto | El efecto verdadero seguramente se aproxima al de la estimación del efecto. |
| Moderado | Es probable que el efecto real se aproxime a la estimación del efecto, pero existe la posibilidad de que sea sustancialmente diferente. |
| Bajo | El efecto real puede ser sustancialmente diferente de la estimación del efecto. |
| Muy bajo | Es probable que el efecto verdadero sea sustancialmente diferente de la estimación del efecto. |
| Fuerza recomendada | |
| Fuerte | Muestra claramente que los beneficios de la intervención superan a los daños o más daños que beneficios. |
| Débil | Incierto sobre los beneficios y los daños o los beneficios y los daños son equivalentes independientemente de la calidad de la evidencia. |
Por último, el documento fue revisado externamente por otros profesionales sanitarios internacionales y nacionales, y asociaciones de familiares.
Población a la que va dirigidaTodos los RNPT y recién nacido de bajo peso al nacer (RNBPN) ingresados en una unidad neonatal.
Grupo de trabajoEl documento ha sido elaborado por el grupo de trabajo de CCDyF de la SEEN, cuyos miembros son enfermeros/as expertos en el cuidado neonatal y enfermería basada en la evidencia.
Preguntas clínicasImpacto del método madre canguro¿Cómo afecta el MMC a la morbimortalidad?Evidencia
- •
Reduce la morbimortalidad y las infecciones nosocomiales (alta y fuerte).
Resumen: Reduce la morbimortalidad especialmente si se aplica en las primeras 24h y al menos 8h/día (RR: 0,68; IC 95%: 0,53-0,86)4, debido a que reduce significativamente la incidencia de infecciones severas (RR: 0,85; IC 95%: 0,79-0,92)4.
¿Cómo afecta el MMC a la estabilidad fisiológica?Evidencia
- •
El MMC estabiliza la frecuencia cardiaca (FC), la frecuencia respiratoria (FR) y la saturación de oxígeno (SatO2) y, por tanto, interviene en la estabilización y mejora de la función cardiorrespiratoria del RNPT (alta y fuerte).
- •
El MMC optimiza la oximetría cerebral (baja y fuerte).
Resumen: Reduce los episodios de apnea (RR: 0,41; IC 95%: 0,22-0,78)6, disminuye la FR (3 respiraciones menos/min) (IC 95%: −5,15 a −1,19), incrementa la SatO2 en un 0,9% (IC 95%: 0,35-1,45) y mantiene la normotermia5,7. Mejora la oxigenación cerebral (p<0,01)8 y el flujo cerebral9, por lo que se infiere que podría contribuir a una reducción en el riesgo de hemorragia intraventricular (HIV), pero en el momento actual no existen estudios que relacionen estas 2 variables directamente.
¿Cómo afecta el MMC al desarrollo neurológico?Evidencia
- •
Mejora la arquitectura del sueño (moderada y fuerte).
- •
Favorece el neurodesarrollo (alta y fuerte).
Resumen: Durante el MMC aumenta la fase NREM (p<0,001), reduciéndose despertares, sueño indeterminado y episodios de apnea e hipoxemia; siendo el sueño más maduro (p=0,034)10. A medio/largo plazo, mejora la función cognitiva (p=0,023), el dominio del lenguaje (p=0,014), el rendimiento escolar, el nivel intelectual (p=0,009) y la adaptación familiar (p=0,00014) y social (p<0,001), reduciendo las posibles secuelas del neurodesarrollo (p=0,004)11.
¿Cómo afecta el MMC a la alimentación?Evidencia:
- •
Favorece la instauración y el mantenimiento de la lactancia materna, la ganancia ponderal, y mejora la tolerancia enteral cuando hay inicio temprano (alta y fuerte).
Resumen: Se relaciona con mayor tasa de lactancia materna exclusiva a los 6 meses de edad corregida (OR: 14,6; IC 95%: 3,5-60,9)12. Se reduce el tiempo con nutrición parenteral si se practica más de 3h/día (9 días versus 12,5; p<0,001) y disminuyen los episodios de intolerancias (74 versus 54%; OR: 0,42; IC 95%: 0,22-0,76)13. Más de 6h/día aumenta la ganancia ponderal (8,9g/día; IC 95%: 8,14-9,84) y la longitud (0,29cm/semana; IC 95%: 0,15-0,43)14.
¿Cómo afecta el MMC a la experiencia dolorosa?Evidencia
- •
El MMC y la participación de los padres reduce la intensidad de la respuesta dolorosa en RNPT (moderada y fuerte) sin que sea necesario administrar conjuntamente sacarosa (alta y fuerte).
Resumen: Produce una estimulación multisensorial que inhibe las señales nociceptivas y favorece la liberación de oxitocina, mejorando SatO2 (1,73; IC 95%: −0,53-3,99), reduciendo FC (DM: −10,78; IC 95%: −13,63 a −7,93), duración del llanto (34,16s menos; IC 95%: −42,86 a −25,45) y puntuación en la escala Premature Infant Pain Profile (PIPP) (p≤0,01)15,16. Es eficaz en el control del dolor de forma significativa (p=0,002) y superior a la sacarosa. La contención y la succión al pecho son intervenciones eficaces por sí solas.
¿Cómo afecta el MMC a la salud familiar?Evidencia
- •
Favorece el vínculo y apego entre el RNPT y su familia (moderada y fuerte).
- •
Disminuye la ansiedad, la depresión y el estrés materno (alta y fuerte).
Resumen: La interacción temprana con el RNPT mejora el apego (p<0,001) y reduce el estrés materno (p<0,001)17 y el riesgo de depresión posparto (RR: 0,76; IC 95%: 0,59-0,96)18.
Candidatos a realizar el método madre canguro¿Puede realizar MMC un RNPT con soporte respiratorio?Evidencia
- •
No se han descrito efectos adversos durante el MMC en el RNPT con soporte respiratorio (invasivo o no invasivo) (moderada y débil).
- •
El MMC no aumenta las tasas de extubación accidental (moderada y fuerte).
Resumen: Los RNPT en el MMC con soporte respiratorio (invasivo o no invasivo) se mantienen clínicamente estables (objetivos de SatO2 entre el 90-95% y FC>80 lpm)19. No se han registrado mayores tasas de extubaciones accidentales ni desacople a la modalidad de ventilación pautada o eventos cardiopulmonares (bradicardia o desaturaciones)20–22. Es necesaria una adecuada formación del personal y protocolizar la transferencia para prevenir extubaciones accidentales.
¿Es seguro realizar MMC con catéter venoso central?Evidencia
- •
No se ha descrito efectos adversos en el RNPT portador de catéter venoso central durante el MMC (moderada y fuerte).
- •
El MMC no aumenta las tasas de extracción accidental de catéter (central o periférico) ni de bacteriemias asociadas al catéter (moderada y fuerte).
Resumen: La tasa de extracciones accidentales del catéter venoso central no es significativamente mayor durante el MMC ni durante la transferencia22, incluso en neonatos con catéter umbilical. Tampoco hay diferencias en complicaciones (hemorragia o desplazamiento) o riesgo de colonización bacteriana23,24.
Realización del método madre canguro¿Quién puede realizar el MMC?Evidencia
- •
Se sugiere que siempre que sea posible, la madre será la proveedora principal del MMC, debiéndose fomentar también el MMC con el padre/pareja (moderada y fuerte).
- •
Se recomienda realizar el MMC por algún otro familiar, si los progenitores no están presentes o como alternativa de descanso para ellos (moderada y débil).
Resumen: No hay diferencia en resultados fisiológicos, bioquímicos y comportamentales del RNPT si el MMC es realizado con la madre o el padre25. Las madres realizan MMC más precoz y es más eficaz que el MMC con el padre en el alivio del dolor durante procedimientos25. No se encuentran diferencias en FC, SatO2, FR y temperatura si el MMC es realizado por la abuela materna o madre (durante MMC FC 137,63 versus 139,12; FR 43,05 versus 44,25; SatO2 96,60 versus 96,47; temperatura del RNPT 37,05 versus 37,04)26.
¿Cuándo y cuánto realizar MMC?Evidencia
- •
Se sugiere realizar el MMC inmediato (antes de la primera hora de vida), o en su defecto lo antes posible (alta y fuerte).
- •
Se recomienda realizar al menos 6-8h del MMC al día (moderada y fuerte).
Resumen: El MMC precoz (antes de las 24h de vida) con respecto al tardío, muestra una reducción del riesgo de mortalidad a los 28 días de vida (RR: 0,78; IC 95%: 0,66-0,92) y mejores tasas de lactancia materna exclusiva al alta (RR: 1,12; IC 95%: 1,07-1,16)4.
¿Qué recursos se necesitan?Evidencia
- •
Se sugiere el uso de soportes ergonómicos (faja) ya que incrementa el tiempo del MMC, la comodidad y satisfacción del progenitor y su RNPT (moderada y débil).
- •
Se sugiere el uso del gorro, aunque dependerá de la edad gestacional y temperatura previa. También puede utilizarse una manta o cobertor cubriendo la cabeza (baja y débil).
Resumen: No se ha encontrado evidencia que evalúe el uso de faja o banda elástica tubular. Se han evaluado dos soportes ergonómicos con diseño personalizado (CarePlus Wrap y Sarbebe), encontrándose que mejora el tiempo en el MMC un 20% (p=0,03) y la satisfacción materna (4,9 [0,3] versus 4,11; p<0,001)27,28. En el uso de gorro (estudio realizado en África con 300RNPT menores de 2.500g en MMC los 7 primeros días de vida), se encuentra que la media de tiempo en normotermia fue del 55% (SD: 24) en el grupo con gorro de lana y un 56% (SD: 24) en el grupo sin gorro (OR: 0,95; IC 95%: 0,86-1,04), no encontrándose tampoco diferencias en episodios de hipotermia ni hipertermia29.
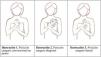
¿Cuál es la posición del MMC?Evidencia
- •
Se sugiere utilizar posiciones alternativas a la posición canguro en prono (Ilustración 1.1): posición diagonal en prono (puede fomentar la comunicación e interacción madre-RN, estando más tiempo en sueño profundo) (Ilustración 1.2) y posición vertical en lateral (mantiene al RNEPT normotérmico y con la FC y SatO2 estable) (Ilustración 1.3) (moderada y débil).
- •
Se sugiere evitar la posición prona en RNPT utilizando como alternativa el canguro lateral en las primeras 72h (moderada y débil).
- •
Se sugiere el uso de espejo o cámara delantera de dispositivo móvil que permita visualizar la cara del RNPT (expertos y fuerte).
Resumen: Se recomienda la posición canguro con el RN vertical entre los pechos/tórax con cabeza lateralizada y erguida y caderas flexionadas y extendidas (posición rana) y brazos flexionados30. Sin embargo, los estudios que evalúan el MMC diagonal frente al convencional en prono, señalan más tiempo de sueño profundo en posición diagonal frente vertical (22 frente al 6%) y menos tiempo en estado de somnolencia (58 versus al 70%). En ambos grupos, disminuyen la FC y FR, pero la SatO2 media en posición diagonal fue del 96 (1,9) versus 98,4% (1,3) en posición vertical (p=0,018). Hubo una puntuación menor en la Escala de Depresión Postnatal de Edimburgo en el grupo diagonal y vertical (7 [4,4[frente 9 [2,7]; p=0,115)31. No se ha encontrado evidencia sólida de que lateralizar la cabeza incremente el riesgo de HIV32, pero sí que mantener la cabeza en línea media mejora la oximetría y los flujos cerebrales8,9.
¿Cómo realizar la transferencia?Evidencia
- •
Se recomienda la transferencia entre 2 personas (al menos una de ellas profesional sanitario), aunque dependerá del estado general, días de vida, dispositivos, si está intubado y autonomía/habilidad de los padres (baja y débil).
- •
Se sugiere valorar: autonomía de los padres, estabilidad del RNPT y estandarización de la técnica, para elegir la transferencia de pie o sentada (baja y débil).
- •
En la transferencia sentada, desde la incubadora al proveedor de canguro, se recomienda realizarla con el nido de contención (baja y débil).
- •
Se recomienda realizar la transferencia en pacientes intubados al menos entre 2 personas (una para el tubo endotraqueal y otra para tubuladuras), sin desconectar al paciente. En el sillón, fijar las tubuladuras por encima del hombro del proveedor del cuidado canguro dejando ligera holgura para permitir movimientos del RNPT. La fijación será accesible y fácil de retirar en caso de urgencia (baja y débil) (Ilustración 2).
Resumen: Es necesario al menos una enfermera y otro profesional sanitario para realizar la transferencia, pero no existe consenso sobre qué tipo de transferencia, de pie o sentada, es más segura33. La transferencia de pie produce menos estrés al ser más breve y producir menos desorganización fisiológica, estrés térmico y conductual. Otro estudio encontró mayor disminución de la SatO2 en la transferencia de pie por los padres (2,9%) frente a la sentada (2%), aunque la recuperación de la situación basal con los padres es inmediata. Hay menor incremento de la FC con los padres, un 2% respecto a la basal y un 5% en la realizada por los profesionales33. Otros estudios observacionales, recomiendan la transferencia sentada, como más eficaz y menos estresante (sin aportar datos específicos), insistiendo en la estandarización de la técnica para disminuir la inestabilidad que conlleva la transferencia. Con respecto al uso del nido no existe evidencia en las publicaciones consultadas, solo protocolos y experiencias de RNPT con soporte respiratorio.
Facilitadores y barreras del método madre canguro¿La existencia de una guía o protocolo facilita el MMC?Evidencia
- •
Se recomienda la existencia de una guía institucional o protocolo para mejorar la implementación y aplicación del MMC (moderada y fuerte).
Resumen: La existencia de un protocolo mejora la aceptación e incrementa la comodidad de las enfermeras en su aplicación. Sin embargo, su ausencia constituye una barrera para su aplicación, generando inseguridad y miedo entre los profesionales sanitarios34.
¿Influye el diseño y la distribución de la gravedad en el MMC?Evidencia
- •
Se sugiere la aplicación del MMC en zonas o habitaciones privadas donde pueden cohabitar los 2 progenitores, así como el acceso libre a la unidad durante 24h (alta y fuerte).
Resumen: La falta de espacio y recursos adecuados constituye una barrera al interferir con la motivación y el bienestar de los padres y con las oportunidades de ofrecer el MMC por parte de los profesionales34. Para conseguir un óptimo MMC, se deberá facilitar a las familias de los RN el acceso a su hijo/a las 24h del día35. Las habitaciones familiares parecen disminuir el estrés de las madres y fomentar su rol maternal, pasando más horas al día con su hijo/a.
¿Facilita el MMC la formación y experiencia clínica de las enfermeras neonatales?Evidencia
- •
La formación y la experiencia clínica de las enfermeras neonatales facilita la implementación del MMC (moderada y fuerte).
- •
La percepción positiva de la competencia profesional incrementa la disposición de las madres/padres para realizar el MMC (alta y fuerte).
Resumen: Los centros que realizan formación específica sobre el MMC tienen mayores tasas de éxito en su aplicación36. Las enfermeras con más experiencia en el MMC lo apoyan más y tienen más éxito en su aplicación. La presencia de enfermeras especializadas reduce la aprehensión y facilita el manejo parental del RNPT, lo que favorece la implementación del MMC. La accesibilidad al personal sanitario y a la enseñanza del MMC son facilitadores mientras la falta de ayuda con la práctica, el no ofrecer información y simplemente indicar que se aplique, interfiere en la aceptación del MMC por parte de los cuidadores.
¿Influye la percepción de la gravedad clínica en el MMC?Evidencia
- •
La percepción de las enfermeras neonatales de la gravedad clínica del neonato influye en la aplicación del MMC, especialmente si la ratio enfermera-paciente es baja (alta y fuerte).
- •
La percepción de las madres y padres sobre la gravedad clínica influye en la frecuencia de realización del MMC (alta y fuerte).
Resumen: Las enfermeras experimentan inquietud en la aplicación del MMC si existe inestabilidad clínica, especialmente si existe un alto volumen de trabajo y ausencia de apoyo organizativo y directrices claras36. Es común entre las familias el miedo y la ansiedad ante la idea de afectar a la salud de su hijo/a al realizar el MMC36. La preocupación y percepción de inestabilidad del RNPT por parte de la madre puede actuar también como elemento de barrera36,37.
Prematuridad extrema y MMC¿Es eficaz y seguro el MMC en RNEPT?Evidencia
- •
Se recomienda la realización del MMC tan pronto como sea posible si la situación clínica lo permite (baja y fuerte).
- •
Se sugiere realizar el MMC con bolsa de polietileno para prevenir la hipotermia en la primera semana de vida, individualizando en cada caso (baja y fuerte).
Resumen: Se dispone de pocos estudios que evalúen la eficacia y seguridad del MMC en menos de 28 semanas de gestación. Hay estudios que aseguran la normotermia (mejora de 0,2-0,3°C en CC respecto a incubadora), estabilidad y seguridad del MMC en RNEPT38,39. El MMC con bolsa de polietileno también mantiene la normotermia a los 60min del MMC40.
ConclusionesEl MMC es una práctica beneficiosa para los RNPT y RNBP y sus familias, por lo que es importante promover su aplicación en el ámbito clínico. Este documento, basado en la evidencia científica y las calificaciones GRADE, responde a 18 preguntas clínicas relacionadas con el impacto del MMC, los candidatos, la realización, los facilitadores y barreras, y su aplicación en la prematuridad extrema. El conjunto de recomendaciones desarrolladas pueden ayudar a los profesionales implicados en la atención y cuidado neonatal en la toma de decisiones, lo que puede disminuir la variabilidad de la práctica clínica y mejorar la calidad y seguridad de los cuidados durante el MMC.
FinanciaciónEl presente manuscrito no ha recibido financiación para poder ser realizado.
Conflicto de interesesLos autores declaran no tener conflictos de intereses.