Siendo el tumor endocrino más frecuente, el carcinoma de tiroides es muy raro en la infancia. El 90% es cáncer diferenciado de tiroides (CDT). Las segundas neoplasias tiroideas son las más frecuentes en niños que recibieron radioterapia cráneo-cervical. El Registro Español de Tumores Infantiles (RETI-SEHOP) entre 1980-2013 reveló una incidencia de 3-4 casos/106, similar a la de la International Agency for Research on Cancer (ACCIS) europea. Además, señala un incremento de la incidencia anual también observado en EE. UU.1. La principal forma de presentación es como nódulo tiroideo o linfadenopatía regional. En comparación con adultos, suele diagnosticarse con mayor extensión, metástasis en ganglios cervicales y a distancia (pulmón), y presenta mayores tasas de recurrencia2. El tratamiento clásico era la tiroidectomía total, escisión de metástasis locorregionales, administración de I131 y terapia supresora de TSH con lo que se conseguían altas tasas de curación. Sin embargo, estudios de seguimiento a largo plazo muestran un aumento de mortalidad en supervivientes debido a segundas neoplasias en aquellos que recibieron radioterapia3. Por su baja incidencia, no se han realizado estudios para optimizar el tratamiento que se basa en análisis retrospectivos y, más recientemente, en la guía de 2015 de la American Thyroid Association (ATA)4.
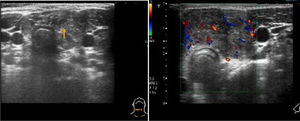
Presentamos a 3pacientes diagnosticados de CDT tipo papilar durante el año 2011. Todos se presentaron como nódulo tiroideo o adenopatías cervicales patológicas. No presentaban ningún factor de riesgo ni antecedentes familiares de CDT. Se realizó ecografía cervical con hallazgos de malignidad (fig. 1). La punción aspiración con aguja fina (PAAF) de las lesiones fue compatible con carcinoma papilar con afectación ganglionar en los 3casos. No hubo alteraciones analíticas. Se realizó tiroidectomía total con vaciamiento ganglionar (compartimento central y lateral). Se inició tratamiento supresor de TSH con levotiroxina. Como complicación posquirúrgica, presentaron un hipoparatiroidismo inmediato. Posteriormente, previa suspensión del tratamiento con levotiroxina, se aplicó tratamiento ablativo con I131, calculando la dosis por peso (50-120 mCi). En el primer rastreo corporal total presentaron metástasis pulmonares y afectación ganglionar extensa (AJCC/UICC 2 T3-4aN1bM1, ATA Pediatrics High Risk) y han precisado entre 3-6 dosis. Uno de ellos presentó una recidiva en una adenopatía contralateral, que fue extirpada previo diagnóstico mediante ecografía con determinación de tiroglobulina en punta de PAAF. Para el seguimiento se realizaron determinaciones de tiroglobulina estimulada, anticuerpos antitiroglobulina, gammagrafía, tomografía por emisión de positrones/tomografía computarizada y ecografía cervical. En 2pacientes persiste enfermedad residual pulmonar (tabla 1).
Evolución actual de los pacientes a los 6 años del diagnóstico
| Paciente | 1 | 2 | 3 |
|---|---|---|---|
| Edad cronológica en años actual | 14,13 | 17,66 | 21,79 |
| Edad cronológica en años al diagnóstico | 8,16 | 11 | 14,64 |
| Sexo | Mujer | Mujer | Hombre |
| Dosis I131acumulada | 600 mCi | 450 mCi | 360 mCi |
| Ultimo RCT post-I131 | Afectación pulmonar difusa bilateral | Afectación pulmonar difusa bilateral y adenopática cervical de significado incierto | Captación negativa |
| Tg estimulada(valor normal: 10-85 ng/ml) | 21,8 ng/ml | 6,65 ng/ml | 17,2 ng/ml |
| Ac antiTg(valor normal:10-115 U/ml) | >500 U/ml | >500 U/ml | <20 U/ml |
| Estadificación en el último control | AJCC 2 (T4aN1bM1) | AJCC 2 (T3aN1bM1) | AJCC 2 (T1aN1b M1) |
| Estudio molecular | BRAF negativoTERT negativo | BRAF negativoTERT negativo | BRAF negativoRET-PTC 1 positivoTERT negativo |
| Hipoparatiroidismo | No | No | Sí |
| Comentarios | Tratamiento supresor de TSHActitud expectante | Tratamiento supresor de TSHMonitorización de adenopatía cervicalActitud expectante | Tratamiento supresor de TSHEnfermedad persistente no localizada, posiblemente cervical |
RCT: rastreo corporal total tras recibir iodo radiactivo; Estadiaje: AJCC/UICC II; Tg: tiroglobulina medida suprimiendo el tratamiento con levotiroxina; Ac antiTg: anticuerpos antitiroglubulina; Hipoparatiroidismo: hipoparatiroidismo.
El diagnóstico de 3casos de CDT en un año es inusual en nuestro medio (población de 0-14 años de Castilla-La Mancha entre 2010-2013: 326.958). Podría deberse al aumento de incidencia descrito mundialmente, que no parece explicarse únicamente por la mejora en las técnicas diagnósticas. En nuestro centro, no se han diagnosticado nuevos casos posteriormente, por lo que esta agrupación probablemente corresponda al azar. La alta sensibilidad a la carcinogénesis de la glándula tiroidea en la infancia sugiere que también pueda deberse a la exposición a radiación ionizante y factores químicos a edades tempranas1. En nuestros pacientes no identificamos ningún factor de riesgo. Como se describe en la literatura, la ecografía tiroidea junto a la PAAF tuvieron una gran rentabilidad diagnóstica. La citología tiroidea mediante PAAF es un método establecido para el diagnóstico de nódulos tiroideos en adultos dada su alta precisión, sin embargo, el uso en pediatría no se encontraba del todo aceptado optando, en ocasiones, por la cirugía inicial2. Las nuevas recomendaciones de la ATA abogan por seguir este método basándose en la clínica y los hallazgos ecográficos más que en el tamaño del nódulo y reservar la cirugía inicial para nódulos hiperfuncionantes o con citología indeterminada4. El abordaje quirúrgico recomendado, y que se llevó a cabo en nuestros pacientes, es la tiroidectomía total o subtotal con disección ganglionar del compartimento central y disección selectiva de compartimentos laterales. Este abordaje más agresivo lleva asociada mayor frecuencia de complicaciones y debería realizarse en centros especializados. En nuestro caso, los pacientes presentaron hipoparatiroidismo posquirúrgico y una de ellas presentó un síndrome de Horner tras resección de una recidiva ganglionar. Nuestra alta prevalencia de complicaciones podría deberse al extenso abordaje quirúrgico y a su menor edad. Nuestros pacientes han recibido varias dosis de I131 dada la extensión de la enfermedad. El uso de esta terapia no está consensuado en niños y actualmente se recomienda en aquellos casos con enfermedad residual locorregional o a distancia, cuyos tejidos presenten avidez por el I131, e individualizar en caso de precisar varias dosis dados los potenciales riesgos a largo plazo5. A pesar del cambio en la aproximación terapéutica según las nuevas recomendaciones de la ATA, son necesarios más estudios a para optimizar el tratamiento.