Sr. Editor:
Nos gustaría poner en su conocimiento y en el de los lectores 2 casos de niños con afectación perianal y genital por estreptococo betahemolítico del grupo A (EBHGA). En uno de ellos destaca la aparición en el cultivo perianal de Staphylococcus aureus, germen menos frecuente pero también responsable de este cuadro clínico1.
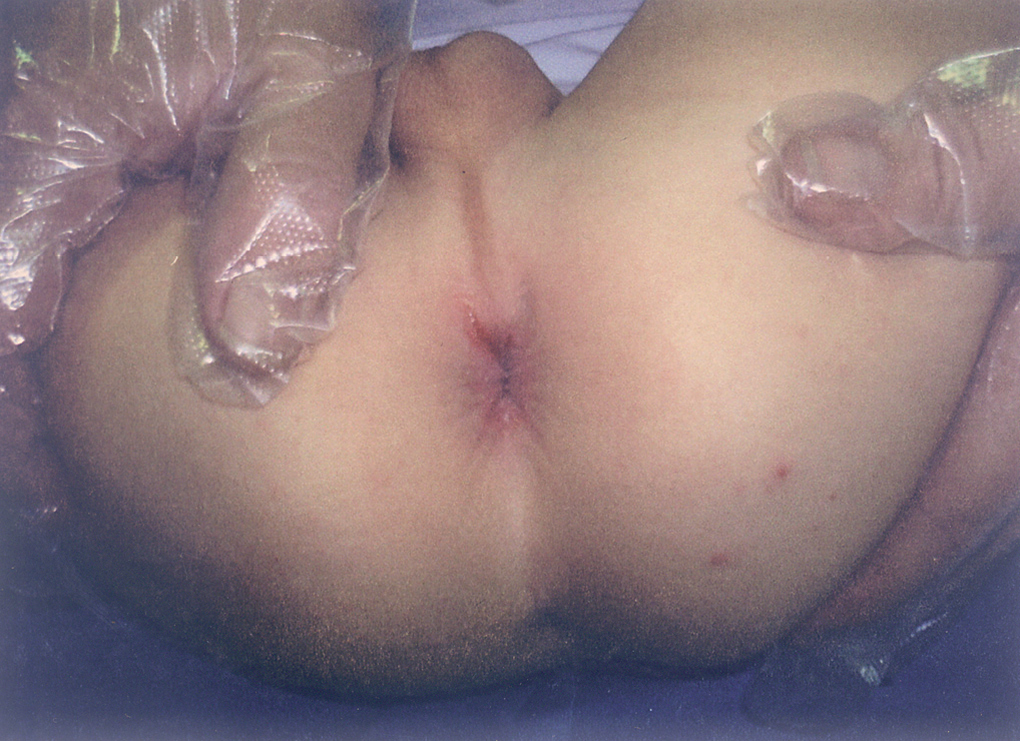
El primero de ellos es el de un varón de 3 años, que acudió a consulta por presentar prurito anal y eritema perianal. A las 2 semanas presentó una rectorragia, producida por una fisura perianal. Una semana más tarde se asoció al cuadro una nueva fisura junto con una inflamación prepucial y del meato urinario. Es en este momento cuando se confirma con cultivo del exudado balanoprepucial y perianal, el diagnóstico de dermatitis perianal y balanopostitis por EBHGA, instaurándose tratamiento con penicilina oral durante 10 días, que resolvió momentáneamente el cuadro. Durante este tiempo el paciente recibió tratamiento con parafina oral y se hizo una búsqueda de parásitos en heces que resultó negativa. A los 7 meses presentó una nueva fisura perianal (fig. 1) con cultivo positivo para EBHGA, que remitió tras administrar otro ciclo de penicilina oral.
Figura 1. Imagen de la última fisura perianal que presentó el caso 1; siguiendo la esfera de un reloj, su posición sería a las 11:00 h.
En el segundo caso, se trataba de un varón de 4 años que acudió por presentar una balanopostitis con abundante exudado purulento. Tras aconsejar lavados locales con manzanilla amarga, el paciente mejoró, presentando a los 2 meses una nueva balanopostitis, acompañada esta vez por eritema perianal y faríngeo. Se tomaron muestras de las tres zonas afectadas, mostrando los cultivos crecimiento de EBHGA en el exudado balanoprepucial y de S. aureus en el perianal. Tras recibir tratamiento durante 10 días con amoxicilina-ácido clavulánico y mupirocina tópica, las lesiones remitieron. Un mes después aparecieron una nueva balanopostitis y dos fisuras perianales. En los cultivos perianal y balanoprepucial creció de nuevo un EBHGA, recibiendo el paciente tratamiento 10 días con penicilina oral, resolviéndose el cuadro.
Desde que en 1966 Amren et al2 describieron los primeros casos de celulitis perianal producidas por EBHGA se han publicado varios casos más3-8 que amplían nuestro conocimiento sobre esta enfermedad. A pesar de esto sigue siendo tardíamente diagnosticada y tratada en la mayoría de las ocasiones.
Recientemente se ha propuesto la denominación de enfermedad perineal estreptocócica5,9 para denominar a estos cuadros clínicos que incluyen tanto la afectación perianal (incluida la proctitis), como genital (en forma de balanopostitis4 o de vulvovaginitis) por EBHGA.
Esta enfermedad es más frecuente entre los 6 meses y los 10 años3-5,9 y existen casos descritos en adultos7. La frecuencia oscila entre 1/2.000 consultas1 y 1/300 en los artículos más recientes5,9, siendo más propia de niños que de niñas (3:1 en la mayoría de las series)3,5,9.
La patogenia no está totalmente definida. Lo más aceptado es la llegada de los patógenos a la zona anogenital mediante la contaminación desde secreciones nasofaríngeas infectadas5. Se ha sugerido recientemente el posible factor predisponente en el desarrollo de balanopostitis que desempeñan los corticoides tópicos usados en el tratamiento de la fimosis6. También se han publicado casos de brotes familiares7, transmisión nosocomial8 y desde portadores sanos.
Clínicamente se puede presentar prurito, dolor perianal con la defecación (con retención de heces secundaria), rectorragia, secreción anal, disuria y exudado vaginal o prepucial9. Generalmente se observa un eritema circular bien delimitado, brillante no indurado, pudiendo aparecer fisuras o pústulas con exudación blanquecina7. No hay afectación sistémica en esta entidad, que sí aparece en la celulitis perianal10.
Este tipo de presentación clínica, en determinadas ocasiones, puede llevar a realizar pruebas complementarias agresivas y costosas para descartar otras enfermedades (enfermedad inflamatoria intestinal, dermatitis seborreica y atópica, candidiasis, oxiuriasis, psoriasis, moniliasis, hemorroides y enfermedades de transmisión sexual9).
El tratamiento consiste en penicilina oral o amoxicilina, si el agente responsable es EBHGA que debe mantenerse de 10 a 21 días, asociando o no mupirocina tópica. Otras alternativas son la eritromicina y la clindamicina9, sobre todo en casos de alergia a betalactámicos o recidivas, pues a pesar de un tratamiento correcto las recurrencias son frecuentes (hasta el 40 %)7. En caso de encontrarnos con un germen distinto al habitual, se deben seguir las indicaciones del antibiograma.
Finalmente y como conclusión, consideramos que este cuadro debe ser incluido en el diagnóstico diferencial de casos de eritema perianal, con o sin fisuras, que no evolucionan de manera favorable con el tratamiento tópico habitual. Así, se deben coger cultivos de las zonas afectadas y de los posibles orígenes del material contaminante para diagnosticar y tratar correctamente esta enfermedad que tiene una solución sencilla y eficaz.