Lactante varón de dos meses, nacido en hospital público por parto a las 36 semanas de gestación, hijo de madre que vive con VIH sin tratamiento, toxicómana, sin control prenatal y con antecedente de chancro perineal indoloro durante el segundo trimestre del embarazo sin acudir a revisión médica, el cual desapareció espontáneamente en dos semanas; VDRL materno no reactivo en el momento del parto. Asintomático al nacimiento.
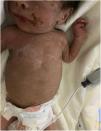
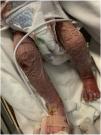
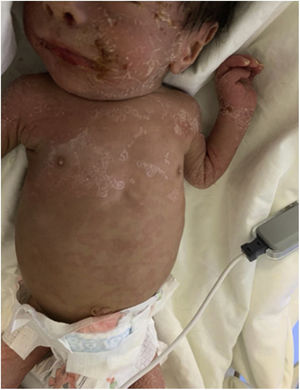
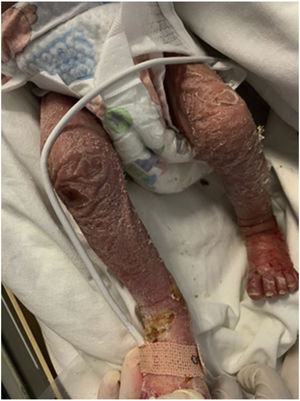
Ingresa por presentar un mes de evolución con rinorrea serosanguinolenta y lesiones dérmicas. Al examen clínico con datos de choque séptico (FC 180lpm, FR 50rpm, temperatura 38,8°C), peso 2.68kg (p<3, z-score-5,5), rinorrea serosanguinolenta, queilitis y exantema generalizado macular con hiperqueratosis y descamación (fig. 1) de predominio en cara, tronco y extremidades con afectación palmo-plantar (fig. 2), crepitantes finos en tórax y abdomen con hepatoesplenomegalia, sin datos clínicos de ascitis.
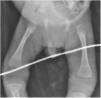
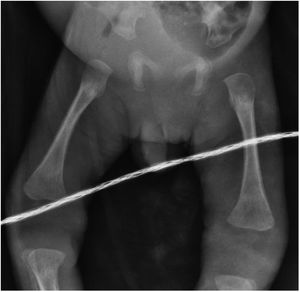
La analítica mostró: serología anti-Treponema pallidum reactiva por inmunoquimioluminiscencia (CMIA) (25,8S/CO), anemia (10g/dl), leucocitos (9,4×103/ml), trombocitopenia (95×103/ml), hipoglucemia (58mg/dl), transaminasemia (AST 554U/l, ALT 135U/l) con hiperbilirrubinemia directa (3,7mg/dl), hipoalbuminemia (1,3g/dl), radiografías con periostitis en huesos largos (fig. 3), carga viral de VIH no detectada. La punción lumbar reveló hipoglucorraquia (28mg/dl), hiperproteinorraquia (59mg/dl), sin pleocitosis y VDRL reactivo. Se reporta VDRL materno reactivo (1:64).
Con diagnóstico de neurosífilis y choque séptico, se admitió en terapia intensiva y se inició penicilinaG sódica cristalina (200.000UI/kg/día) durante 14días, con adecuada evolución, siendo dado de alta por mejoría clínica.
Según el momento de la transmisión, la sífilis puede causar muerte fetal, prematuridad y bajo peso al nacer1,2. Esta infección nos enseña que ninguna lesión genital debe ser omitida durante la gestación, ya que puede llevar a graves consecuencias en los niños.
Conflicto de interesesNinguno.
Consentimiento informadoSe obtuvo por escrito por parte de los padres para la publicación de detalles clínicos e imágenes. Una copia está disponible para revisión por parte del editor de la revista.