Aunque se conoce la efectividad de la corticoterapia materna para la maduración pulmonar fetal en prematuros, no hay seguridad acerca del tiempo en que el tratamiento continúa siendo efectivo. Realizamos un estudio descriptivo y longitudinal, para relacionar el tiempo transcurrido desde la administración de glucocorticoides maternos, y la necesidad o no de surfactante, y a partir de qué punto se debería considerar la repetición de las dosis de corticoides maternos. Se incluyeron 91 prematuros de ≤32 semanas y/o ≤1.500g (límite 34+6 semanas) cuyas madres habían recibido una pauta completa de corticoides. En los pacientes de 27-34+6 semanas, comprobamos que a mayor tiempo transcurrido entre el parto y la administración de corticoides, mayor probabilidad de necesitar tratamiento con surfactante (p=0,027). La curva ROC calculada determinó un punto de corte de 8 días a partir del cual debería valorarse el repetir la dosis de corticoide.
The effectiveness of antenatal corticosteroid therapy for foetal lung maturation in pre-term infants is well known, but there is uncertainty about the time that the treatment remains effective. A descriptive, longitudinal study was conducted to determine whether the need for surfactant administration was determined by the time-lapse between corticosteroids administration and delivery, and when repeating the doses of maternal corticosteroids should be considered. A total of 91 premature infants ≤32 weeks and/or ≤1,500 g (limit 34+6 weeks) whose mothers had received a complete course of corticosteroids were included. In patients at 27-34+6 weeks, we found that the longer the time elapsed between delivery and administration of corticosteroids, most likely were the babies to require treatment with surfactant (P=.027). The resulting ROC curve determined an 8-days cut-off after which repeating a dose of corticosteroids should be assessed.
Uno de los mayores retos para el neonatólogo es el manejo respiratorio del recién nacido prematuro (RNPT), siendo la enfermedad de membrana hialina la afección prínceps en esta área. Para su prevención está indicada la administración de corticoides antenatales en mujeres con amenaza de parto prematuro y edad gestacional ≤34 semanas1,2. Un único ciclo completo de corticoides antenatales (2 dosis de betametasona de 12mg cada 24h por vía im) ha demostrado reducir la morbimortalidad severa neonatal sin efectos secundarios a largo plazo1,3,4.
Hasta el año 2000, dado que el máximo beneficio se obtiene entre las 24h y los 7 días después de la administración de la última dosis de corticoide5 se administraban ciclos de rescate semanales hasta el momento del parto. En ese año, en la Conferencia de Consenso del Instituto de Salud Norteamericano se concluyó que no existían datos suficientes para justificar el uso de dichos ciclos repetidos6. Desde entonces se elaboraron varios ensayos clínicos aleatorizados que prueban la efectividad de la corticoterapia materna para la maduración pulmonar fetal, pero no hay seguridad acerca del tiempo en que el tratamiento continúa siendo efectivo7–10.
La revisión Cochrane del 20121 señala que dados los beneficios a corto plazo que suponen las dosis repetidas de corticoides antenatales, dicho tratamiento debe ser considerado en aquellas mujeres que hayan recibido una tanda de corticoides en un período ≥7 días y con riesgo de parto prematuro (≤34 semanas). En esta línea, la recomendación de la Sociedad Española de Ginecología y Obstetricia (SEGO) es administrar corticoides antenatales a las gestantes con riesgo de parto pretérmino entre las semanas 24 y 34+6 y un ciclo de repetición si persiste o reaparece el diagnóstico clínico de amenaza de parto pretérmino11.
MétodoRealizamos un estudio descriptivo, longitudinal retrospectivo, de los RNPT nacidos en nuestro hospital entre enero de 2008 y diciembre de 2011, analizando la relación entre el tiempo transcurrido desde la administración de glucocorticoides maternos y la necesidad de surfactante endotraqueal, y buscando determinar el momento a partir del cual deberíamos considerar la repetición de los corticoides antenatales en caso de persistir la amenaza de parto prematuro.
Se establecieron como criterios de inclusión: RNPT≤32 semanas y/o ≤1.500g con límite de 34+6 semanas cuyas madres hubieran recibido una pauta completa de corticoides para maduración pulmonar.
En cada paciente se valoraron datos de: sexo, peso al nacimiento, edad gestacional, administración de corticoides antenatales, tiempo transcurrido desde la última dosis de corticoides y el parto, necesidad de surfactante, número de dosis de surfactante, necesidad de budesonida al alta y exitus.
Para el análisis estadístico se empleó el programa SPSS® v.20, utilizando la prueba t de Student, U de Mann-Whitney, prueba de Wilcoxon, ANOVA y Kruskal-Wallis para la comparación de los datos cuantitativos, la prueba χ2 de Pearson para los cualitativos, y un modelo de remisión logística múltiple para la realización de las curvas de inferencia.
ResultadosEn los 4 años de estudio nacieron en nuestro centro 144 neonatos (82 niños y 62 niñas) con una edad gestacional ≤32 semanas y/o peso al nacimiento ≤1.500g (edad gestacional ≤34+6). La edad gestacional media fue de 29,33±2,58 semanas y el peso al nacimiento de 1.150±280g; 91 pacientes (63%) recibieron una pauta de maduración pulmonar fetal completa, 21 (15%) incompleta, y 32 (22%) no llegaron a recibir ninguna dosis de corticoides antenatales. Las principales características descriptivas de los pacientes aparecen reflejadas en la tabla 1.
Características descriptivas de la muestra
| N (%) | |
| Sexo | |
| Niños | 82 (57) |
| Niñas | 62 (43) |
| Embarazo múltiple | |
| Un feto | 95 (66) |
| 2 fetos | 17 (24) |
| 3 fetos | 5 (10) |
| Maduración pulmonar | |
| Pauta completa (2 dosis) | 91 (63) |
| Pauta incompleta (una dosis) | 21 (15) |
| No pauta de maduración pulmonar | 32 (22) |
| Surfactante | |
| Sí | 81 (56) |
| No | 63 (44) |
| Número de dosis de surfactante | |
| 0 dosis | 63 (44) |
| 1 dosis | 59 (41) |
| 2 dosis | 16 (11) |
| 3 dosis | 4 (3) |
| 4 dosis | 2 (1) |
| Tratamiento con budesonida al alta | |
| Sí | 19 (13) |
| No | 102 (71) |
| Exitus | 23 (16) |
De los 91 pacientes con pauta completa, 45 recibieron surfactante y 46 no. La distribución de estos pacientes en función del peso y de la edad gestacional aparece reflejada en la tabla 2.
Pacientes que recibieron pauta de maduración pulmonar completa. Distribución en función de la edad gestacional, el peso y la necesidad de surfactante endotraqueal
| Sexo | Recibieron surfactante (45 pacientes)18 niñas y 27 niños | No recibieron surfactante (46 pacientes)23 niñas y 23 niños |
| Edad gestacional | ||
| 24-26+6 | 19 | 1 |
| 27-29+6 | 22 | 12 |
| 30-31+6 | 4 | 16 |
| >32 semanas | 0 | 17 |
| Peso | ||
| ≤750g | 9 | 0 |
| 751–1.000g | 13 | 3 |
| 1.001–1.250g | 15 | 15 |
| 1.251–1.500g | 6 | 28 |
| >1.500g | 2 | 0 |
Al comparar la media de días transcurridos desde la administración de los corticoides antenatales con la necesidad de recibir surfactante endotraqueal no encontramos diferencias significativas (p=0,286). Sin embargo, si estratificamos a los pacientes en función de su edad gestacional, vemos que en los del grupo de ≤26+6 semanas no existen diferencias significativas, mientras que en los del grupo de 27-34+6 semanas a mayor tiempo transcurrido entre el parto y la administración de corticoides, mayor probabilidad de necesitar tratamiento con surfactante (p=0,027).
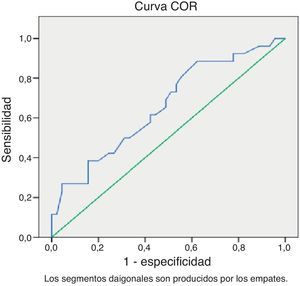
Considerando este grupo de pacientes de 27-34+6 semanas, hallamos una curva ROC (fig. 1) que determina un punto de corte de 8 días a partir del cual, en caso de persistir la amenaza de parto prematuro, habría que considerar repetir el ciclo de corticoides. Los valores de sensibilidad y especificidad para este punto serían del 61 y 58% respectivamente, con un VPP del 45% y un VPN del 72%.
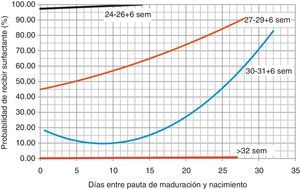
Estos datos nos permiten a su vez trazar curvas de inferencia (fig. 2), que relacionan los días transcurridos entre la administración de la pauta de maduración pulmonar, y la probabilidad de recibir surfactante (a excepción del grupo de edad gestacional 24-26+6, donde los resultados no son valorables dado el escaso número de estos pacientes en nuestra muestra).
Con respecto a la necesidad de tratamiento con budesonida al alta, 14 de los 91 pacientes la precisaron, sin encontrarse diferencias significativas con relación al tiempo transcurrido desde la administración de corticoides y el parto (p=0,27). Tampoco encontramos diferencias significativas al analizar la relación entre el tiempo entre corticoides-parto y la mortalidad (p=0,63).
DiscusiónEl beneficio de corticoides antenatales está muy documentado7–10, pero hay varias controversias con respecto a su utilización. Una de ellas es la edad gestacional a partir de la cual este tratamiento puede suponer realmente un beneficio para el RNPT. En la revisión Cochrane del 20064, el distrés respiratorio se redujo en todos los grupos de edad gestacional excepto en los menores de26 semanas, si bien en dicha revisión solo un ensayo incluía a pacientes por debajo de esta edad gestacional. Onland et al. realizaron en 2011 una metaremisión de 9 ensayos clínicos aleatorizados, concluyendo que no existía una reducción significativa de la morbimortalidad neonatal en los prematuros extremos que habían recibido pauta de maduración pulmonar12, mientras que otros ensayos sí han demostrado un descenso en la mortalidad en estos pacientes13. Si bien nuestros resultados relativos a este grupo de pacientes son muy limitados, dado el pequeño tamaño muestral, comprobamos que el efecto beneficioso de los corticoides se manifiesta tras estratificar a los pacientes y considerar a los de edades gestacionales comprendidas entre las semanas 27 y 34+6 (p=0,027).
Otra controversia es la utilización de un ciclo único o repetido de corticoides, en aquellas mujeres que ya han recibido un ciclo completo y en las que persiste la amenaza de parto prematuro. Los ensayos clínicos aleatorizados arrojan resultados contradictorios, unos apoyan la administración de dosis de rescate puesto que encuentran una reducción de la morbilidad neonatal7,8, mientras otros no objetivan mejoría en el pronóstico de los RNPT expuestos a dosis repetidas de corticoides antenatales9,10.
Los potenciales efectos secundarios de la administración de corticoides antenatales incluyen alteraciones del desarrollo cerebral y del eje hipotálamo-hipófisis-suprarrenal del feto, con posible repercusión a nivel cognitivo de comportamiento, y sobre las respuestas cardiovasculares, inmune y de adaptación al estrés, riesgos que se verían aumentados con la administración de dosis repetidas14,15. Sin embargo, distintos trabajos han realizado un seguimiento hasta los 6 años de edad de RNPT expuestos antenatalmente a ciclos repetidos de corticoides, y las habilidades cognitivas de estos pacientes no difieren de los expuestos a placebo16–19. Stälnacke et al. siguieron hasta la adolescencia-edad adulta a prematuros expuestos a 2-9 ciclos de corticoides antenatales, sin encontrar alteraciones en las funciones cognitivas, capacidad de atención, adaptación o funciones psicológicas2.
La recomendación de la última revisión Cochrane y de la SEGO es considerar las dosis repetidas de glucocorticoides en mujeres con riesgo de parto prematuro en las que hayan pasado 7 o más días desde la última administración1,11. En nuestros resultados, aquellos pacientes en los que habían transcurrido más de 8 días desde la administración de glucocorticoides antenatales y el parto, existía más riesgo de necesidad de tratamiento con surfactante y las curvas de inferencia estiman que la probabilidad de necesitar tratamiento con surfactante es mayor conforme pasan más días entre corticoides-parto, y que este efecto es más llamativo a menor edad gestacional.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.