En la última década, ha habido un marcado incremento en la incidencia de EII en todos los grupos de edad, incluyendo en la infancia hasta 15-20% de los casos1. Existen diferencias significativas entre niños y adultos, siendo su presentación clínica en la edad pediátrica menos típica, con mayor incidencia de manifestaciones extraintestinales (MEI) y enfermedades asociadas. Presentamos el caso de una paciente con colitis ulcerosa (CU) que comenzó con afectación de las mucosas oral y perianal.
Niña de 4 años de edad, traída a Urgencias por fiebre de 15 días de evolución y aftas orales de inicio súbito en la última semana, que le producen odinofagia intensa y dificultad para la ingesta. Asocia deposiciones líquidas desde el inicio del cuadro, 2-4 diarias, sin vómitos ni dolor abdominal.
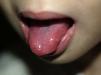
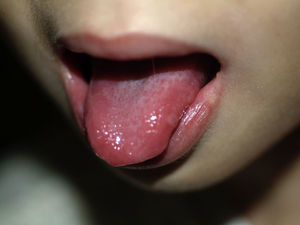
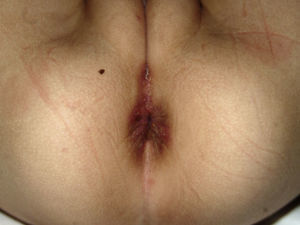
En la exploración presenta regular estado general, está quejosa, impresiona de dolor y tiene babeo continuo. Por toda la mucosa yugal, hasta el paladar blando y los pilares amigdalinos, tiene úlceras redondas, superficiales, con una membrana central de fibrina sobre un halo eritematoso (fig. 1). En la región genital y perianal se observan varias úlceras y fisuras circunferenciales, sin trayecto fistuloso (fig. 2). La palpación abdominal es normal, no dolorosa, sin visceromegalias.
El análisis de sangre muestra leucocitosis y aumento de reactantes de fase aguda, y el análisis de heces, calprotectina > 600μg/g y test de sangre oculta, positivo. Ecografía abdominal sin hallazgos, excepto conglomerado adenopático en el colon proximal.
Durante los primeros días del ingreso, persiste la fiebre y aparecen unas lesiones vasculíticas pequeñas en ambos maléolos y artralgias en codos, con actitud en flexo y limitación dolorosa de la extensión.
Con esta evolución, se plantea el diagnóstico diferencial entre gingivoestomatitis herpética sobreinfectada o el comienzo de una enfermedad sistémica autoinmune, como enfermedad de Behçet o EII. Se recoge un frotis de las lesiones mucosas para cultivo viral y se solicitan un estudio inmunológico básico y una endoscopia digestiva baja, para examen macroscópico y toma de biopsias, cuyo análisis anatomopatológico e histológico muestra hallazgos compatibles con inflamación crónica, tipo CU, en fase activa. Se pauta tratamiento con corticoides orales y colchicina, con mejoría evidente de los síntomas en las primeras 24 h.
Las MEI en la EII, tanto reactivas como autoinmunes, pueden afectar a cualquier órgano y sistema, siendo las más frecuentes las musculoesqueléticas seguidas de las dermatológicas2. Varían desde lesiones transitorias leves hasta lesiones muy graves, a veces más incapacitantes que la propia enfermedad intestinal.
En un gran estudio multicéntrico pediátrico, las MEI fueron relativamente poco frecuentes antes del diagnóstico (6%)3, pero se incrementan sustancialmente después, hasta el 25% en los 2 primeros años4. Las manifestaciones que aparecen durante los estadios más tempranos suelen guardar una asociación positiva con la gravedad de la enfermedad y tienen más riesgo de recurrencia o de desarrollar cualquier otra manifestación asociada, observándose la combinación de 2 o más diagnósticos hasta en un cuarto de los casos5.
La peculiaridad del caso es que, aunque las manifestaciones cutáneas en la EII ocurren hasta en el 10-15% de los casos, su incidencia en la CU es menor, ya que las lesiones específicas suelen confinarse al tracto interno gastrointestinal y es raro que se afecten las membranas externas6. Así, según el estudio de Dotson et al., sobre 1.009 niños con EEI, la estomatitis aftosa, segunda MEI más frecuente tras las artralgias, es 3 veces más frecuente en la EC4. Las fisuras perianales y la vasculitis leucocitoblástica son también más frecuentes en la EC y se dan solo en algunos pacientes con CU extensa o pancolitis7,8.
En la fisiopatología de estas úlceras se implican fenómenos de reactividad y autoinmunidad cruzada, que parecen relacionarse con la extensión del colon afectado y con periodos de brote de la enfermedad9. Otros estudios han intentado demostrar, sin éxito, ciertas disfunciones metabólicas o nutricionales, como el déficit de vitamina B8. En la mayoría de los casos, sin embargo, suelen considerarse como una simple extensión de la enfermedad del tracto gastrointestinal y no como una manifestación cutánea independiente.
En conclusión, debemos saber que la presentación clínica de la EII es menos típica en niños que en adultos10, por lo que es menos probable que se sospeche, aumentando el tiempo de latencia hasta el diagnóstico. Las MEI y las enfermedades asociadas son más frecuentes en pacientes en edad pediátrica. Lesiones cutaneomucosas de curso tórpido, como la estomatitis aftosa recurrente o la enfermedad perianal idiopática, deberían alertar a los clínicos. Y, como en nuestro caso, la afectación de mucosas, aunque rara, no excluye el diagnóstico de CU.