Paciente de 9 años de edad que acude a urgencias por presentar una lesión cutánea en la cara posterior del muslo derecho de 24h de evolución. Sus padres negaban traumatismo previo o picadura en relación con la lesión. Tampoco tenía antecedentes de ingesta de medicamentos o vacunación reciente. No padecía asma, rinitis ni alergias conocidas.
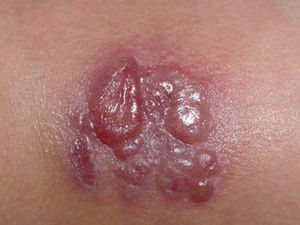
En la exploración física destacaba una placa eritematosa e infiltrada, con ampollas multiloculadas de contenido serohemático en superficie, de unos 5cm de diámetro máximo (fig. 1). Se trataba de una lesión dolorosa a la palpación. No presentaba adenopatías.
Como pruebas complementarias se realizó una analítica que incluyó bioquímica básica, función hepática, función renal, análisis de orina y coagulación, que fueron normales, aunque destacaba un leve aumento de los reactantes de fase aguda. El hemograma presentaba leucocitosis con eosinofilia (leucocitos, 12.000; neutrófilos, 55,2%; linfocitos, 26,8%; monocitos, 6,4%; eosinófilos, 11%; basófilos, 0,6%). Tanto los hemocultivos, como el cultivo del líquido de una de las ampollas, fueron negativos. Se realizó estudio de parásitos en heces y serologías virales (virus de las hepatitis B y C, parvovirus B19, citomegalovirus, virus de Epstein-Barr, virus del herpes simple, virus del herpes 6, virus respiratorio sincitial, virus varicela-zoster), que fueron negativas.
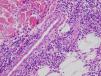
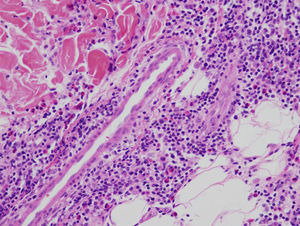
Se realizó una biopsia, en la que se objetivó un importante edema en la parte superior de la dermis, así como un denso infiltrado de eosinófilos, linfocitos e histiocitos que predominaba a nivel de la unión dermoepidérmica y se extendía en profundidad por todo el intersticio (fig. 2).
Las características clínicas y evolutivas, así como el patrón histopatológico característico, fueron la clave para el diagnóstico de celulitis eosinofílica. Se inició tratamiento con corticoides tópicos de mediana potencia y prednisona a dosis de 1mg/kg/día; la respuesta fue espectacular, con progresiva mejoría del cuadro desde las primeras 24h. Se instauró una pauta descendente de corticoides orales hasta la resolución completa del cuadro a las 3 semanas. Hasta el momento, tras 6 meses de seguimiento, no ha presentado recidiva de la enfermedad.
El síndrome de Wells debe su nombre a la primera descripción de cuatro casos de la enfermedad realizada por George Wells en 19721, proponiéndose después el término celulitis eosinofílica2.
Se trata de una dermatosis inflamatoria poco frecuente, especialmente en niños, en los que se han descrito menos de 30 casos3–5. La manifestación más frecuente en niños sería en forma de placa única eritematosa, bien delimitada en extremidades y tronco, que progresivamente se va infiltrando y adquiriendo una tonalidad violácea, parecida a la morfea5. A menudo se confunde con celulitis infecciosas, por lo que el carácter recurrente, la ausencia de respuesta a antibióticos y la histología dan la clave diagnóstica.
Es un trastorno autolimitado que se resuelve sin secuelas en semanas o meses. Se acompaña de eosinofilia periférica en un 50% de los casos, lo cual no es necesario para el diagnóstico3. Su patogenia es desconocida, pero podría tratarse de una reacción de hipersensibilidad inespecífica a diferentes agentes (picaduras, medicamentos, vacunas, etc.) que producirán quimiotaxis y desgranulación de eosinófilos3,6. Parece que las células CD4+ y CD7– tendrían un papel clave en la patogenia, a través de la producción de interleucina 57. Aunque se ha relacionado la aparición de este síndrome con múltiples factores, en aproximadamente la mitad de los casos no se identifica ningún desencadenante3.
Los hallazgos histológicos se caracterizan por una fase aguda en la que predomina el edema de la dermis y un infiltrado inflamatorio en intersticio, compuesto fundamentalmente por eosinófilos. Si la biopsia se realiza más tardíamente en la evolución, aparecen de manera característica las «figuras en llama». Esta imagen aparece como consecuencia de la desgranulación de los eosinófilos. No es un hallazgo patognomónico, aunque si característico, que aparece en el 50% de los casos de síndrome de Wells6.
El diagnóstico diferencial se establece en función de la clínica. Debe plantearse fundamentalmente con las celulitis infecciosas, las picaduras, el síndrome de Churg-Strauss, la fascitis eosinofílica, el síndrome hipereosinofílico, el síndrome de Sweet, el eritema multiforme y la urticaria, entre otros3.
El curso de la enfermedad es impredecible, aunque lo más frecuente es la tendencia a la resolución espontánea en semanas o meses. En los casos leves puede tratarse con corticoides tópicos en monoterapia. En casos más severos los corticoides sistémicos son muy eficaces, tanto en niños como en adultos. Cuando la enfermedad es recurrente deben plantearse otros tratamientos como colchicina, dapsona, antipalúdicos, azatioprina, PUVA o antihistamínicos3.