Introducción
Las infecciones del tracto respiratorio inferior representan una de las principales causas de morbilidad en todo el mundo1. El avance sanitario de los últimos años junto con la atención especializada que se lleva a cabo en los centros de atención primaria (CAP) de nuestro país, ha tenido como consecuencia que el diagnóstico y tratamiento de la mayoría de las neumonías adquiridas en la comunidad se lleve a cabo en los centros de salud2-4. Las cifras de incidencia de neumonía en la infancia en niños entre 1 y 5 años han sido estimadas a partir de estudios publicados que se han llevado a cabo dentro del ámbito hospitalario, analizando neumonías que con frecuencia tienen una mayor gravedad5-7. Sin embargo se desconocen los datos de incidencia en las neumonías en el ámbito ambulatorio. Por otra parte, las neumonías adquiridas en la comunidad no son objeto de estudio dentro de la vigilancia epidemiológica tanto en el ámbito nacional como regional, por lo que resulta difícil poder analizar datos que permitan una mejor prevención y tratamiento de la enfermedad.
Debido a la falta de datos sobre la neumonía en el ámbito ambulatorio, los objetivos del presente estudio han sido conocer las características epidemiológicas y clínicas de la neumonía adquirida en la comunidad (NAC) en niños menores de 6 años que acudieron a CAP y a servicios de urgencia hospitalaria pediátricas de 2 Comunidades Autónomas (Andalucía y Murcia), así como conocer el manejo y tratamiento que reciben estos pacientes y el porcentaje de ingresos hospitalarios tras el diagnóstico de esta entidad.
Material y métodos
Estudio epidemiológico, prospectivo, realizado en 17 CAP y en los servicios de urgencias hospitalarias de hospitales de referencia localizados en Almería (Hospital de Torrecárdenas), Granada (Hospital Clínico San Cecilio), Murcia (Hospital Universitario Virgen de la Arrixaca) y Lorca (Hospital Rafael Méndez). Se seleccionaron aquellos CAP con gran volumen de pacientes así como aquellos que tenían buena comunicación con los servicios de urgencia de los hospitales incluidos en el estudio de manera que cualquier paciente con neumonía perteneciente al cupo de los pediatras participantes pudiera ser incluido en el estudio, aunque hubiera sido diagnosticado a nivel hospitalario. La duración del estudio fue de enero a abril de 2003 y se incluyeron en el mismo a todos los niños menores de 6 años con sospecha clínica de neumonía o que acudieron para control y seguimiento de neumonía diagnosticada previamente.
Los criterios de inclusión en el estudio fueron:
1.Niños menores de 6 años con diagnóstico previo de neumonía adquirida en la comunidad, con o sin radiología de tórax, que realizaban visita de control o seguimiento o que acudían a urgencias por reagudización de su patología.
2.Niños menores de 6 años con criterios clínicos de neumonía, con o sin radiología de tórax: alteraciones en la auscultación pulmonar (roncus, sibilancias, estertores o hipoventilación) junto con al menos 2 de los 3 siguientes síntomas y/o signos: fiebre (temperatura ≥ 38 °C axilar o ≥ 38,5 °C rectal), taquipnea (frecuencia respiratoria ≥ 50 resp./min en niños menores de 12 meses y ≥ 40 resp./min en niños mayores de 12 meses de edad) y tos.
Los criterios de exclusión en el estudio fueron:
1.Niños con edad igual o superior a 6 años.
2.Bronquiolitis sin neumonía. De acuerdo con los criterios de McConnochie et al8 se acepta que un niño tiene bronquiolitis si tiene un inicio agudo, con sibilantes de predominio espiratorio, con signos acompañantes de infección viral como son coriza, otitis, fiebre, la edad del paciente debe ser inferior a 24 meses (preferiblemente 12 meses) y que sea el primer episodio.
3.Crisis de hiperreactividad bronquial.
4.Neumonía de adquisición hospitalaria: aparición de primeros síntomas durante su hospitalización por otra razón médica o antes de los 4 días siguientes a su alta hospitalaria.
Todos los pacientes que fueron seleccionados se trataron respetando el derecho de intimidad, sin que figuraran datos que permitieran la identificación del paciente. Los datos recogidos fueron epidemiológicos incluyendo: edad, sexo, lugar de nacimiento, origen de la familia, trabajo de los padres, patologías de base, si acudían a la guardería, cumplimiento o no del calendario oficial de vacunaciones, sintomatología clínica, resultados de la radiografía (la radiografía de tórax fue leída por el pediatra en todos los casos), tratamiento y evolución de la enfermedad.
El calendario oficial de vacunación de las Comunidades Autónomas incluidas en el estudio sería el siguiente:
Las vacunas DTPa, Hib, VPI se administran en una pauta de 2-4-6 meses en ambas Comunidades y se administra un booster de las tres primeras a los 15 o 18 meses en Andalucía y Murcia, respectivamente.
La vacuna de la hepatitis B se administra con una pauta 0-1/2-6 meses en Andalucía y de 2-4-6 meses en Murcia.
La vacuna triple vírica se administra una primera dosis a los 15 meses y una segunda a los 3 años en Andalucía y a los 6 años en Murcia.
La vacunación frente a la meningitis C recientemente se ha modificado la pauta, en la actualidad se aplicarían 2 dosis entre los 2-6 meses y una dosis de recuerdo entre los 15-18 meses9.
Análisis estadístico
Se realizó un análisis descriptivo de las variables del estudio. Las variables cualitativas se representan como frecuencia absoluta y porcentaje, mientras que en las variables cuantitativas se determinaron la media y error estándar (EE) y/o percentiles. Los paquetes informáticos utilizados para el análisis fueron SPSS para Windows versión 12.0 y Epidat versión 2.1.
Resultados
Características demográficas
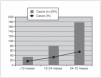
Durante el período de estudio se incluyeron un total de 311 pacientes, con una media de edad de 32,2 ± 17,7 meses (P25: 17,2; P75: 44,5), de los cuales un 56,3 % eran varones. La distribución por edades de los episodios de neumonía se muestra en la figura 1. En niños menores de 6 años y en CAP, la incidencia de NAC fue de 3.600 casos/100.000 niños/año.
Figura 1. Distribución de los casos por edad.
Con respecto al lugar de nacimiento, un 3,5 % eran extranjeros: 9 niños latinoamericanos, un niño chino y uno ucraniano. Con respecto al origen de la familia la mayoría eran de origen europeo (90 %) y un 10 % eran de origen extranjero, distribuyéndose de la siguiente forma: latinoamericano (7,1 %), magrebí (1,4 %), norteamericano (0,7 %), asiático (0,4 %) y del África subsahariana (0,4 %).
La ocupación del padre más frecuente fue servicios (48,8 %) seguido por labores agrícolas (17,1 %) e industria (12,2 %). Ama de casa (42,4 %) fue la ocupación más frecuente entre las madres de los pacientes seguido en frecuencia por servicios (28,9 %) y labores agrícolas (5,8 %).
Antecedentes
Un 23,1 % de los niños incluidos en el estudio presentaban en el momento de la inclusión algún tipo de enfermedad de base, entre las que destacan las enfermedades respiratorias como asma e hiperreactividad bronquial (78,5 %) seguidas de las urinarias (8,5 %). Cabe destacar que sólo hubo un caso de bronquiolitis respiratoria.
Un 62 % de los niños asistían a guardería y por rangos de edad el 54,8 % de los niños que acudían a la misma eran menores de 3 años. Con respecto a las vacunaciones infantiles, estaban vacunados frente a la gripe el 6,1 % de los niños y solamente un 12,7 % de los niños con patología respiratoria de base estaban vacunados frente al virus de la gripe. Con respecto a la vacunación frente al neumococo (vacuna antineumocócica conjugada [Prevenar®]) estaban vacunados el 18,6 % de los niños (10,9 % de los niños con patología respiratoria de base). Conviene destacar que de los niños menores de 2 años sólo el 24,6 % de ellos se habían vacunado con la vacuna antineumocócica. El calendario vacunal era completo para su edad en el 95,2 % de los pacientes, según el calendario vigente de cada Comunidad Autónoma.
Características clínicas y complicaciones
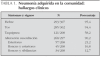
Los síntomas y signos clínicos más comunes que presentaban los pacientes con sospecha clínica de neumonía o que acudieron para control y seguimiento de la neumonía diagnosticada previamente aparecen descritos en la tabla 1. El 96,4 % de los pacientes presentaron una radiografía de tórax patológica. En la tabla 2 se describen los hallazgos radiológicos más frecuentemente hallados. Hubo un 33,6 % de los niños que presentaron otras patologías durante el estudio (faringoamigdalitis 73,6 %, otitis media 12,6 % y sinusitis 2,3 %).
De los 37 pacientes a los que se les realizó pruebas diagnósticas sólo en 13 se consiguió llegar al diagnóstico etiológico. El microorganismo más frecuentemente aislado fue el virus respiratorio sincitial (7 aislamientos, todos ellos en aspirado nasofaríngeo) (53,8 %) seguido de Streptococcus pneumoniae (5 aislamientos, todos ellos en broncoaspirado) (38,5 %) y Mycobacterium tuberculosis (1 aislamiento) (7,7 %). Ninguno de los niños en los que se aisló en muestras respiratorias S. pneumoniae estaban vacunados con la vacuna conjugada heptavalente.
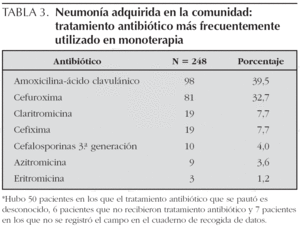
Se instauró tratamiento antibiótico en 298 pacientes (98 %). El 80 % recibieron monoterapia y el resto más de un antibiótico (tabla 3). La duración media de tratamiento del antibiótico de inicio fue de 8,5 ± 2,8 días. De los pacientes que fueron tratados con biterapia, una de las asociaciones más frecuentemente utilizadas fue azitromicina + amoxicilina-ácido clavulánico (9,1 %).
Requirieron ingreso hospitalario el 15,6 % de los niños, presentando el 19,5 % de ellos patología de base respiratoria. El tiempo medio de hospitalización fue de 5,3 ± 3,2 días. Como media, requirieron ingreso hospitalario un 22,8 % de los pacientes que acudieron a urgencias hospitalarias, mientras que este porcentaje se reduce considerablemente cuando se trata de enfermos que acudieron al CAP (6,2 %). No hubo diferencias estadísticamente significativas entre la necesidad o no de ingreso hospitalario y la edad, origen familiar del paciente, enfermedad de base o etiología. No hubo fallecimientos.
Discusión
Nuestro estudio representa una de las series más amplias publicadas en España de neumonías en niños menores de 6 años incluyendo el ámbito de la atención primaria. Este aspecto resulta importante, si tenemos en cuenta que la mayoría de las neumonías en este grupo de edad son diagnosticadas y tratadas por pediatras de atención primaria.
En nuestro estudio la incidencia de NAC fue de 3.600 casos/100.000 niños/año en menores de 6 años en CAP. Aunque existen pocos datos sobre la incidencia en NAC en nuestro medio, nuestras cifras concuerdan con los datos aportados por un estudio español (3.900 casos/100.000 niños/año menores de 15 años)2 y por algunos datos americanos donde la incidencia en menores de 5 años está en torno a 3.000-4.500 casos/100.000 niños/año10. Como hallazgo de interés cabe destacar el porcentaje de hijos de inmigrantes incluidos en el estudio (10,0 %), reflejo de la alta inmigración existente en las zonas de estudio. En el resto de parámetros demográficos, no hubo hallazgos significativos.
Entre los antecedentes, aproximadamente uno de cada 4 niños padecía alguna enfermedad de base, siendo la enfermedad respiratoria la más frecuente en la mayoría. Estos datos confirman la especial predisposición de estos pacientes para padecer cuadros de neumonía, si bien hay que tener en cuenta que en muchos de estos pacientes, el seguimiento y vigilancia de complicaciones suele ser más estrecho, tanto por parte de padres como de pediatras. Sin embargo, resulta sorprendente, el bajo porcentaje de niños con enfermedad respiratoria crónica y neumonía que estaban vacunados contra la gripe. Si tenemos en cuenta, que el estudio se realizó en plena epidemia anual de gripe, estos datos son de gran interés y nos permiten concluir que en un alto porcentaje de casos no se realiza la vacunación antigripal en los grupos de riesgo, a pesar de las recomendaciones que anualmente realiza el Comité Asesor de Vacunas (CAV) de la Asociación Española de Pediatría11. Por otra parte, aunque no se diagnosticó ningún caso de infección por el virus de influenza, es posible que algunos casos fueran causados por este virus, teniendo en cuenta que en ningún caso se buscó esta etiología. Igualmente, respecto a la vacuna antineumocócica conjugada tan sólo un 10,9 % de los niños con enfermedad respiratoria crónica estaban inmunizados y de los niños menores de 2 años sólo el 24,6 % de ellos se habían vacunado contra el neumococo. Cifras que se justifican por no ser recomendada esta vacuna por las autoridades sanitarias de estas comunidades pese a que el CAV de la Asociación Española de Pediatría recomienda la vacunación sistemática con la vacuna neumocócica conjugada a todos los niños menores de 2 años de edad12.
Los síntomas y signos clínicos más comunes fueron fiebre, tos y alteraciones en la auscultación, lo que coincide con la mayoría de estudios2,3. Cabe destacar que otros signos y/o síntomas menores (cefalea, mal estado general, etc.) al no haberse recogido explícitamente en el cuaderno de recogida de datos, quedan infraestimados.
En nuestro estudio, consideramos únicamente criterios clínicos de inclusión a diferencia de otros estudios donde la radiología fue necesaria para el diagnóstico2,13. No obstante, la práctica totalidad de los casos (96 %) tenían una radiografía de tórax con hallazgos compatibles con neumonía. En este punto habría que reseñar la dificultad que supone en algunos casos la interpretación de la radiografía cuando el niño presenta sintomatología compatible con bronquiolitis pero en la placa aparece un infiltrado. Está descrito que los niños que padecen bronquiolitis pueden presentar una radiografía con un infiltrado pulmonar similar al de una neumonía14. Se incluyeron los pacientes con alguna enfermedad crónica que fueron diagnosticados de NAC con el fin de tener un mejor reflejo de los pacientes que normalmente se atienden en un CAP, conscientes de que el manejo de estos pacientes se realiza fundamentalmente en este ámbito, sobre todo en el caso del asma infantil o bronquiolitis. Hubo 4 pacientes con enfermedad de base respiratoria en los que no se realizó la radiografía de tórax y por este motivo el diagnóstico de neumonía podría haberse sobreestimado.
En nuestro estudio, a un 98 % de los pacientes se les instauró tratamiento antibiótico, siguiendo las recomendaciones habituales de tratamiento de las NAC en niños entre 0 y 5 años. El uso de los antibióticos concuerda con otros estudios como el de Buñuel Álvarez et al2, estudio en el que el antibiótico utilizado con más frecuencia fue amoxicilina-ácido clavulánico seguido de una cefalosporina de 2.ª (cefaclor) y un macrólido (eritromicina). En nuestro país venimos asistiendo en los últimos años a un desplazamiento de la eritromicina en beneficio de nuevos macrólidos como claritromicina y azitromicina, muchas veces por una posología más cómoda y mejor tolerancia. Analizando la distribución de la elección del antibiótico (amoxicilina-ácido clavulánico, cefalosporinas o macrólidos) según la edad de paciente, no hubo diferencias entre niños menores de 12 meses y niños mayores de 24 meses.
Llama la atención el que únicamente en un paciente se utilizara tratamiento con amoxicilina como único antibiótico, incluso a dosis altas activas contra neumococo. Este dato es importante y podría reflejar una desconfianza o desinformación sobre la eficacia de amoxicilina en el tratamiento de las NAC, a pesar de las recomendaciones de numerosos autores y guías15-17.
La neumonía en los niños puede estar producida por un gran número de microorganismos y determinar la etiología en un paciente individual puede ser muy difícil, especialmente en medios extrahospitalarios donde el acceso a los medios diagnósticos es complicado por la dificultad de obtención de muestras y el difícil acceso a los medios diagnósticos. En nuestro estudio se intentó filiar el diagnóstico etiológico en un 15,1 % de los casos aunque sólo se consiguió en un 5,8 %. El microorganismo más frecuente fue el virus respiratorio sincitial (VRS), como era de esperar al coincidir el período de estudio con la época del año de mayor incidencia de la infección por VRS, seguido de Streptococcus pneumoniae. Así mismo hubo un paciente con tuberculosis del que no se registró la evolución en los datos recogidos en este estudio. Esto coincide en parte con los datos de Juven et al13 en donde un 62 % de los niños con neumonía hospitalizados presentaban infección viral, un 53 % infección bacteriana y un 30 % infección mixta bacteriana y viral; aunque el microorganismo más frecuentemente aislado en el conjunto de todos los casos fue S. pneumoniae (60,5 %) seguido de VRS (36 %). En otro estudio de Heiskanen-Kosma et al18 se realizó diagnóstico serológico a niños menores de 15 años con sospecha de neumonía comunitaria y el microorganismo más frecuentemente aislado fue S. pneumoniae seguido de Mycoplasma pneumoniae y VRS. En nuestro estudio el 71,4 % de los casos con aislamiento de VRS tuvieron lugar en niños con edades comprendidas entre 2-4 años; mientras que el 80 % de los casos con aislamiento de S. pneumoniae tuvieron lugar en niños mayores de 4 años. Estos datos concuerdan con otros estudios13,19,20 en donde las neumonías por VRS ocurren en su mayoría en niños menores de 4 años. Sin embargo, dado el escaso número de casos con diagnóstico etiológico, no se pueden emitir conclusiones de estos resultados.
En nuestro estudio el porcentaje de niños ingresados fue superior al descrito por otros autores (15,6 % frente a 9,5 %)2. El porcentaje de ingreso hospitalario se reduce considerablemente cuando se trata de enfermos que acudieron a centros de salud, lo que demuestra la eficacia de este medio (extrahospitalario) para el manejo de esta patología, aunque estos datos también podrían reflejar el que los casos con síntomas más severos acudan directamente al hospital. Estos datos concuerdan con el estudio antes referenciado en el que un 90,5 % de los episodios fueron tratados y controlados en atención primaria2.
Nuestro estudio a pesar del alto número de casos incluidos tiene ciertas limitaciones como es la ausencia de grupo control que hubiera permitido establecer comparaciones que hubieran ayudado a las conclusiones. Sin embargo, el principal objetivo del estudio era descriptivo de las características clínico-epidemiológicas y manejo de la enfermedad. Por otra parte, es posible que algunos casos de neumonías en niños pertenecientes a los CAP participantes hayan podido ser diagnosticados en centros privados o en otros centros no participantes por lo que podría influir sobre la incidencia de casos. No obstante, en caso de existir, probablemente la influencia sería mínima dado el corto período recogido. También es conveniente aclarar que la incidencia se calculó a partir de los datos de 15 CAP pues en los demás no se pudieron conseguir datos. Las limitaciones del diagnóstico etiológico son evidentes, pero sin embargo son un fiel reflejo de la actuación diaria en los CAP, donde se lleva a cabo un tratamiento empírico basado en las recomendaciones de las sociedades científicas.
En conclusión, la NAC en menores de 6 años es una patología frecuente en el ámbito de la atención primaria de salud. No obstante, el diagnóstico etiológico de la NAC continúa todavía siendo un reto difícil de alcanzar en nuestra red de CAP y Urgencias Hospitalarias. La vacunación antigripal de los grupos de riesgo en edad pediátrica, especialmente en los casos de enfermedades respiratorias crónicas es baja en la población estudiada, a pesar de las recomendaciones anuales sobre la vacunación antigripal. El antibiótico recomendado en primera línea para la neumonía diagnosticada en los CAP en niños menores de 6 años no es utilizado a pesar de las recomendaciones de la literatura especializada o de la Sociedad Española de Pediatría. Será necesario comprobar en los próximos años si la incidencia de NAC causada por S. pneumoniae disminuye a medida que vaya aumentando la cifra de vacunados en estas provincias.
Colaboradores
E. Azor Martínez (Centro de Salud Virgen del Mar, Almería); Y. Bonal Aguacil (Centro de Salud Mirasierra, Granada); A. Cabrera Molina (Centro de Salud La Cañada, Almería); M. Cambil Cabrera (Centro de Salud Zaidin Centro, Granada); I. Cañabate Prados (Centro de Salud Churriana, Granada); E. Casinillo García (Centro de Salud Oliveros, Almería); A. Cervantes Pardo (Centro de Salud Santomera, Murcia); P. Cortés Mora (Hospital de Torrecárdenas, Almería); F. Costa Guirao (Centro de Salud Lorca Centro, Murcia); M. M. Cuenca Gómez (Centro de Salud Las Torres de Cotillas, Murcia); J. Díez-Delgado Rubio (Hospital de Torrecárdenas, Almería); M. Espinar Molina (Centro de Salud La Cañada, Almería); J. M. Fernández Fernández (Centro de Salud Mirasierra, Granada); M. García Campos (Centro de Salud San Diego, Murcia); B. Garnica Martínez (Centro de Salud Alcantarilla Casco Antiguo, Murcia); Y. González Jiménez (Hospital de Torrecárdenas, Almería); J. Huertas Martínez (Centro de Salud Cullar Vega, Granada); S. Lorente García (Centro de Salud Sotana, Murcia); M. Molina Oya (Centro de Salud Góngora, Granada); I. Montoya Martínez (Centro de Salud Santomera, Murcia); I. Ortiz López (Centro de Salud El Alquian, Almería); M. Peña Caballero (Centro de Salud Los Ogijares, Granada); E. Prados Bueno (Centro de Salud Las Gabias, Granada); M. L. Rey Gómez (Centro de Salud Zaidin Centro, Granada); R. Rodríguez López (Centro de Salud Oliveros, Almería); T. Rubí Ruiz (Hospital de Torrecárdenas, Almería); F. Sánchez Prados (Centro de Salud Virgen del Mar, Almería); R. Sánchez Pérez (Hospital de Torrecárdenas, Almería); M. M. Sánchez Gutiérrez (Centro de Salud Virgen del Mar, Almería).
Declaración de conflicto de intereses: trabajo llevado a cabo con el apoyo de Wyeth Farma, S.A.
Correspondencia: Dr. F. Giménez Sánchez.
Clínica Mediterráneo.
Nueva Musa, s/n. 04007 Almería. España.
Correo electrónico: frgisa@cajamar.es
Recibido en agosto de 2005.
Aceptado para su publicación en septiembre de 2006.