Introducción
En 1992, la Conferencia Internacional de Consenso del American College of Chest Physicians/Society of Critical Care Medicine definió sepsis como un síndrome inflamatorio sistémico (SIRS) en respuesta a una infección1. Posteriormente, se adaptó esta definición a la edad pediátrica2-6. En el año 2001 se modificó la definición publicada para adultos con criterios específicos para cada grupo etario7.
Los estudios poblacionales sobre sepsis realizados hasta la fecha han mostrado que la incidencia de esta enfermedad ha aumentado en los últimos años, como resultado de mejoras en la supervivencia de los pacientes con factores de riesgo4,6,11-14,23. La sepsis afecta a todos los grupos de edad, pero su incidencia es especialmente elevada en los niños menores de 2 años3,4,10,21,23. Sin embargo, la información sobre sepsis en la población pediátrica es limitada y las estimaciones publicadas se realizan a partir de las codificaciones de los diagnósticos de alta. Así mismo, la información que existe sobre la incidencia de sepsis en pacientes que no requieren ingreso en unidades de cuidados intensivos (UCI) es escasa. Los estudios que se han publicado en nuestro país han incidido sólo en bacteriemias o sepsis neonatal5,16,18.
La mortalidad asociada a la sepsis en pediatría ha disminuido pero aun así sigue siendo una causa de muerte importante, afectando sobre todo a los lactantes2-4,6,9,10,12,14,16,21-23.
El objetivo de este estudio es investigar la incidencia de sepsis, describir las características demográficas, clínicas y microbiológicas de los pacientes y estudiar su evolución a corto plazo (traslado a hospital de tercer nivel y/o muerte).
Pacientes y métodos
Se realizó un estudio descriptivo longitudinal prospectivo en el Hospital de La Ribera, centro de referencia del Departamento 11 de Salud de la Comunidad Valenciana. El hospital cubre una población de 234.328 habitantes (censo de 2001) con una media de 1.390 ingresos y 13.380 visitas a urgencias por año. El servicio de pediatría tiene 23 camas (incluyendo cirugía pediátrica) y una unidad de cuidados con alta dependencia o nivel II-B con 8 cunas y 4 incubadoras20. No dispone de cuidados intensivos pediátricos ni neonatales.
Se consideró caso a todo paciente que acudió al hospital durante el período de enero de 1999 a diciembre de 2004, presentando un SIRS debido a una infección, confirmada o no microbiológicamente. La definición de SIRS incluyó dos o más de los siguientes: a) temperatura > 38,5 °C o < 36 °C; b) frecuencia cardíaca > 2 DE (desviación estándar) por encima de lo normal no atribuible a otra causa; c) frecuencia respiratoria > 2 DE por encima de lo normal; d) recuento leucocitario aumentado o disminuido para la edad o > 10 % formas inmaduras. Al menos uno de ellos debe ser alteración de la temperatura o del recuento leucocitario. Para la sepsis neonatal se consideraron además los criterios publicados por otros autores9,11,21,22. Se definió infección nosocomial la detectada en las 72 h posteriores al ingreso en nuestro centro.
Los casos se detectaron mediante un programa de vigilancia activa y continua, revisando la historia clínica informatizada (resultados de laboratorio, constantes vitales y evolución clínica). Los datos se completaron al mes del alta de cada paciente. Se estudiaron las variables edad, sexo, enfermedad de base (diabetes mellitus, enfermedad renal crónica, enfermedad hepática crónica), fecha de ingreso, fecha de alta, foco de la infección, tipo de infección (nosocomial o comunitaria), datos microbiológicos, y evolución (muerte y/o traslado a hospital de tercer nivel).
Los hemocultivos se procesaron utilizando el sistema BacT/ALERT (BioMérieux, Inc., Durham, N.C.) y el resto de muestras según técnicas estándar. Los microorganismos se identificaron mediante MicroScan WalkAway System (Dade Behring Inc., MicroScan inc., West Sacramento) y otros procedimientos habituales23. Se consideró contaminación los aislamientos en sangre como Corynebacterium spp., Bacillus spp., y Propionibacterium spp. Otros microorganismos como Streptococcus del grupo viridans, enterococos, y Staphylococcus coagulasa-negativos se consideraron patógenos si el paciente presentaba clínica relevante19.
Se calculó la densidad de incidencia global y estratificada (DI). Para analizar la asociación entre el traslado de los pacientes y las variables de estudio, se realizó un análisis bivariante y se calculó la odds ratio (OR) ajustada mediante análisis multivariante. Los intervalos de confianza (IC) para las estimaciones de la DI y de la letalidad se calcularon utilizando las distribuciones de Poisson y binomial, respectivamente. El nivel de significación estadística se estableció en 0,05. El análisis estadístico se realizó con los programas SPSS (SPSS, Inc. Chicago, IL) en entorno Windows (Microsoft Corp., Redmond, WA) y STATA software versión 6.0 (Stata, College Station, TX).
Resultados
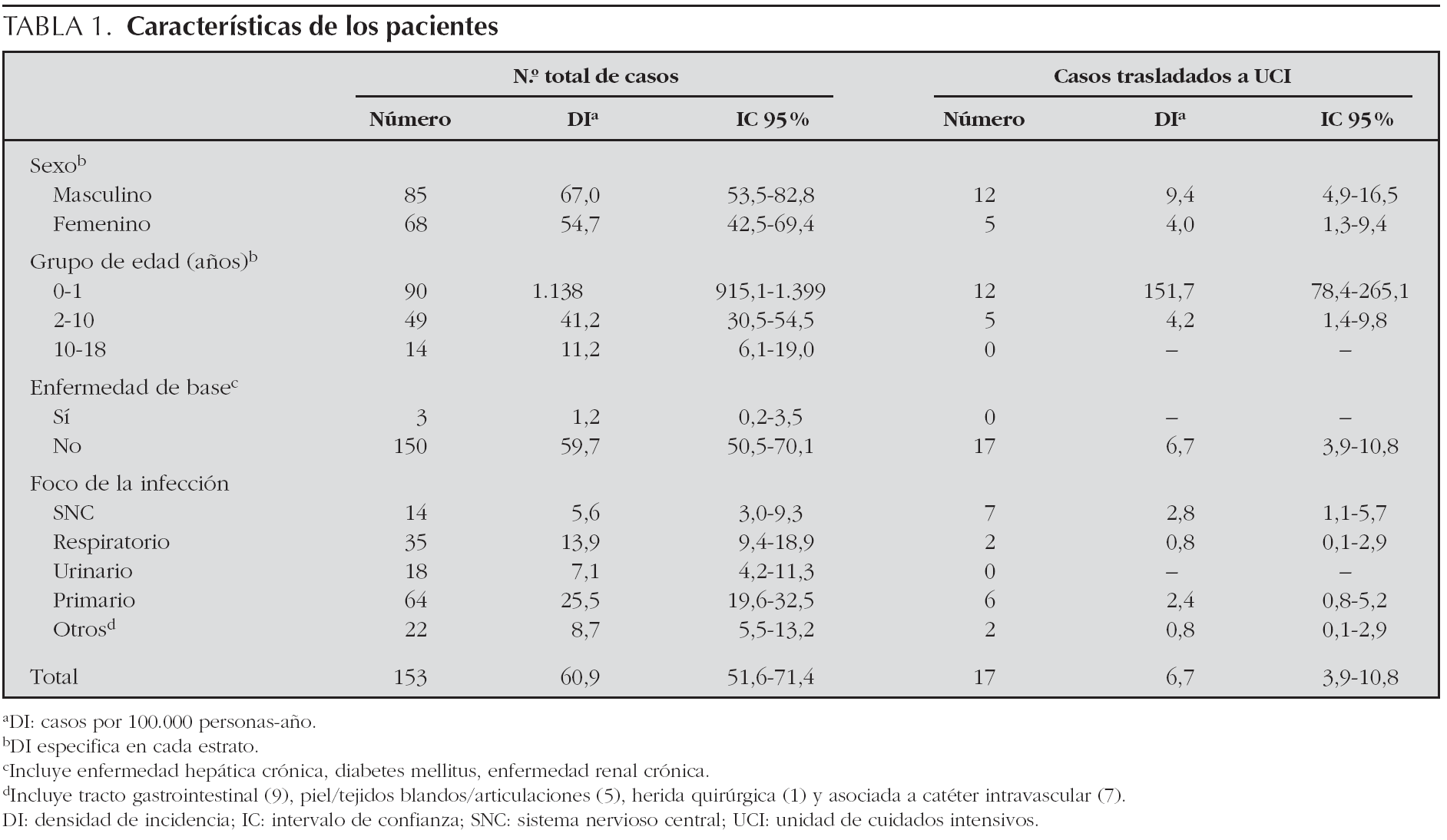
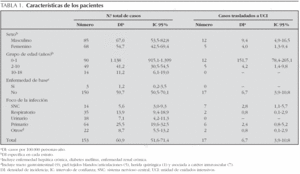
Se identificaron 153 casos durante el período de estudio. La media de edad de los pacientes fue 2,2 años (mediana 0,5; rango 0-18). La incidencia más elevada se observó en el grupo de lactantes (1.138 por 100.000 persona-años; IC 95 %: 915,1-1.399), disminuyendo al aumentar la edad (tabla 1).
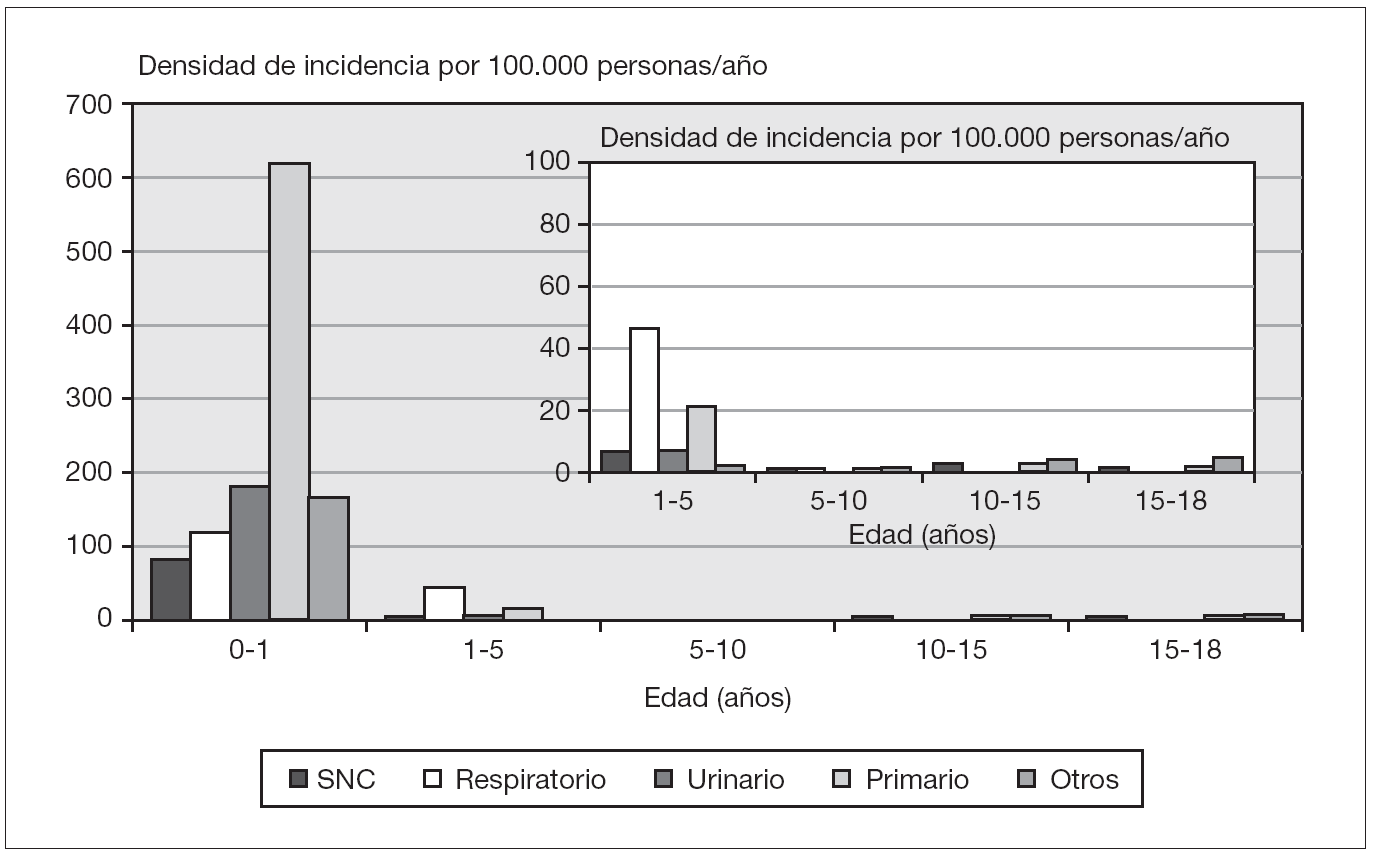
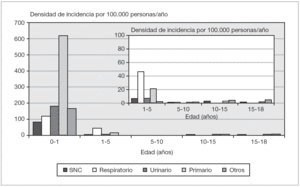
De los 153 pacientes, 68 fueron del sexo femenino. La razón masculino/femenino fue 1,2 y 1,4 en lactantes. En la mayoría de los casos la sepsis fue sin foco (DI: 25,5; IC 95 %: 19,6-32,5) seguida del foco respiratorio (DI: 13,9; IC 95 %: 9,4-18,9) (tabla 1; fig. 1).
Figura 1. Densidad de incidencia de sepsis según edad y foco. SNC: sistema nervioso central. Otros incluye: tracto gastrointestinal, piel/tejidos blandos/articulaciones, herida quirúrgica y asociada a catéter intravascular.
En los lactantes, el origen más frecuente fue primario o sin foco y urinario, siendo los menores de 3 meses los que presentaron los mayores porcentajes, 62,5 y 15,3 %, respectivamente. En los pacientes mayores de un año, los focos con mayor incidencia fueron el respiratorio y primario, correspondiendo a un 41,3 y 25,4 % de este grupo de pacientes, respectivamente.
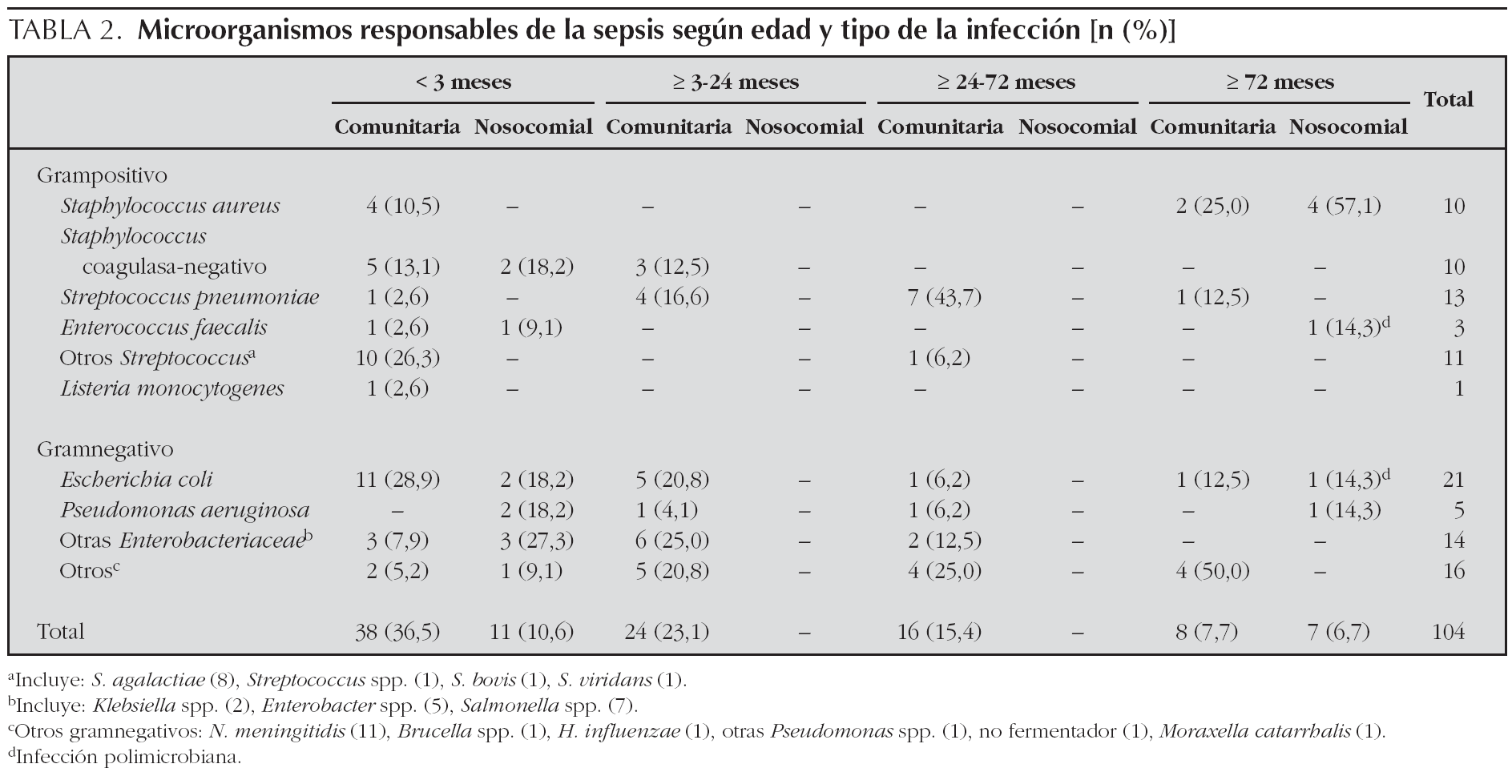
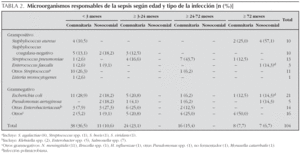
El agente etiológico se determinó en 104 casos (67,9 %), 84 se aislaron en hemocultivos, cuatro en líquido cefalorraquídeo, dos en líquido cefalorraquídeo y sangre, 13 en orina y sangre y cuatro en urinocultivos.
El microorganismo más frecuentemente aislado fue Escherichia coli, sobre todo en los menores de 3 meses. En la tabla 2 se presentan los microorganismos aislados. En un 32 % de los casos no se aisló el microorganismo responsable de la infección. La sepsis nosocomial correspondió al 14,4 % de los casos (22/153), siendo el grupo de edad inferior a 3 meses (59,1 %) el más frecuentemente implicado.
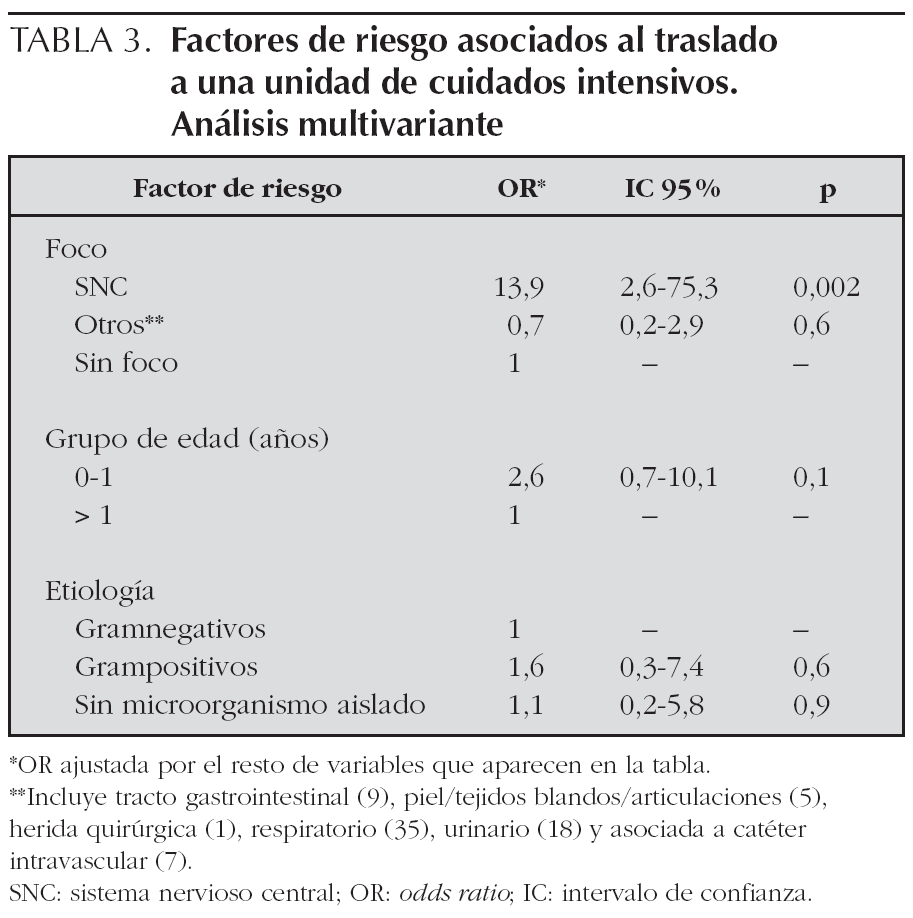
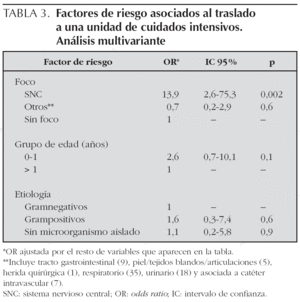
Sólo 3 pacientes (1,9 %) presentaron una enfermedad de base. La letalidad fue del 1,3 % (2/153; IC 95 %: 0,1-4,6) y el 11,1 % (17/153) se trasladaron a un hospital de tercer nivel. De los 17 pacientes trasladados, siete (41,2 %) presentaban una sepsis con foco en el sistema nervioso central.
En el análisis multivariante, los pacientes con meningitis tuvieron 14 veces más probabilidades de ser trasladados a una UCI que los casos cuyo foco de la infección tuvo otra localización, independientemente de la edad y de las características microbiológicas (OR: 13,9; IC 95 %: 2,6-75,3; p = 0,002) (tabla 3).
Discusión
La sepsis es frecuente en nuestra población de referencia, con una incidencia de 60,9 por 100.000 persona-años. Las estimaciones de la incidencia de sepsis pediátrica se encuentran alrededor de 50 casos por 100.000 habitantes-año aunque hay que tener en cuenta la variabilidad de estas cifras debido a diferencias en la metodología de los estudios. Nuestra incidencia es superior a la publicada previamente pero la mayoría de los autores se refieren sólo a la sepsis grave o neonatal12,13,15-17,19,22,24. La incidencia más elevada se observó en los lactantes y la razón masculino/femenino fue más importante en este grupo de edad, al igual que en estudios previos8,10,12,13,16.
La localización más frecuente fue la sepsis sin foco, especialmente en los menores de 3 meses, seguida por los focos respiratorio y urinario. Watson et al12 también observaron la sepsis sin foco como la más frecuente en lactantes, mientras que el foco respiratorio fue el más frecuente en edades superiores. Pensamos que podría explicarse porque estos pacientes tienen mayor riesgo de infecciones invasivas por mayor inmadurez del sistema inmunitario, entre otras causas, y porque la detección del foco de la sepsis es más difícil que en niños más mayores11,12.
Respecto a la etiología, Streptococcus agalactiae y E. coli fueron también los microorganismos más frecuentemente aislados en los menores de 3 meses. En los mayores, los microorganismos predominantes fueron Streptococcus neumoniae, Neisseria meningitidis y enterobacteriaceae, al igual que describen otros autores8-10,15,18,20,22,24. Sin embargo, es importante destacar que la sepsis sin foco se produjo en un importante porcentaje de casos.
Las infecciones nosocomiales se produjeron sobre todo en los lactantes menores de 3 meses debido, probablemente, al mayor riesgo asociado a estancias prolongadas y procedimientos invasivos4,9,12.
La letalidad fue del 1,3 %, correspondiendo a 2 casos con sepsis meningocócica que fallecieron en la UCI. Estudios recientes han descrito letalidades alrededor del 10 %9,12,13,16,22, sin embargo la ausencia de UCI pediátrica y neonatal en nuestro centro condiciona que tengamos menos recién nacidos de bajo peso extremo, oncohematológicos, cirugía cardíaca, etc., y también menos infecciones nosocomiales que en un centro con UCI pediátrica y neonatal. Todos estos factores están relacionados con mortalidad alta. Así mismo, el bajo porcentaje de pacientes con enfermedades de base podría explicar estas diferencias. El principal factor asociado al traslado de los pacientes a una UCI fue el foco de la infección, independientemente de otras variables.
Creemos que este estudio presenta como punto destacable la detección prospectiva y activa de los casos basada en datos clínicos y microbiológicos. Como limitaciones, hay que comentar la falta de datos fisiológicos o de laboratorio y de registro del tratamiento antimicrobiano previo al episodio, al ser básicamente un estudio epidemiológico. También pensamos que variables no recogidas en este estudio como la gravedad de cada caso, características de cada hospital y la variabilidad que puede existir entre pediatras respecto a determinar si la sepsis es severa o no, si responde al tratamiento o no y si requiere su ingreso en una UCI podrían estar asociadas al traslado de los pacientes.
La sepsis tiene una incidencia elevada en nuestra área. La sepsis sin foco y la de foco respiratorio fueron las de mayor incidencia. El microorganismo más frecuentemente aislado fue E. coli aunque la sepsis no documentada microbiológicamente representó un porcentaje importante de los casos. El principal factor asociado al traslado de los pacientes a la UCI fue la sepsis con origen en el sistema nervioso central.
Correspondencia: Dr. R. Bou Monterde.
Hospital de La Ribera.
Ctra. de Corbera, km. 1, 46600 Alzira. Valencia. España.
Correo electrónico: Rbou@Hospital-Ribera.com
Recibido en julio de 2006.
Aceptado para su publicación en marzo de 2007.