Tal como recoge la literatura médica, la tos crónica en un niño entre los 3 y los 7 años debe incluir en su diagnóstico diferencial la posibilidad de un cuerpo extraño, aun cuando no haya antecedentes expresos de atragantamiento o de sofocación. Pero su diagnóstico no siempre es evidente, e incluso la aplicación de las pruebas complementarias habitualmente indicadas en este contexto pueden no ser lo suficientemente clarificadoras1. Más aún, se ha reportado que el retraso en el diagnóstico es un factor determinante en su morbimortalidad2. A continuación presentamos el caso de un preescolar en el que sólo tras la aplicación de tomografía computarizada con reconstrucción multiplanar (TC-RMP) y broncoscopia virtual (BV) se indicó la extracción del cuerpo extraño que había pasado desapercibido durante meses.
Un paciente de 4 años acudió al Servicio de Urgencias por cuadro de tos de larga evolución, con empeoramiento en los últimos meses a pesar de haber recibido diferentes tratamientos. Su padre era fumador, una tía materna asmática y un tío paterno tenía rinitis alérgica. Había acudido a la guardería los 2 años previos y estaba correctamente vacunado. Refería haber consultado en numerosas ocasiones por tos seca desde el año de edad, a veces asociada a cansancio, sin predominio horario ni estacional. No tomaba habitualmente frutos secos ni tenía constancia de episodios de atragantamiento. Hacía un mes y medio había recibido amoxicilina con ácido clavulánico por neumonía basal derecha y estaba pendiente de los resultados de pruebas de alergia.
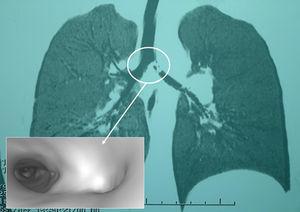
En el momento de la consulta, el niño presentaba una tos seca y continua, pero estaba afebril y sin dificultad respiratoria asociada, con saturación de oxígeno del 97% (fracción inspiratoria de oxígeno de 0,21). No se evidenciaban asimetrías torácicas. En la auscultación había disminución de murmullo vesicular en hemitórax izquierdo. Se realizaron radiografías de tórax anteroposterior y de decúbito lateral que demostraron asimetría de vascularización de ambos hemitórax —menor en el lado izquierdo— así como dudoso atrapamiento aéreo de ese mismo lado en el decúbito lateral izquierdo, que se interpretó como dentro de la normalidad. Pero en la TC-RPM torácica realizada posteriormente se observó un defecto de repleción en bronquio principal izquierdo que ocupaba la práctica totalidad de la luz; la BV no permitía ver la luz del bronquio principal izquierdo (fig. 1).
Figura 1. La tomografía computarizada con reconstrucción multiplanar muestra un defecto de repleción en el bronquio principal izquierdo y un detalle de la broncoscopia virtual que confirma la ausencia de su luz.
Ante la sospecha diagnóstica de aspiración de cuerpo extraño, se realizó broncoscopia bajo anestesia general, en la que se extrajo del bronquio principal izquierdo un material de 1 × 1 cm, con estructura cavitada, compatible con restos vegetales. Tras la intervención desapareció la tos y se recuperó la simetría ventilatoria en la auscultación pulmonar.
Cuando cabe la posibilidad diagnóstica de aspiración de un cuerpo extraño —causa de casi la mitad de muertes accidentales en menores de un año— parece no haber discusión sobre la preponderancia de la anamnesis y de la clínica sobre cualquier otro hallazgo. Pero en ocasiones no hay un antecedente claro y los datos de la exploración y radiológicos convencionales no son concluyentes3. En ese caso se podría indicar una fibrobroncoscopia exploradora con extracción posterior con broncoscopio rígido o una exploración inicial ya con broncoscopio rígido. Estos procedimientos requieren sedación profunda (fibrobroncoscopia) o anestesia (broncoscopio rígido) y, aunque en manos expertas tienen escasas complicaciones, no están siempre disponibles en todos los centros e implican en ocasiones el traslado del paciente.
En casos como el nuestro, la carga familiar de atopia, la inexistencia de antecedente expreso de atragantamiento, la inespecificidad de la auscultación pulmonar y los falsos negativos de la radiografía de tórax convencional contribuyeron al retraso en su diagnóstico. Si se tiene en cuenta que éste es un factor directamente relacionado con la probabilidad de muerte por esta causa, conviene analizar el valor de técnicas no invasivas (como la TC-RPM y la BV), que en nuestro caso resultaron determinantes para la intervención instrumental y la resolución del cuadro. Con la TC-RPM y la BV, el procesamiento de las imágenes obtenidas en la tomografía computarizada helicoidal permite, con la aplicación de baja dosis de radiación, ver el interior de las vías aéreas, y simula la visión obtenida con un broncoscopio y facilita la localización exacta del cuerpo extraño3,4. Hay quien afirma que la BV no da información adicional a la aportada por la TC-RPM como para justificar el aumento del coste, pero la aplicación de ambas en la misma sesión puede evitar broncoscopias inútiles y retrasos diagnósticos5. No obstante, parece razonable que se realicen estudios que evalúen la rentabilidad de su aplicación sistemática, pero sin obviar la utilidad práctica real que ya puede tener en determinados casos como el que aquí aportamos.
Autor para correspondencia.
N. Martinón-Torres
Dirección: nazarethmt@hotmail.com