La broncoscopia flexible (BF) es una exploración útil en pacientes con cardiopatías congénitas durante su estancia en la unidad de cuidados intensivos pediátricos, para indicaciones diagnósticas o terapéuticas. El objetivo es dar a conocer las características de nuestros pacientes, las indicaciones, los hallazgos y las complicaciones.
Se trata de un análisis descriptivo retrospectivo de 21 BF realizadas a 15 pacientes cardiópatas en la unidad de cuidados intensivos pediátricos de un centro de tercer nivel de 2013 a 2019. La proporción de pacientes con cardiopatías sometidos a BF es del 1,9% respecto al total de los pacientes con cardiopatías intervenidos. Se revisan las historias clínicas y se recogen: características demográficas, cardiopatía, indicaciones, soporte respiratorio, hallazgos y complicaciones.
En 2 pacientes se llevaron a cabo 2 BF y en otro, 5; el resto fueron broncoscopias únicas. Fallecieron 4 pacientes (26,7%) sin relación directa ni indirecta con el procedimiento, con una mortalidad global en postoperatorios cardiovasculares en nuestro centro de 3,6% en ese mismo período.
El procedimiento se realizó con una mediana de 18 meses (2-35 meses) y un peso de 5.870g (3.800-6.600g). En los pacientes cardiovasculares intervenidos en este período, la mediana de edad fue de 15 meses (2-52 meses) y la de peso, de 8.800g (3.800-16.000g).
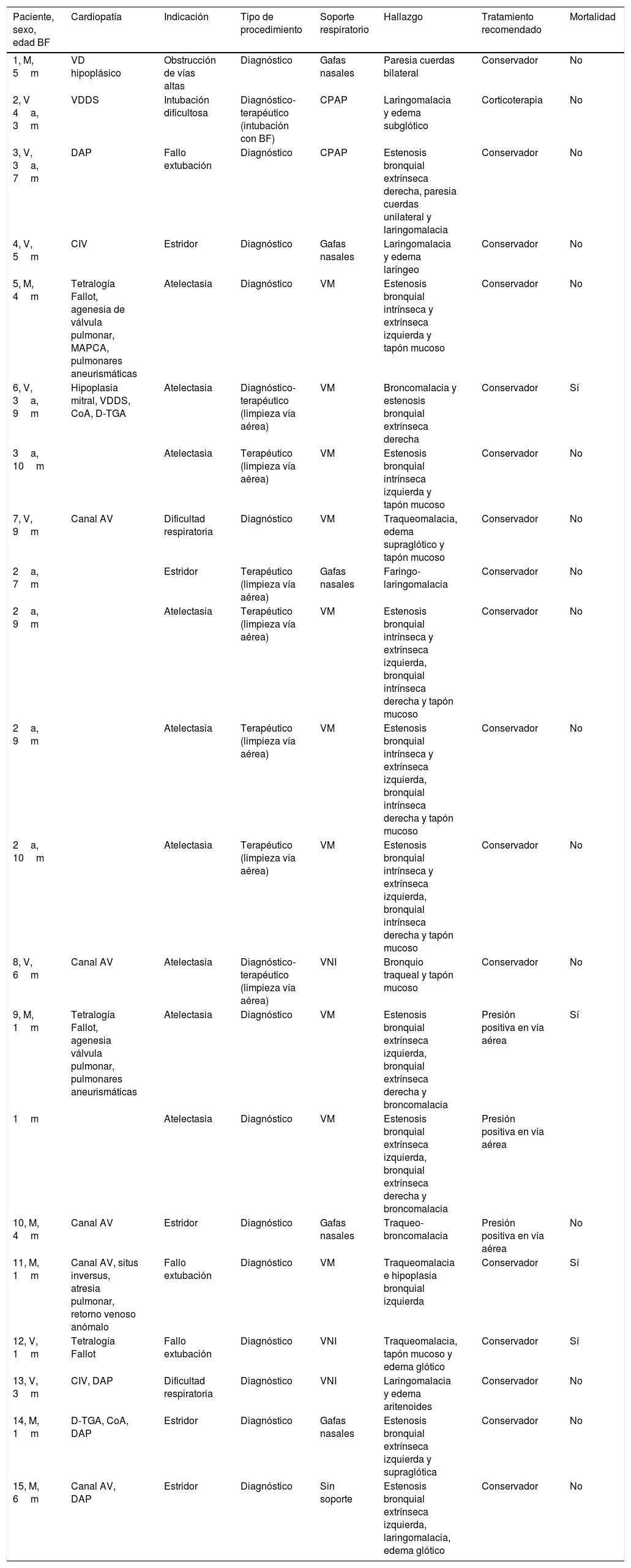
El soporte respiratorio durante la técnica se refleja en la tabla 1, siendo el más frecuente la ventilación mecánica (50%). Tres de los pacientes se encontraban en soporte con oxigenación con membrana extracorpórea. Las indicaciones de la técnica y las enfermedades de base se recogen en la misma tabla.
Características de los pacientes sometidos a BF
| Paciente, sexo, edad BF | Cardiopatía | Indicación | Tipo de procedimiento | Soporte respiratorio | Hallazgo | Tratamiento recomendado | Mortalidad |
|---|---|---|---|---|---|---|---|
| 1, M, 5m | VD hipoplásico | Obstrucción de vías altas | Diagnóstico | Gafas nasales | Paresia cuerdas bilateral | Conservador | No |
| 2, V 4a, 3m | VDDS | Intubación dificultosa | Diagnóstico-terapéutico (intubación con BF) | CPAP | Laringomalacia y edema subglótico | Corticoterapia | No |
| 3, V, 3a, 7m | DAP | Fallo extubación | Diagnóstico | CPAP | Estenosis bronquial extrínseca derecha, paresia cuerdas unilateral y laringomalacia | Conservador | No |
| 4, V, 5m | CIV | Estridor | Diagnóstico | Gafas nasales | Laringomalacia y edema laríngeo | Conservador | No |
| 5, M, 4m | Tetralogía Fallot, agenesia de válvula pulmonar, MAPCA, pulmonares aneurismáticas | Atelectasia | Diagnóstico | VM | Estenosis bronquial intrínseca y extrínseca izquierda y tapón mucoso | Conservador | No |
| 6, V, 3a, 9m | Hipoplasia mitral, VDDS, CoA, D-TGA | Atelectasia | Diagnóstico-terapéutico (limpieza vía aérea) | VM | Broncomalacia y estenosis bronquial extrínseca derecha | Conservador | Sí |
| 3a, 10m | Atelectasia | Terapéutico (limpieza vía aérea) | VM | Estenosis bronquial intrínseca izquierda y tapón mucoso | Conservador | No | |
| 7, V, 9m | Canal AV | Dificultad respiratoria | Diagnóstico | VM | Traqueomalacia, edema supraglótico y tapón mucoso | Conservador | No |
| 2a, 7m | Estridor | Terapéutico (limpieza vía aérea) | Gafas nasales | Faringo-laringomalacia | Conservador | No | |
| 2a, 9m | Atelectasia | Terapéutico (limpieza vía aérea) | VM | Estenosis bronquial intrínseca y extrínseca izquierda, bronquial intrínseca derecha y tapón mucoso | Conservador | No | |
| 2a, 9m | Atelectasia | Terapéutico (limpieza vía aérea) | VM | Estenosis bronquial intrínseca y extrínseca izquierda, bronquial intrínseca derecha y tapón mucoso | Conservador | No | |
| 2a, 10m | Atelectasia | Terapéutico (limpieza vía aérea) | VM | Estenosis bronquial intrínseca y extrínseca izquierda, bronquial intrínseca derecha y tapón mucoso | Conservador | No | |
| 8, V, 6m | Canal AV | Atelectasia | Diagnóstico-terapéutico (limpieza vía aérea) | VNI | Bronquio traqueal y tapón mucoso | Conservador | No |
| 9, M, 1m | Tetralogía Fallot, agenesia válvula pulmonar, pulmonares aneurismáticas | Atelectasia | Diagnóstico | VM | Estenosis bronquial extrínseca izquierda, bronquial extrínseca derecha y broncomalacia | Presión positiva en vía aérea | Sí |
| 1m | Atelectasia | Diagnóstico | VM | Estenosis bronquial extrínseca izquierda, bronquial extrínseca derecha y broncomalacia | Presión positiva en vía aérea | ||
| 10, M, 4m | Canal AV | Estridor | Diagnóstico | Gafas nasales | Traqueo-broncomalacia | Presión positiva en vía aérea | No |
| 11, M, 1m | Canal AV, situs inversus, atresia pulmonar, retorno venoso anómalo | Fallo extubación | Diagnóstico | VM | Traqueomalacia e hipoplasia bronquial izquierda | Conservador | Sí |
| 12, V, 1m | Tetralogía Fallot | Fallo extubación | Diagnóstico | VNI | Traqueomalacia, tapón mucoso y edema glótico | Conservador | Sí |
| 13, V, 3m | CIV, DAP | Dificultad respiratoria | Diagnóstico | VNI | Laringomalacia y edema aritenoides | Conservador | No |
| 14, M, 1m | D-TGA, CoA, DAP | Estridor | Diagnóstico | Gafas nasales | Estenosis bronquial extrínseca izquierda y supraglótica | Conservador | No |
| 15, M, 6m | Canal AV, DAP | Estridor | Diagnóstico | Sin soporte | Estenosis bronquial extrínseca izquierda, laringomalacia, edema glótico | Conservador | No |
AV: auriculoventricular; CIV: comunicación interventricular; CoA: coartación aorta; CPAP: presión continua en la vía aérea; D-TGA: dextrotransposición de grandes arterias; DAP: ductus arterioso persistente; MAPCA: arterias colaterales sistemicopulmonares; VD: ventrículo derecho; VDDS: ventrículo derecho de doble salida; VM: ventilación mecánica; VNI: ventilación no invasiva.
La edad se expresa en años (a), meses (m).
Los hallazgos más frecuentes en las broncoscopias (tabla 1) son las malacias y las estenosis bronquiales izquierdas. En 6 de los 8 lavados broncoalveolares se aislaron gérmenes: 2 Stenotrophomonas maltophilia, un Staphylococcus aureus resistente a la meticilina, una Pseudomonas aeruginosa, una Klebsiella pneumoniae y en un paciente se obtuvo antígeno de galactomanano positivo (indicativo de infección fúngica).
En 9 procedimientos se realizó toilette bronquial para eliminar tapones mucosos y en otros 3 se administró adrenalina por sangrado leve. Se recomendó el uso de corticoides en un paciente y de presión positiva en otros 3, no realizando cambios en el resto (tabla 1).
En 2 procedimientos aparecieron complicaciones transitorias: un sangrado leve y una desaturación que precisó la retirada intermitente del broncoscopio.
Las cardiopatías congénitas y los trastornos de la vía aérea son entidades interdependientes, dado el común origen embrionario1. Más del 3% de los pacientes cardiópatas1 asocian malformaciones de la vía aérea que pueden favorecer una tórpida evolución y el desarrollo de infecciones respiratorias, además de comprometer el pronóstico vital y dificultar su recuperación.
La resonancia magnética2,3 se considera una prueba de imagen no invasiva útil para el diagnóstico de las malformaciones de la vía aérea; sin embargo, llevarla a cabo en pacientes hemodinámicamente inestables puede someterlos a una situación de riesgo, que aumenta si precisan ventilación invasiva como en el 50% de nuestros casos. Por tanto, llevar a cabo una BF a pie de cama puede ser la mejor opción. En 11 de los 21 procedimientos (52%) se realizaron cambios en el manejo de los pacientes, por indicaciones de tratamientos no aplicados anteriormente o porque la propia BF era un procedimiento terapéutico. En 7 de los 10 procedimientos en los que no se realizó cambio en el manejo de los pacientes se decidió actitud expectante porque incluían componentes de malacias en los que consideramos que, dada la edad de los pacientes, se espera que la maduración y el crecimiento ayuden al buen desarrollo de la vía aérea sin intervención invasiva, como avala el hecho de que ninguno haya precisado posteriormente intervenciones quirúrgicas en la vía aérea.
La BF es una técnica útil y segura2,4,5 para evaluar la vía aérea de una forma dinámica, permitiendo también realizar procedimientos de limpieza durante la misma, instilación de sustancias y la toma de muestras de lavado broncoalveolar que podrán ayudar en el manejo antibiótico. La presencia de atelectasias recurrentes o persistentes es la indicación más frecuente de la BF en estos pacientes.
El espectro de trastornos de la vía aérea en nuestros pacientes es similar a los reportados en otros estudios2: las compresiones extrínsecas de la vía aérea por estructuras cardíacas o vasculares son la causa más frecuente de obstrucción, así como la obstrucción6 por secreciones mucosas. El bronquio principal izquierdo suele ser el más afectado por su relación con la aurícula izquierda y la arteria pulmonar homolateral. Dependiendo de las series, un 13-26% de las malformaciones vasculares2 provocan compresión del árbol bronquial. También debemos considerar después de la cirugía las estenosis subglóticas y traqueales adquiridas5 debido a la intubación prolongada y a la inflamación.
La demostración de estas alteraciones será útil en el manejo, ya que si existen compresiones extrínsecas puede plantearse la corrección quirúrgica o la aplicación de presión positiva en la vía aérea. Por su parte, en las malacias, la presión positiva en la vía aérea será el tratamiento de elección transitorio, ya que casi todos evolucionan a su resolución con el crecimiento del paciente.
La BF puede asociar complicaciones4,7, la mayoría de ellas relacionadas con factores de riesgo intrínsecos del paciente, incluyendo sangrados, fiebre, desaturación, broncoespasmos o neumotórax. La mayoría son leves y autolimitados, con una incidencia en nuestra serie del 10%, similar a la reportada en la literatura.
Por otro lado, hay que dejar constancia de que los pacientes cardiópatas intervenidos sometidos a BF son de menor peso y, habitualmente, de menor edad que los pacientes cardiópatas sometidos a intervención quirúrgica pero que no requieren este procedimiento. Esto podría influir, junto a otras comorbilidades, en que la mortalidad de los pacientes sometidos a BF sea mayor que la mortalidad global de los pacientes cardiópatas, sin ser la BF causa directa de la misma, dado que son pacientes que han llegado a la cirugía en peores condiciones y/o con cuadros más graves.
Como limitaciones de este estudio consideramos, aparte de ser retrospectivo, su obligadamente pequeño tamaño muestral, al ser de un único centro, dado que son escasos los centros en nuestro país que –conozcamos? tienen series publicadas al respecto.
Por tanto, para concluir consideramos que las broncoscopias pueden tener una alta rentabilidad diagnóstica y terapéutica en neonatos y lactantes con cardiopatía congénita intervenida, ya que, a pesar de considerarse una técnica invasiva y debido precisamente a ello, debemos valorar individualmente la rentabilidad/riesgo en cada paciente antes de su realización. El manejo experto y la indicación conjunta entre intensivistas, cardiólogos y broncoscopistas la hacen ser razonablemente segura, pero nunca inocua ni un procedimiento rutinario. Tampoco hay que olvidar las posibles complicaciones, en las cuales la enfermedad de base del paciente y las condiciones en que se encuentre en el momento de decidir su realización tienen mucho que decir.