Introducción
Los recién nacidos constituyen un grupo de población que consulta con alta frecuencia en los servicios de urgencias. Estudios publicados que abarcan el período neonatal 1-3, evidencian que los principales motivos de consulta responden más a una falta de experiencia de los cuidadores que a un problema real de salud, ayudado por la tendencia actual a las altas precoces en las maternidades, que reducen el tiempo de instrucción materna en el cuidado del recién nacido sano. Es necesario conocer cuáles son los problemas de salud que afectan a nuestra población neonatal, así como cuáles son las situaciones o procesos que más preocupan a sus progenitores y que interpretan como potencialmente graves, con la finalidad de optimizar los recursos utilizados y la calidad de la atención ofrecida. El objetivo de este trabajo es determinar qué problemas de salud conciernen a los recién nacidos que consultan en urgencias para poder ofrecer soluciones que permitan reducir su creciente afluencia a estos servicios.
Material y métodos
Se revisaron retrospectivamente los informes de todas las visitas de neonatos (pacientes hasta 28 días de vida) realizadas de enero a diciembre (ambos incluidos) del año 2003 en el Servicio de Urgencias Pediátricas del Hospital Sant Joan de Déu. Se trata de un centro materno-infantil de tercer nivel con 270 camas pediátricas, que está situado en el municipio de Esplugues de Llobregat (muy próximo a la ciudad de Barcelona) y que atiende mayoritariamente a la población del área sanitaria de Costa de Ponent (1.200.000 habitantes). El número de urgencias pediátricas atendidas durante el año de estudio fue de 98.416, de las cuales 77.000 eran consultas del área médica (no quirúrgicas), y requirieron ingreso hospitalario el 6,5 %.
Se excluyeron los pacientes que fueron atendidos únicamente por los servicios de cirugía y de traumatología, así como aquellos que ingresaron directamente en la unidad neonatal. Se recogieron los datos correspondientes a edad, sexo, fecha de llegada (día de la semana, mes), hora de llegada (mañana 06:00-14:00 h, tarde 14:00-22:00 h y noche 22:00-06:00 h), derivación por otro médico/centro, motivo de consulta, exploraciones realizadas, diagnóstico y destino del paciente (domicilio, unidad de estancia corta/planta de hospitalización, unidad de cuidados intensivos pediátricos [UCIP], otro centro).
Se define tiempo de espera como el transcurrido entre la llegada del paciente al centro hospitalario y la primera valoración por parte de un profesional sanitario. Así mismo, se entiende como tiempo de asistencia el comprendido entre la primera valoración por un profesional sanitario y el alta del servicio de urgencias.
Los diagnósticos y motivos de consulta fueron codificados según la Clasificación Internacional de Enfermedades en su novena revisión modificación clínica (CIE-9-CM) adaptado para urgencias de pediatría (Grupo de trabajo de la Sociedad Española de Urgencias de Pediatría [SEUP] 2000) 4.
En el análisis de datos se divide a los pacientes en 2 grupos de edad (mayores y menores de 14 días) con el fin de que los resultados puedan ser comparados con otros trabajos publicados previamente.
Los datos extraídos del estudio se almacenaron y procesaron en una base de datos relacional Microsoft Acces creada para este estudio. Se tabularon variables cuantitativas y categóricas. Posteriormente se analizaron con el programa estadístico SPSS 11.0, aplicando pruebas de comparación de datos cuantitativos (t de Student, U de Mann-Whitney) y cualitativos (chi cuadrado, tabla de contingencia). Se aceptó como nivel de significación un valor de p < 0,05.
Resultados
Durante el año 2003 se atendieron 1.481 consultas médicas de neonatos, representando el 2 % del total realizadas. Correspondían a 1.284 pacientes de los que 165 (12,8 %) habían reconsultaron durante el primer mes de vida en una ocasión, 141 en dos y 24 en tres o más. El 24,5 % (n = 363) de los niños habían sido visitados previamente por otro médico y/o centro sanitario que los remitía a nuestro servicio de urgencias para su valoración.
La edad media de los pacientes atendidos fue de 15,8 ± 7,5 días, existiendo disparidad entre las 4 semanas que componen el período neonatal: mayor asistencia en la segunda y cuarta semanas de vida (28 y 28,7 %, respectivamente), siendo menor en la primera (17,7 %) y tercera semanas (25,7 %). Se detectó un discreto predominio de los varones (53,7 %).
La distribución de las visitas en función del día y mes de consulta fue bastante homogénea, no detectándose diferencias significativas entre ellos; sin embargo, existió la tendencia de una mayor afluencia los viernes (16,4 %) y descenso los jueves (12,6 %) y miércoles (12,8 %); del mismo modo que los meses de diciembre y julio fueron los de mayor número de visitas registradas (9,5 %, respectivamente) y el mes de marzo el de menos (6,8 %). El turno de tarde sí que representó el de mayor afluencia a urgencias, representando el 43,3 % de la actividad asistencial a este grupo de población, frente al 30 % visitados en el turno de mañanas y el 26,7 %, en el de noche. El tiempo de espera medio fue de 20 ± 21 min y el tiempo de asistencia medio de 107 ± 105 min.
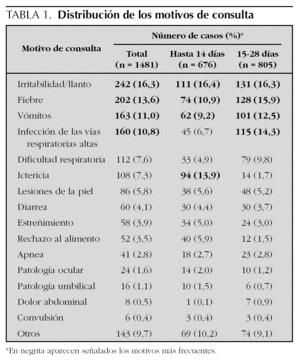
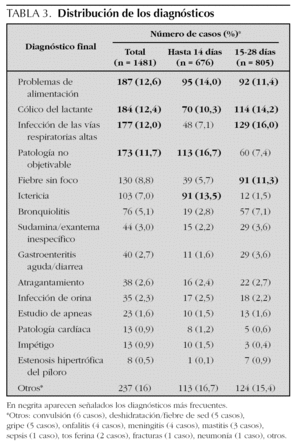
El principal motivo de consulta fue llanto/irritabilidad (16,3 %), seguido de fiebre (13,6 %), vómitos (11 %) y síntomas catarrales de vías respiratorias altas (10,8 %). Si consideramos las consultas por edades, los menores de 15 días consultaron preferentemente por llanto/irritabilidad e ictericia, mientras que a partir de los 15 días prevalecieron el llanto/irritabilidad y la fiebre (tabla 1).
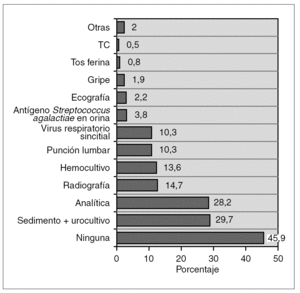
El 45,9 % de los niños visitados (n = 680) no precisó de exploraciones complementarias en el servicio de urgencias. En el resto de pacientes, la prueba más solicitada fue el sedimento de orina con urocultivo (29,7 % de los casos). Además, se practicó analítica sanguínea al 28,2 % (con hemocultivo en prácticamente la mitad de las mismas [48,6 %]), radiografía al 14,7 % y punción lumbar al 10,3 %. El estudio completo de sepsis (analítica + sedimento + punción lumbar + cultivo de todos los líquidos) se realizó a 131 pacientes (8,8 %) correspondientes en su mayoría a casos de fiebre sin foco y/o aspecto séptico/mal estado general del niño. El resto de pruebas complementarias se expone en la figura 1. Los pacientes remitidos a urgencias desde otros centros requirieron más exploraciones que los que consultaron espontáneamente (tabla 2).
Figura 1. Exploraciones complementarias realizadas de urgencias.
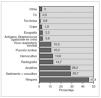
En cuanto a los diagnósticos finales, los más frecuentes fueron: cuidados de puericultura/consultas de características fisiológicas del recién nacido (12,6 %), cólico del lactante (12,4 %) e infección de vías respiratorias altas (12 %). Destaca el 11,7 % de casos en los que no se objetivó patología alguna, siendo éste el cuarto diagnóstico global y el predominante en los primeros 14 días de vida. Entre los mayores de 14 días predominó, sin embargo, el diagnóstico de infección de vías respiratorias altas (tabla 3). Otros diagnósticos menos frecuentes pero potencialmente graves fueron: 4 casos de meningitis (tres linfocitarias y una bacteriana) y una sepsis; se registraron así mismo 6 casos de gripe (cinco de ellos por Influenzae tipo A).
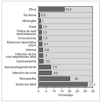
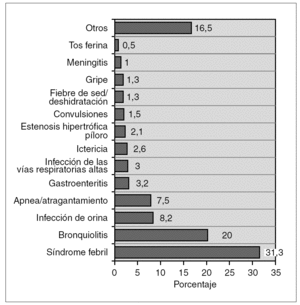
Requirieron ingreso hospitalario 384 pacientes (26 %). De éstos, cinco ingresaron en la UCIP: tres por crisis cianosante/episodio aparentemente letal, y uno por cardiopatía congénita y uno por sepsis; siendo cuatro de ellos menores de 14 días de vida. El principal motivo de ingreso fue la fiebre sin foco (118 casos, 31 %), seguida de la bronquiolitis (71 casos, 19 %) (fig. 2). Se constató una diferencia estadísticamente significativa en el número de pacientes que ingresaron según la edad: 21,6 % (n = 146) de los menores de 14 días (38,7 % de los ingresos) frente al 28,7 % (n = 231) de los mayores de 14 días (61,3 % de los ingresos) (p < 0,002). Así mismo, la posibilidad de ingreso fue mayor si el paciente acudía a urgencias remitido por otro médico (tabla 2).
Figura 2. Diagnósticos de los pacientes que requirieron ingreso (n = 384).
Discusión
El elevado número de visitas neonatales a los servicios de urgencias es un fenómeno que se hace extensivo a todos los países desarrollados. El gran culto al niño que ha ido aumentando en los últimos años, facilita actitudes de sobreprotección que van ligadas a la necesidad de atención pediátrica urgente ante la aparición de cualquier tipo de sintomatología. El descenso del número de hijos por mujer, ligado a la primiparidad tardía y a la incorporación de la mujer a la vida laboral, conlleva a su vez la pérdida de la cultura popular acerca de conocimientos sobre el manejo del niño sano, actitud ausente hace dos generaciones y que genera ansiedad en los progenitores. Además, en la etapa neonatal, la falta de confianza en el pediatra (al que en muchas ocasiones todavía no han acudido), junto a la mayor compatibilidad con el horario laboral y la facilidad de pruebas complementarias en los servicios de urgencias hospitalarias frente a los centros de atención primaria, facilitan la asiduidad de este grupo de población a urgencias 5-7.
Por otro lado, en los últimos años, una combinación de factores sociales, sanitarios y económicos han contribuido a acortar la estancia hospitalaria posparto 8; como resultado, las visitas de neonatos (en especial en la primera semana de vida) representan una proporción de la población pediátrica de la comunidad en aumento, de modo que gran parte de las tareas higiénico-sanitarias que tradicionalmente se habían resuelto en las maternidades llegan ahora hasta los servicios de urgencias pediátricas 2,3,9. Ante esta situación, sería deseable que el alta posparto no tuviera lugar antes de las 48 h de vida, con el fin de minimizar el riesgo de no detectar patologías potencialmente graves y asegurar la realización del test de diagnóstico precoz 8,10. En los casos en los que se considerase el alta antes de transcurridas 48 h, se aconseja asegurar un correcto seguimiento ambulatorio que garantice la primera visita en las 48 h siguientes al alta hospitalaria 11. De momento en nuestro medio no son frecuentes las altas precoces en las maternidades, quizá por ello, el número de consultas en urgencias e ingresos durante la primera semana tras el nacimiento es significativamente menor que en las semanas sucesivas. De todas maneras se debería hacer mayor hincapié en la necesidad de una correcta supervisión de una técnica de lactancia adecuada durante la estancia del neonato en las maternidades y ofrecer una explicación completa de las peculiaridades y cuidados que el paciente pudiera presentar/ precisar asegurándose del correcto entendimiento por parte de la familia y en especial la madre 2,8,12,13, ya que destaca cerca del 12 % de pacientes en los que no se encuentra patología alguna, correspondiendo básicamente a dudas de puericultura o de características fisiológicas del recién nacido.
Uno de los pocos trabajos publicados en nuestro país 1 que abarca el período neonatal completo y que permite, por tanto, una valoración comparativa de resultados, identificó como principal motivo de consulta el llanto/irritabilidad (19 % casos), y como principales diagnósticos el cólico del lactante (16,8 %) y la patología no objetivable (12 %), siendo estos datos superponibles a los obtenidos por nosotros. Un alto porcentaje de sus pacientes (68 %) no precisó tampoco pruebas complementarias. También otros trabajos previos realizados con neonatos de menos de 10 días de vida 2,3 obtuvieron como diagnósticos más frecuentes: patología no objetivable, ictericia y trastornos digestivos inespecíficos. Todos los estudios hasta ahora realizados, incluido el actual, coincidirían en que los principales motivos de consulta y diagnósticos en neonatos corresponden a patología banal e inespecífica que de haber sido atendida a nivel primario muy probablemente no habría llegado al servicio de urgencias. Este hecho se confirma al observar que los pacientes remitidos se ingresaron y requirieron estudios complementarios con mucha más frecuencia que los que acudieron a nuestro servicio de urgencias espontáneamente, resultando esencial el papel de la atención primaria para filtrar y resolver la mayoría de los problemas de la población neonatal y detectar los casos susceptibles de estudio 1. La proporción de ingreso encontrada en nuestro trabajo (25,5 %) supera el 16,8 % encontrado por el grupo de Pérez Solís et al para el mismo período de edad; esta diferencia podría explicarse por el hecho de que a nuestro hospital, por tratarse de centro de referencia, llegaron un alto porcentaje de pacientes remitidos (25 %) y muchos de éstos requirieron ingreso (40 %). El elevado número de ingresos en relación al global del servicio de urgencias (6,5 %) se debería a la mayor vulnerabilidad de sufrir procesos potencialmente graves 14 en la etapa neonatal, que exige una atención minuciosa con máxima precaución. En esta línea, nuestro departamento de urgencias dispone de un sistema de valoración ("triaje") que ofrece atención preferente a neonatos y pacientes con signos/síntomas de gravedad, llevado a cabo por pediatras adjuntos o personal de enfermería cualificado, lo cual queda reflejado en el tiempo de asistencia medio que resultó de 20 min.
Nuestro estudio presenta algunas limitaciones ligadas al diseño retrospectivo del mismo. No se han analizado los posibles factores implicados en una mayor demanda asistencial/ingreso hospitalario como la edad de la madre, primiparidad, soltería, alta precoz, asistencia a clases prenatales de puericultura, país de origen, nivel económico o historia obstétrica y perinatal. Tampoco si la consulta a urgencias fue o no precedida de visitas previas al centro de atención primaria. Por otro lado nuestro hospital es centro de referencia regional para muchos centros comarcales, por lo que nuestros resultados pueden no ser generalizables a hospitales con otro perfil. No se ha tenido en cuenta por parte de quién venía remitido el paciente (hospital, pediatra, otro médico), no siendo posible analizar la adecuación de las derivaciones en cada caso, como tampoco si el número de exploraciones o ingresos realizados variaba significativamente en función de la fuente de derivación.
Para concluir destacar que muchos de los procesos que motivan las consultas de neonatos a urgencias corresponden a dudas sobre el manejo del recién nacido sano o a patología de escasa o nula gravedad (45,5 % de pacientes dados de alta sin exámenes complementarios), que podrían ser resueltas en los centros de atención primaria. Por otro lado, seguramente una mejor información acerca de las peculiaridades fisiológicas del neonato, aseo y comprobación de una correcta instauración de la lactancia durante su estancia en las maternidades ayudaría a disminuir el número de este tipo de visitas en los Servicios de Urgencias. Sin embargo, y pese a la poca importancia de muchas de las consultas, siempre se debe estar muy atento ante cualquier sintomatología en este grupo de población, teniendo en cuenta sus características específicas de mayor susceptibilidad a sufrir infecciones u otro tipo de patología potencialmente grave.
Presentación previa en reuniones: Este trabajo fue presentado en la 9.ª Reunión Anual
de la Sociedad Española de Urgencias de Pediatría (Bilbao 2004).
Correspondencia: Dr. C. Luaces Cubells.
P.º Sant Joan de Déu, 2.
08950 Esplugues de Llobregat. Barcelona. España.
Correo electrónico: cluaces@hsjdbcn.org
Recibido en julio de 2005.
Aceptado para su publicación en junio de 2006.