El ingreso de menores en unidades de hospitalización de psiquiatría de adultos constituye un problema debido a la ausencia de recursos adecuados y de datos epidemiológicos.
ObjetivoDescribir y analizar las características sociodemográficas y clínicas de los menores que ingresaron en la Unidad de Hospitalización Breve de Psiquiatría en Cáceres.
Sujetos y métodosEstudio observacional, descriptivo y retrospectivo. La muestra estuvo definida por pacientes de edades comprendidas entre los 12 y los 18 años, hospitalizados en la unidad de psiquiatría. El periodo de evaluación fue entre el 1 de enero del 2014 y el 31 de diciembre del 2018.
ResultadosSe incluyeron 79 pacientes. La edad media fue de 15,72 (± 1,65) años. El 93,6% presentaron antecedentes psiquiátricos personales. El diagnóstico al alta más frecuente en los varones fueron los trastornos destructivos del control de impulsos; en las mujeres los trastornos afectivos. El 40,6% presentaron antecedentes de consumo de sustancias, siendo más frecuente en varones, lo cual empeoraba el pronóstico. La estancia media fue de 5,4 (± 4,7) días. La prolongación de la estancia media se relacionó con los antecedentes de ingresos psiquiátricos previos, el número de diagnósticos al alta, un mayor número de fármacos al alta y aquellos que recibieron antipsicóticos inyectables de liberación prolongada (p < 0,005 en todos los casos).
ConclusionesEl estudio identifica el perfil sociodemográfico y clínico del menor ingresado en la unidad de psiquiatría y cómo la estancia hospitalaria se asoció con antecedentes psiquiátricos previos y una complejidad diagnóstica y clínica.
The admission of minors into adult psychiatric units is a problem and is due to the lack of adequate resources and epidemiology data.
ObjectiveThe aim of this study is to describe and analyse the sociodemographic and clinical characteristics of minors that were admitted into the Short-Stay Psychiatric Hospitalisation Unit of Caceres, Spain.
Materials and methodsA retrospective, observational, and descriptive study was conducted on a sample of patients between 12 and 18 years-old admitted to the Psychiatric Unit. The study period was between January 1, 2014 and December 31, 2018.
ResultsA total of 79 patients, with a mean age of 15.72 (± 1.65) years, were included. Almost all of them (93.6%) had a personal psychiatric history. The most common diagnoses at discharge in males were disruptive, impulse-control and conduct disorders, and mood disorders in females. A history of substance consumption was present in 40.6%, and was more common in males, which led to a worse prognosis. The mean stay was 5.4 (± 4.7) days. Prolongation of the mean stay was associated with a history of previous psychiatric admissions, the number of diagnoses at discharge, a greater number of drugs at discharge, and those that received long-acting injectable antipsychotic drugs (p < 0.005 in all cases).
ConclusionsThe study identified the sociodemographic and clinical profile of the minor admitted to the Psychiatric Unit, and how the hospital stay was associated with previous psychiatric history, as well as diagnostic and clinical complexity.
Aproximadamente, entre un 10 y 20% de los niños y adolescentes sufre trastornos mentales en nuestro país1, y entre el 4 y 6% padecen un trastorno mental grave2,3. En general, los trastornos mentales en menores recibirán tratamiento a nivel ambulatorio en los Centros de Salud Mental específicos para estas edades. Aquellos que tengan un peor manejo a nivel ambulatorio o presenten una sintomatología más grave podrán requerir hospitalización psiquiátrica. Ya la Estrategia en Salud Mental, del Sistema Nacional de Salud (2006)4, indicaba que una atención comunitaria de calidad en salud mental infanto-juvenil ha de estar organizada en una red, la cual debería estar constituida por al menos la Unidad de Salud Mental, la Unidad de Hospitalización Breve y el Hospital de Día. Las Comunidades Autónomas han desarrollado de forma desigual los recursos y muchas de ellas no cuentan con algunos de los dispositivos básicos de atención a esta población5,6. En Extremadura no existen recursos de hospitalización específicos, teniendo que realizar los ingresos en unidades de hospitalización de adultos, sin que estas estén adaptadas, ni estructural ni funcionalmente, para el tratamiento de los menores7. Tampoco se dispone de un sistema automatizado de recogida y normalización de la información clínica y sanitaria que permita profundizar en el problema. El único dato recogido sobre el número de menores en la unidad de psiquiatría de Cáceres corresponde al año 2012, cuando ingresaron 12, el más alto de las unidades en Extremadura8.
Por tanto, es posible encontrar diferencias en las características sociodemográficas y clínicas de los pacientes en función del estudio, tanto a escala nacional como internacional. Así, mientras que unos estudios señalan que los motivos de ingresos más frecuentes fueron los intentos de suicidio y los trastornos de la conducta9-11, en otros fueron los problemas relacionados con la conducta alimentaria12. Por otro lado, es relativamente frecuente encontrar diagnósticos de trastornos de la personalidad13,14 o trastornos por consumo de sustancias9.
La hospitalización psiquiátrica en menores es más efectiva cuando no es breve y cuando exista respuesta positiva del paciente al tratamiento del trastorno durante la misma15,16. Sin embargo, Zeshan et al.17, con el objetivo de mejorar la calidad y rentabilidad de la hospitalización, describieron que los factores que aumentaban la estancia media fueron el diagnóstico psiquiátrico múltiple, la existencia de comorbilidades médicas, no residir con los padres biológicos, historia de enfermedad mental, problemas legales, abuso de sustancias en la familia, medidas restrictivas durante la hospitalización y el diagnóstico de esquizofrenia.
A pesar de la relevancia de los trastornos mentales en menores, como causa principal de discapacidad relacionada con la salud y los efectos duraderos a lo largo de la vida, las necesidades de salud mental en estas etapas siguen siendo descuidadas. Por otro lado, los estudios existentes muestran resultados heterogéneos y de gran variabilidad debido a las diferentes franjas de edad estudiadas y a la metodología aplicada en los mismos. En definitiva, en la actualidad resulta complicado dibujar un cuadro preciso de la situación de la atención hospitalaria a la salud mental de los menores en España, por lo que no es fácil tomar medidas para mejorarla5.
El objetivo del presente estudio ha sido describir y analizar las características sociodemográficas y clínicas de los menores de edad que ingresaron en la Unidad de Hospitalización Breve (UHB) de Psiquiatría, en Cáceres, e identificar posibles grupos de riesgo en esta población.
Sujetos y métodoSe realizó un estudio observacional, descriptivo y con carácter retrospectivo en la UHB de Psiquiatría del Complejo Hospitalario Universitario de Cáceres. Este centro atiende a una población de 193.971 habitantes, de los cuales 33.946 son menores de 20 años18. La UHB es un dispositivo destinado al ingreso, tratamiento y cuidado temporal de pacientes, generalmente adultos, con psicopatología aguda con el objeto de conseguir una reducción de la sintomatología; forma parte de la red de recursos asistenciales de atención a la salud mental en Extremadura7. Al no existir un recurso específico para el ingreso de menores con patologías mentales estos ingresan en la UHB8.
La muestra estuvo definida por pacientes de edades comprendidas entre los 12 y 18 años, hospitalizados en la UHB. El periodo de evaluación fue de 5 años, entre el 1 de enero del 2014 y el 31 de diciembre del 2018.
Los datos fueron obtenidos a partir de los informes de alta proporcionados por el sistema informático oficial (JARA®) para la elaboración de informes clínicos del Servicio Extremeño de Salud. Se recogieron las variables sociodemográficas (edad, sexo, lugar de residencia, composición de la familia de origen, presencia de hermanos y lugar que ocupa en la fratría, adopción, nivel académico, rendimiento escolar, asistencia a centro escolar, antecedentes de: enfermedad médica, consumo de sustancias, psiquiátricos personales, ingresos psiquiátricos o de tratamiento farmacológico/psicológico), clínicas (día, mes y año del ingreso, duración del ingreso, motivo de ingreso, características judiciales del ingreso) y terapéuticas (tratamientos farmacológicos, aplicación de contención mecánica, lugar de derivación al alta). El diagnóstico psiquiátrico principal al alta fue establecido según criterios clínicos del DSM-519.
El estudio se ha regido conforme a las normas oficiales vigentes y de acuerdo con la Declaración de Helsinki, respetándose en todo momento la Ley Orgánica 3/2018, del 5 de diciembre, de protección de datos personales y garantía de los derechos digitales, asegurando el anonimato de los participantes mediante la codificación de sus nombres, impidiendo así su identificación y manteniendo la confidencialidad de estos. Además, fue aprobado por el Comité Ético de Investigación de Cáceres.
Análisis estadísticoSe realizó un análisis descriptivo de todas las variables recogidas. Las variables categóricas fueron descritas mediante porcentajes y las variables cuantitativas mediante media y desviación estándar (DE).
Para establecer las relaciones entre variables se empleó la prueba de χ2 o de Fisher para las variables cualitativas. Para comparar las variables cuantitativas se realizaron test de normalidad (Kolmogorov-Smirnov) y se emplearon según siguieran normalidad o no, test parámetricos (t de Student y ANOVA). También se utilizaron las pruebas de Mann-Whitney y de Kruskal-Wallis como pruebas no paramétricas, así como la correlación de Spearman.
Los datos se analizaron con el programa estadístico SPSS versión 1820. Para todas las pruebas estadísticas el umbral de significación fue de p < 0,05 con dos colas.
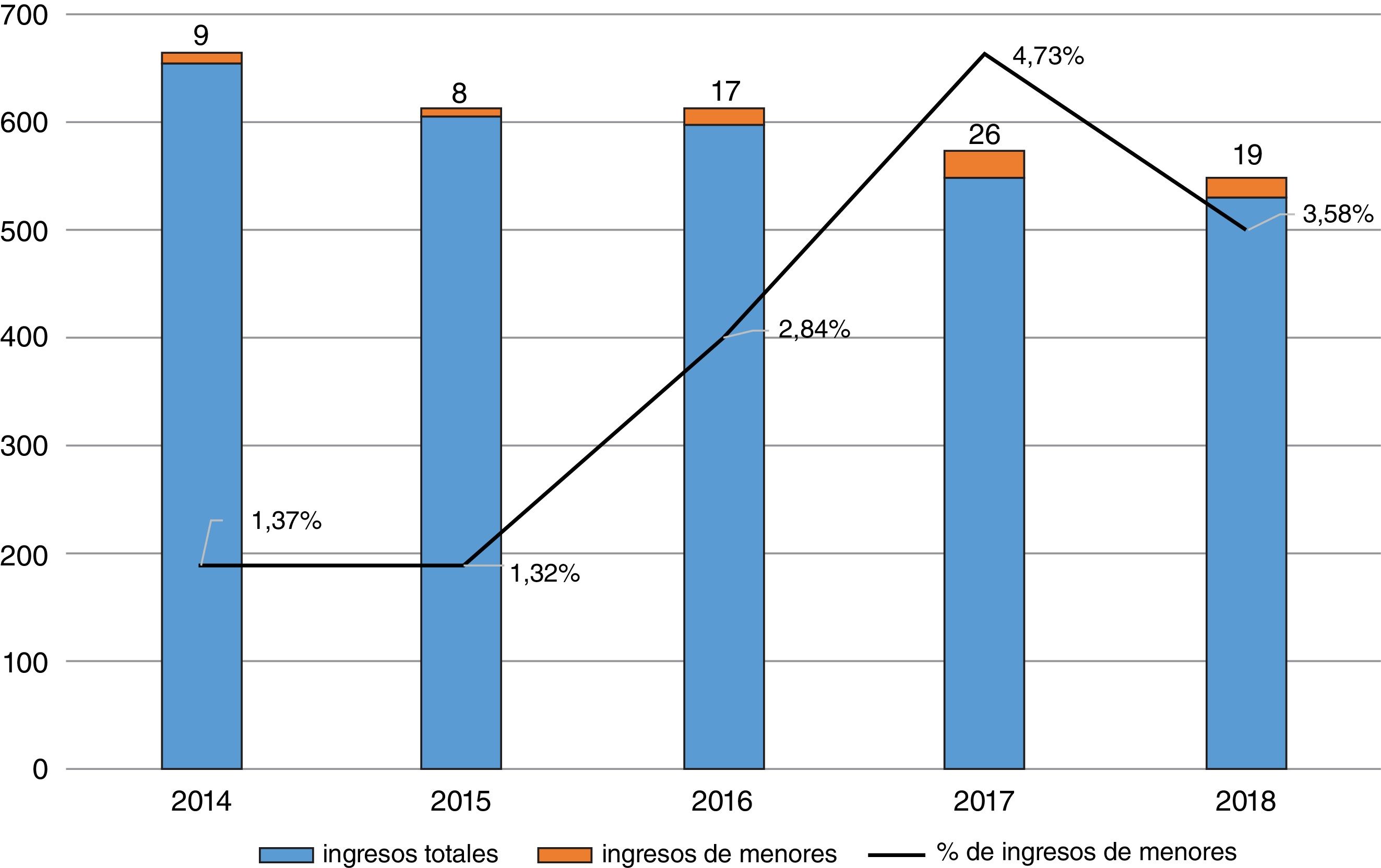
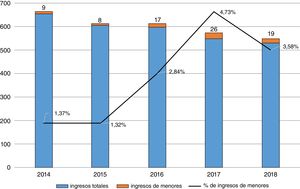
ResultadosLa muestra estuvo compuesta por 79 pacientes que ingresaron en la UHB. En la figura 1 se presenta la distribución del número de ingresos por año. En general, los ingresos de menores suponen un 2,77% de los ingresos totales en la unidad.
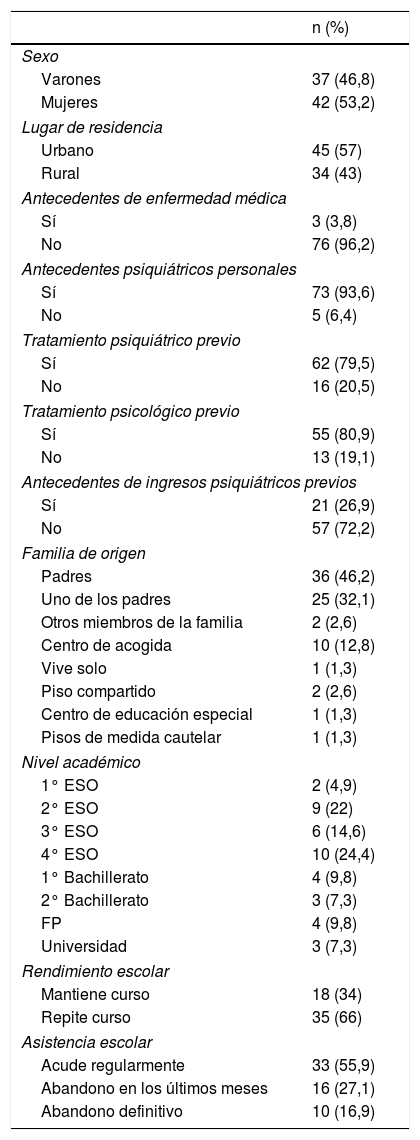
La edad media de los pacientes fue de 15,72 (± 1,65) y el paciente de menor edad tuvo 12 años. Las características sociodemográficas se muestran en la tabla 1. De los 79 menores 17,4% (n = 12) eran hijos únicos. Solamente el 3,8% (n = 3) de los menores tenía procedencia adoptiva. El motivo de ingreso más frecuente fue la alteración de conducta, en un 51,9% (n = 41) de los casos, y los trastornos destructivos del control de impulsos el diagnóstico más frecuente al alta. De todos los ingresos, el 62% (n = 49) presentó un único diagnóstico al alta, mientras que el resto recibieron dos o más diagnósticos. La tabla 2 presenta las características clínicas y terapéuticas de los ingresos.
Características sociodemográficas de los ingresos de menores en la UHB de Psiquiatría de Cáceres (2014-2018)
| n (%) | |
|---|---|
| Sexo | |
| Varones | 37 (46,8) |
| Mujeres | 42 (53,2) |
| Lugar de residencia | |
| Urbano | 45 (57) |
| Rural | 34 (43) |
| Antecedentes de enfermedad médica | |
| Sí | 3 (3,8) |
| No | 76 (96,2) |
| Antecedentes psiquiátricos personales | |
| Sí | 73 (93,6) |
| No | 5 (6,4) |
| Tratamiento psiquiátrico previo | |
| Sí | 62 (79,5) |
| No | 16 (20,5) |
| Tratamiento psicológico previo | |
| Sí | 55 (80,9) |
| No | 13 (19,1) |
| Antecedentes de ingresos psiquiátricos previos | |
| Sí | 21 (26,9) |
| No | 57 (72,2) |
| Familia de origen | |
| Padres | 36 (46,2) |
| Uno de los padres | 25 (32,1) |
| Otros miembros de la familia | 2 (2,6) |
| Centro de acogida | 10 (12,8) |
| Vive solo | 1 (1,3) |
| Piso compartido | 2 (2,6) |
| Centro de educación especial | 1 (1,3) |
| Pisos de medida cautelar | 1 (1,3) |
| Nivel académico | |
| 1° ESO | 2 (4,9) |
| 2° ESO | 9 (22) |
| 3° ESO | 6 (14,6) |
| 4° ESO | 10 (24,4) |
| 1° Bachillerato | 4 (9,8) |
| 2° Bachillerato | 3 (7,3) |
| FP | 4 (9,8) |
| Universidad | 3 (7,3) |
| Rendimiento escolar | |
| Mantiene curso | 18 (34) |
| Repite curso | 35 (66) |
| Asistencia escolar | |
| Acude regularmente | 33 (55,9) |
| Abandono en los últimos meses | 16 (27,1) |
| Abandono definitivo | 10 (16,9) |
ESO: Educación secundaria obligatoria.
Características clínicas y terapéuticas de los ingresos de menores en la UHB de Psiquiatría de Cáceres (2014-2018)
| n (%) | |
|---|---|
| Motivo de ingreso | |
| Alteraciones de conducta | 41 (51,9) |
| Ideación autolítica | 26 (32,9) |
| TCA | 6 (7,6) |
| Síntomas psicóticos | 3 (3,8) |
| Síntomas ansiosodepresivos | 2 (2,5) |
| En estudio | 1 (1,3) |
| Diagnóstico psiquiátrico principal al alta | |
| Tr. destructivo del control de impulsos | 24 (30,4) |
| Trastorno afectivo | 15 (19) |
| Trastorno de la personalidad | 11 (13,9) |
| Tr. relacionados con sustancias | 9 (11,4) |
| Tr. alimentario y de la ingestión de alimentos | 7 (8,9) |
| Tr. del desarrollo neurológico | 6 (7,6) |
| Aplazado | 6 (7,6) |
| Esquizofrenia y otros tr. psicóticos | 1 (1,3) |
| Grupos de fármacos | |
| Sin tto. farmacológico | 3 (3,8) |
| Antidepresivos | 2 (2,5) |
| Ansiolíticos | 3 (3,8) |
| Antipsicóticos | 18 (22,8) |
| ATD + ANS | 19 (24,1) |
| APS + ANS | 6 (7,6) |
| APS + ATC | 7 (8,9) |
| APS + ATD | 6 (7,6) |
| APS + ATD + ANS | 2 (2,5) |
| ATD + ATC + ANS | 6 (7,6) |
| APS + anfetamínicos | 1 (1,3) |
| APS + AC | 1 (1,3) |
| APS + ATD + ATC | 1 (1,3) |
| APS + ATD + ATC + ANS | 1 (1,3) |
| APS + ATD + ATC + AC | 1 (1,3) |
| APS + ATC + ANS | 2 (2,5) |
| Número de fármacos | |
| Ningún fármaco | 3 (3,8) |
| 1 fármaco | 22 (27,8) |
| 2 fármacos | 36 (45,6) |
| 3 fármacos | 15 (19) |
| 4 fármacos | 3 (3,8) |
AC: anticolinérgicos; APS: antipsicóticos; ATD: antidepresivos; ANS: ansiolíticos; ATC: anticonvulsionantes; TCA: trastorno del comportamiento alimentario; Tr: trastorno; tto: tratamiento.
Existieron diferencias estadísticamente significativas al analizar las características clínicas entre varones y mujeres. Según el motivo de ingreso, en los varones fue más frecuente la alteración de conducta (31,6%; n = 25), mientras que en las mujeres fue la ideación autolítica (21,5%; n = 17) (test de Fisher, p = 0,046). En relación con el diagnóstico psiquiátrico al alta, en los varones fue más frecuente encontrar los trastornos destructivos del control de impulsos (17,7%; n = 14), los trastornos relacionados con el consumo de sustancias (11,4%; n = 9) y los trastornos del desarrollo neurológico (7,6%; n = 6). En las mujeres fueron los trastornos afectivos (13,9%; n = 11), los trastornos de la personalidad (10,1%; n = 8) y los trastornos alimentarios (8,9%; n = 7) (χ2 = 29,19; p < 0,001). En el 7,6% (n = 6) el diagnóstico fue aplazado.
En cuanto al tratamiento farmacológico, los principios activos más frecuentemente utilizados en cada grupo terapéutico fueron risperidona (n = 26), fluoxetina (n = 18) y lorazepam (n = 20). En el 7,6% (n = 6) de los menores, todos ellos varones, se utilizó un antipsicótico inyectable de liberación prolongada (ILP). El 21,8% (n = 17) de los casos precisó la contención mecánica para el control de las conductas. Al alta, el 79,8% (n = 63) de los menores regresaron al domicilio familiar y el resto fueron derivados a centros educativos o de cumplimiento de medidas judiciales de los cuales procedían previamente.
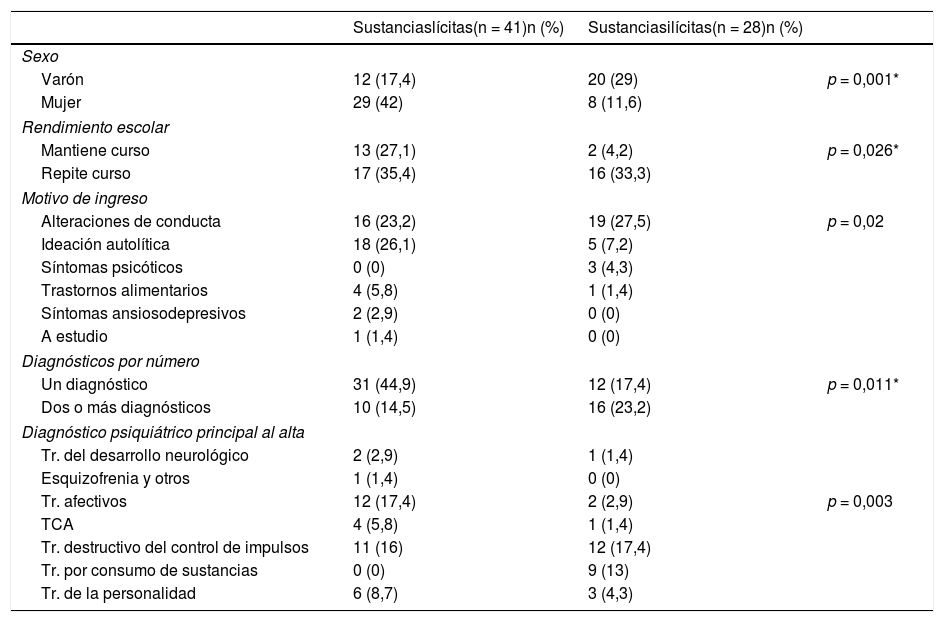
Las sustancias más consumidas fueron la combinación de alcohol, tabaco y cánnabis en un mismo menor (18,8%), seguidas de tabaco y cánnabis (8,7%), tabaco (7,2%) y alcohol (7,2%). En la tabla 3 se reflejan las diferencias entre grupos de no consumo o consumo de sustancias lícitas (donde se incluyen el tabaco y alcohol) y el consumo de sustancias ilícitas. En el 12,7% (n = 10) de los pacientes no fue posible establecer el consumo o no de sustancias. El consumo de sustancias ilícitas estuvo presente en el 40,6% (n = 28) de los sujetos y fue más frecuente en los varones que en las mujeres (p = 0,001). Un peor rendimiento escolar fue más frecuente en el grupo de consumo (p = 0,026), al igual que el abandono definitivo del centro escolar (28,6 vs. 12,9%), aunque no alcanzó significación estadística. En relación con el motivo de ingreso, aquellos que consumían sustancias ilícitas presentaban, en su mayoría, alteraciones de conductas. El diagnóstico principal al alta en los consumidores fueron los trastornos destructivos del control de impulsos. Por otro lado, fue más frecuente encontrar dos o más diagnósticos al alta en el grupo de consumidores de sustancias ilícitas.
Comparación de los menores consumidores de sustancias lícitas frente a los consumidores de sustancias ilícitas ingresados en la UHB de Psiquiatría de Cáceres (2014-2018)
| Sustanciaslícitas(n = 41)n (%) | Sustanciasilícitas(n = 28)n (%) | ||
|---|---|---|---|
| Sexo | |||
| Varón | 12 (17,4) | 20 (29) | p = 0,001* |
| Mujer | 29 (42) | 8 (11,6) | |
| Rendimiento escolar | |||
| Mantiene curso | 13 (27,1) | 2 (4,2) | p = 0,026* |
| Repite curso | 17 (35,4) | 16 (33,3) | |
| Motivo de ingreso | |||
| Alteraciones de conducta | 16 (23,2) | 19 (27,5) | p = 0,02 |
| Ideación autolítica | 18 (26,1) | 5 (7,2) | |
| Síntomas psicóticos | 0 (0) | 3 (4,3) | |
| Trastornos alimentarios | 4 (5,8) | 1 (1,4) | |
| Síntomas ansiosodepresivos | 2 (2,9) | 0 (0) | |
| A estudio | 1 (1,4) | 0 (0) | |
| Diagnósticos por número | |||
| Un diagnóstico | 31 (44,9) | 12 (17,4) | p = 0,011* |
| Dos o más diagnósticos | 10 (14,5) | 16 (23,2) | |
| Diagnóstico psiquiátrico principal al alta | |||
| Tr. del desarrollo neurológico | 2 (2,9) | 1 (1,4) | |
| Esquizofrenia y otros | 1 (1,4) | 0 (0) | |
| Tr. afectivos | 12 (17,4) | 2 (2,9) | p = 0,003 |
| TCA | 4 (5,8) | 1 (1,4) | |
| Tr. destructivo del control de impulsos | 11 (16) | 12 (17,4) | |
| Tr. por consumo de sustancias | 0 (0) | 9 (13) | |
| Tr. de la personalidad | 6 (8,7) | 3 (4,3) | |
La estancia media fue de 5,42 (± 4,8) días, con un rango de 1-28 días. La estancia fue diferente en determinados subgrupos de la muestra, como se puede observar en la tabla 4. Los pacientes que presentaron una estancia media más elevada fueron aquellos que tenían antecedentes de ingresos psiquiátricos y aquellos que recibieron, al alta, dos o más diagnósticos psiquiátricos. En cuanto al número de fármacos que recibieron al alta, los menores que fueron tratados con antipsicóticos ILP presentaron una mayor duración del ingreso, siendo esta diferencia estadísticamente significativa frente a aquellos que no recibieron tratamiento farmacológico alguno. Por otro lado, se observó que los días de estancia aumentaban proporcionalmente en aquellos menores que precisaron al alta un mayor número de fármacos (r = 0,468, p < 0,01).
Comparación de la duración del ingreso (en días) entre diferentes grupos de menores ingresados en la UHB de Psiquiatría de Cáceres (2014-2018)
| Antecedentes de ingresos psiquiátricos | ||
| Sí | 7,62 ± 7 | U = 407; p = 0,03 |
| No | 4,68 ± 3 | |
| Número de diagnósticos al alta | ||
| Un diagnóstico | 4,51 ± 4 | U = 512,5; p = 0,024 |
| Dos o más diagnósticos | 6,9 ± 6 | |
| Vía de administración de los fármacos | ||
| Sin fármacos al alta | 1,33 ± 0,6* | |
| Vía oral | 5,23 ± 4,1 | K = 7,214; p = 0,027 |
| ILP | 9,67 ± 9,3* | |
Finalmente, encontramos diferencias significativas al comparar los menores con antecedentes de ingresos psiquiátricos previos y el número de fármacos que recibieron al alta. Así, mientras que los pacientes sin antecedentes de ingresos psiquiátricos (73,1%; n = 57) fueron tratados con una media de 1,75 ± 0,8 fármacos, los menores con antecedentes de ingresos psiquiátricos (26,9%; n = 21) recibieron una media de 2,43 ± 0,8 fármacos al alta (U = 346; p = 0,002).
DiscusiónEn la actualidad no disponemos de datos epidemiológicos suficientes sobre el número de menores de edad que requieren hospitalización psiquiátrica. Como hemos observado en la unidad de Cáceres, aunque los ingresos totales disminuyen, los de menores aumentan ligeramente. Esta tendencia al alza en los ingresos de menores también se ha reflejado al analizar el Conjunto Mínimo Básico de Datos de las Altas Hospitalarias (CMBD)21 en España, del 2004 al 2013, donde existe un aumento de hospitalizaciones por las perturbaciones de las emociones específicas de la infancia y adolescencia de 4,17 veces, llegando a estabilizarse en los últimos años. Esta tendencia debería ser comprobada ampliando el estudio a otras unidades de hospitalización, tanto a escala regional como nacional.
Las características sociodemográficas del menor hospitalizado en la UHB de Cáceres corresponden a una mujer, de 15,72 años de edad, con residencia en zona urbana y que se encontraba en tratamiento ambulatorio. Estos hallazgos coinciden con los encontrados en diferentes estudios9,12,13,17,22,23. Además, destaca el elevado número de sujetos con rendimiento escolar bajo, también recogido por Cabrejos et al.24, lo que indica que las intervenciones terapéuticas desarrolladas en menores deben ser integrales, incluyendo el ámbito educativo.
Sin embargo, al analizar los núcleos de convivencia de los menores se han hallado resultados distintos. Mientras que en Cáceres, y en otras investigaciones13,25,26, la mayoría convivían en el núcleo familiar (con los padres o con uno de los padres), en una publicación reciente, la mayor parte de los sujetos ingresados en unidades de hospitalización psiquiátrica procedían de hogares de acogida, lo cual podría considerarse como un posible factor de riesgo para la hospitalización27. Estos hallazgos pueden estar justificados por diferencias en la obtención de las muestras analizadas.
El principal motivo de ingreso fue la alteración de conducta en varones, y la ideación autolítica en mujeres. En general23,28, los trastornos afectivos se presentan de forma más frecuente en la población femenina, mientras que los trastornos de conducta se relacionan en mayor medida con los varones. Esta disparidad de género ha sido referida recientemente por Marchant et al.29, al señalar que los ingresos hospitalarios tras una conducta autolesiva eran más frecuentes en niñas y mujeres jóvenes, sobre todo entre los 10 y 15 años de edad.
Dentro de los diagnósticos, destacamos el porcentaje de menores con trastornos de la personalidad, también reflejado en otras investigaciones13,14,30. Este aspecto es aún controvertido puesto que las clasificaciones diagnósticas internacionales sugieren restringir este diagnóstico en estas etapas. Así, el DSM-5 señala que se pueden aplicar a niños o adolescentes en casos excepcionales, cuando sean dominantes, persistentes y que no se limiten a un momento particular del desarrollo o a la presencia de otro trastorno mental19. Sería necesario revisar este aspecto con el objetivo de establecer un adecuado diagnóstico en estas etapas, lo cual permitiría una mejor aproximación terapéutica.
En cuanto a las medidas restrictivas aplicadas durante el ingreso, el 21.8% de los menores precisó contención mecánica, siendo el principal motivo de la misma la agitación psicomotriz. Este dato es algo elevado si lo comparamos con un estudio, realizado en Finlandia, donde se observó que las restricciones mecánicas se utilizaron solo en el 4% de los pacientes hospitalizados, siendo los actos agresivos la conducta más fuertemente asociada con este tipo de prácticas31. Por tanto, sería conveniente revisar los protocolos existentes en la UHB de Cáceres, con el objetivo de buscar alternativas que permitan una reducción en el uso de medidas restrictivas32.
El consumo de sustancias ilícitas predominó en los varones, siendo la principal sustancia el cánnabis, al igual que se señala en otros estudios33,34. Es conocida la asociación entre el consumo de sustancias y los trastornos mentales graves, con un peor ajuste psicosocial y respuesta al tratamiento ocasionando, en definitiva, una peor evolución y recuperación de la enfermedad35. En esta línea, el grupo de menores consumidores en la UHB presentaron peor rendimiento académico, con porcentajes más elevados de repetidores y de abandono escolar. Al alta, el consumo cobró relevancia a la hora del número de diagnósticos, siendo más frecuente encontrar dos o más diagnósticos entre los consumidores. En definitiva, el consumo de sustancias ilícitas constituyó un factor de peor pronóstico en los menores que ingresaron en la UHB de Cáceres, lo que hace necesario establecer estrategias de prevención específicas en este aspecto36.
Por último, la estancia media de hospitalización fue baja, lo que coincide con el objetivo de controlar las descompensaciones psicopatológicas agudas y disminuir el impacto de la hospitalización en el menor y su entorno26,27. La duración del ingreso varía en función del tipo de estudio, el perfil de paciente que se incluye en la muestra y el tipo de unidad donde se realiza el ingreso. Así, en las unidades específicas de hospitalización infantil la estancia media es mayor, puesto que el entorno de atención es diferente y las intervenciones no sólo se reducen a contener la crisis sino a establecer intervenciones terapéuticas a largo plazo10.
En la muestra, la estancia media más elevada se mostró en pacientes con antecedentes de ingresos psiquiátricos previos, los que recibieron al alta dos o más diagnósticos psiquiátricos y los tratados con antipsicóticos ILP. Existió también una correlación moderada entre la duración del ingreso y el número de fármacos pautados. De todos ellos, los antecedentes de ingresos psiquiátricos previos fue el factor más importante13, ya que además precisan de un número de fármacos mayor al alta. En esta misma línea, Palma et al.37 encontraron niveles de ansiedad más elevados en pacientes que tenían experiencias previas de hospitalización en unidades de psiquiatría, frente a aquellos que experimentaban su primer ingreso. Así pues, es recomendable realizar un seguimiento estrecho de los menores tras la hospitalización, con intervenciones específicas que tengan como objetivo su recuperación e impedir nuevos ingresos que empeoren el pronóstico.
La principal limitación del estudio es el número reducido de pacientes estudiados. A pesar de ello, los resultados hallados reflejan las características y realidad clínica de nuestro medio, e incluye pacientes reales de grupos heterogéneos. Por otro lado, al ser un estudio retrospectivo, no fue posible obtener otras variables clínicas ni el empleo de métodos de evaluación estandarizados con el objetivo de completar la valoración de las manifestaciones clínicas de los pacientes que fueron atendidos. Aún así, es posible obtener unas primeras hipótesis que deberán corroborarse en estudios posteriores.
En conclusión, el perfil del menor hospitalizado en la UHB de Cáceres corresponde a una menor, de 15 años, con trastorno afectivo, antecedentes personales psiquiátricos, en tratamiento a nivel ambulatorio y con rendimiento escolar bajo. El diagnóstico más frecuente en varones es el trastorno de control de los impulsos. Es necesario reducir las medidas restrictivas. El consumo de sustancias empeora el pronóstico. Ingresos psiquiátricos previos y la complejidad clínica parecen aumentar los días de ingreso.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.