Sr. Editor:
La adenomatosis hepática (AH) es una rara enfermedad de patogenia incierta descrita en 1985, caracterizada por la presencia de más de 10 adenomas en el seno de un parénquima hepático sano y en ausencia de glucogenosis o terapia esteroidea previa1. Desde entonces es considerada una entidad diferenciada de los adenomas hepatocelulares, aunque ambas posean las mismas características histológicas2.
Desde su descubrimiento y hasta finales del año 2006 han sido publicados 70 casos3, correspondiendo sólo ocho a adolescentes y niños4.
Presentamos a una mujer de 12 años de edad, sin antecedentes de enfermedad ni ingesta de fármacos. Refiere cuadro de 2 años de evolución de dolor abdominal periumbilical tipo cólico, sin alteraciones en el hábito intestinal ni sintomatología general.
La exploración física era negativa. El estudio analítico realizado, incluyendo hematimetría, función hepática y renal completa, fue normal, así como la alfafetoproteína y el antígeno carcinoembrionario (CEA). Las serologías de virus B, C y VIH fueron negativas.
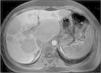
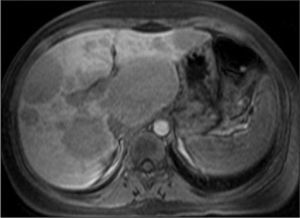
En la ecografía y en la resonancia magnética (RM) abdominal practicadas, se apreció una hepatomegalia con múltiples lesiones sólidas (20–30) que afectaban de forma difusa a ambos lóbulos hepáticos, sin que el parénquima preservado presentara signos de patología (fig. 1).
La paciente fue sometida a una punción biopsia hepática percutánea. La anatomía patológica fue compatible con adenoma hepático. Las células tumorales presentaron ausencia de inmunomarcaje anormal con los anticuerpos antibetacatenina, y ausencia de expresión de la proteína transportadora de ácidos grasos. Esto último indica la mutación de gen factor nuclear hepatocitario 1-alfa (HNF 1-alfa).
La AH requiere para su diagnóstico la presencia de más de 10 adenomas en un parénquima hepático sano, en ausencia de enfermedades de depósito hepático y terapias esteroideas previas1, lo cual facilita su diferenciación de los adenomas hepáticos como entidad aislada. Su etiología es desconocida, aunque se ha descubierto que en el 50 % de sus adenomas está presente una inactivación bialélica del gen HNF 1-alfa5, bien debida a dos mutaciones somáticas (85 % de casos), o bien a la asociación de una mutación somática con otra germinal heterocigota5. En menos del 10 % de los adenomas se ha identificado la mutación del gen de la betacatenina5.
Por otra parte, las mutaciones germinales del gen HNF 1-alfa se asocian al desarrollo de diabetes del adulto de comienzo en la adolescencia (MODY) tipo 32, por lo que, si un paciente con AH presenta una mutación germinal de este gen, deberían llevarse a cabo controles periódicos exhaustivos para detectar el inicio de una diabetes6. Sus familiares deberían realizarse cribado genético y descartarse en ellos la presencia de ambas enfermedades2.
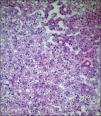
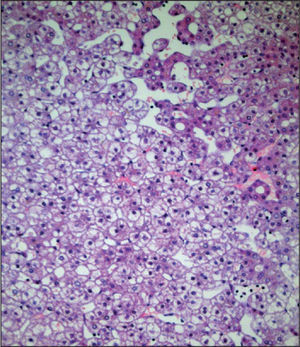
Histológicamente, los adenomas son lesiones bien delimitadas, formadas por hepatocitos típicos (se diferencian del hepatocarcinoma), que forman trabéculas anárquicas con doble fila hepatocitaria y dilataciones sinusoidales. Por otro lado, los espacios portales, los conductos biliares y la fibrosis están ausentes (diferenciándose así de la hiperplasia nodular focal y las zonas de regeneración hepática)7 (fig. 2).
La AH suele diagnosticarse de manera incidental, aunque puede presentarse como dolor abdominal crónico de características inespecíficas. Mucho más infrecuente es que empiece como una complicación hemorrágica grave por rotura de alguno de los adenomas8.
Las pruebas analíticas hepáticas suelen ser normales8,9. Las técnicas de imagen con mejor rendimiento para su diagnóstico son la tomografía computarizada (TC) helicoidal y la resonancia magnética (RM)10. La confirmación diagnóstica debe ser siempre histológica8, para lo que podremos valernos de técnicas de punción biopsia percutáneas o de biopsias escisionales abiertas.
Se debe realizar diagnóstico diferencial con el resto de causas que pueden causar lesiones ocupantes de espacio en el hígado, y la AH por su excepcionalidad debería ser siempre un diagnóstico de exclusión al hallar múltiples masas hepáticas.
La complicación más frecuente es la hemorragia intraperitoneal o intratumoral8, y es más habitual en pacientes con lesiones subcapsulares mayores de 4 o 5cm2 y durante el embarazo4. Otra complicación, extremadamente infrecuente, es la degeneración maligna por transformación en hepatocarcinoma. Este riesgo parece muy bajo en los adenomas negativos para la betacatenina5.
La actitud terapéutica se debe establecer según el tamaño, los síntomas y el riesgo de complicaciones. Todos los pacientes deberían someterse a un seguimiento clínico regular con control ecográfico y con monitorización de las concentraciones de alfafetoproteína y CEA2. Se debe informar de los riesgos de un posible embarazo. La resección hepática de los adenomas de mayor tamaño (> 4–5cm)2,8, debido al potencial riesgo de rotura y hemorragia, es la opción de elección en todos los pacientes. El trasplante hepático ortotópico debe reservarse como última opción en caso de malignidad, síntomas incontrolables y afectación tan extensa que imposibilite la exéresis quirúrgica8.