Barcelona, 21-23 abril 2005
COMUNICACIONES ORALES
01. Utilidad de la cistografía miccional en el protocolo de estudio por imagen del primer episodio de infección urinaria en el lactante
B. Valenciano, A. Rodríguez, A. Cuéllar, N. Montesdeoca y R. Rial
Hospital Universitario Materno-Infantil. Las Palmas de Gran Canaria. España.
Objetivo: Valorar la utilidad diagnóstica de la realización de CUMS de forma habitual en la primera IU del lactante sano y con ECO normal.
Material y métodos: Analizamos retrospectivamente 66 niños (35 mujeres/31 varones), edad media: 4,2 meses, con la primera IU con criterios de PNA, ECO normal y sin antecedentes de patología nefrourológica que realizaron DMSA (3-30 d) y CUMS (4-6 s). Cuando se detectó DMSA patológico y/o RVU, se realizó nuevo DMSA a partir del 6.º mes y/o CUMS al año. Se valoraron y compararon los resultados diagnósticos al inicio y al año de evolución con los que hubiéramos obtenido al realizar CUMS solamente ante un DMSA patológico.
Resultados: El DMSA fue patológico en 24 (36,4 %): 18 de los 51 niños con CUM normal (35,3 %) y en 6 de los 15 niños (40 %) con RVU; la CUM mostró RVU en 15 (22,7 %). Al año tuvieron recidiva de IU 6 (9 %); el RVU se resolvió en 7 (46,6 %) y el DMSA se normalizó en 17 (70,8 %); quedaron 7 niños con DMSA patológico (3 con RVU desde el inicio) y 5 con RVU grado I-II (4 con DMSA inicial normal). De haber realizado CUMS sólo en los niños con DMSA patológico no se habrían diagnosticado al inicio 9 niños con RVU, de los que al año sólo permanecerían 4 con bajo grado.
Conclusiones: El estudio cuestiona la realización de CUMS de forma sistemática en este grupo de niños, ya que solo mostró ser útil para el diagnóstico de RVU de bajo grado y de buena evolución.
02. Reflujo vesicoureteral: ecosonografía frente a cistografía convencional
A. Vázquez, R. Jordán, A. Madrid, R. Vilalta, L.E. Lara Moctezuma, J.L. Nieto, C. Aso y G. Enríquez
Hospital Universitario Vall d'Hebron. Barcelona. España.
Introducción: La cistografía con contraste ecográfico es una técnica recomendable para el diagnóstico y seguimiento del reflujo vesicoureteral en pacientes pediátricos dada la ausencia de radiaciones ionizantes.
Objetivos: Los objetivos de nuestro trabajo son describir la técnica ecográfica, ilustrar las imágenes ecográficas de reflujo vesicoureteral y comparar los resultados de la ecosonografía con la cistografía convencional en un grupo de 86 pacientes pediátricos.
Material y métodos: Se realizó una revisión retrospectiva entre enero de 1998 y abril de 2006 de las historias de los pacientes a los que se había practicado ecocistografía. Se seleccionaron aquéllos en los que se realizó cistografía convencional utilizando el mismo sondaje. Para la realización de la ecocistografía se instiló contraste ecográfico tipo Levovist® intravesicalmente junto con suero salino previo sondaje. Se analizó el motivo de la exploración y sus resultados, comparándose la concordancia en el diagnóstico entre ambas técnicas.
Resultados: Se revisaron las historias de 86 pacientes con una edad media de 12,83 meses (0-18 años). Los motivos para la realización de la exploración fueron en el 30,23 % la sospecha clínica de infección del tracto urinario, en el 39,53 % de los casos como parte del seguimiento a pacientes diagnosticados previamente de reflujo, el 18,6 % habían sido diagnosticados prenatalmente de hidronefrosis y el 11,63 % restante correspondían a causas varias. El porcentaje de pacientes diagnosticados de reflujo por ecocistografía fue del 59,3 % de los explorados. Se seleccionaron 66 pacientes a los que se había realizado cistografía convencional y se compararon los resultados de ambas exploraciones, con una concordancia de diagnóstico del 83 %.
Conclusiones: La ecocistografía es una exploración de gran sensibilidad para el diagnóstico del reflujo vesicoureteral cuya principal ventaja sobre la cistografía convencional radica en la ausencia de radiaciones ionizantes. Este hecho es de gran importancia en el paciente pediátrico, con mayor sensibilidad al efecto de las radiaciones ionizantes respecto al adulto, especialmente en aquellos pacientes con reflujo vesicoureteral que deben ser sometidos a revisiones periódicas.
03. Infección del tracto urinario en el recién nacido: estudio epidemiológico del Grupo de Hospitales Castrillo
A. Ibáñez, J.B. López Sastre, A. Ramos Aparicio, G.D. Coto Cotallo y B. Fernández Colomer
Hospital Universitario Central de Asturias. Oviedo. España.
En 28 servicios de neonatología del Grupo de Hospitales Castrillo se estudiaron 301 casos de infección del tracto urinario (ITU) en el período neonatal. Para el diagnóstico se siguieron criterios muy rigurosos de forma que la infección sólo era considerada como ITU si la muestra de orina era recogida por punción suprapúbica y había un crecimiento de cualquier número de unidades formadoras de colonias por mililitro (UFC/ml) de un solo germen, o si la muestra era recogida por catéter vesical y se objetivaba crecimiento de ≥ 10.000 ufc/ml de un solo germen. Las ITU fueron consideradas comunitarias (250 casos), cuando la infección se iniciaba en el domicilio y la causa de ingreso fue precisamente la infección. Las ITU fueron consideradas como nosocomiales (51 casos), cuando la infección aparecía en niños que llevaban más de 7 días ingresados y que en el momento del ingreso no tenían ITU. La clínica fue inespecífica y similar a la observada en la sepsis neonatal, y en las ITU comunitarias destaca que todos los recién nacidos fueron a término, el predominio del sexo masculino (7 a 1), la presencia de ictericia hipertermia y rechazo de tomas. En las ITU nosocomiales la edad de gestación y el peso al nacimiento fue inferior, había predominio del sexo masculino, pero menos que en las ITU comunitarias (p < 0,01), y la ictericia fue objetivada con mayor frecuencia (p < 0,05). De los datos analíticos destaca que en el 79 % de las ITU comunitarias y en el 68,2 % de las nosocomiales la proteína C reactiva (PCR) en plasma era superior a 10 mg/l. También es importante señalar que la leucocituria (> 10 leucocitos ml) fue negativa en el 7 % y en el 35,5 % de las ITU comunitarias y nosocomiales y los nitritos fueron negativos en el 42 y 51,1 % respectivamente, lo que evidencia la poca sensibilidad de estos datos para el diagnóstico de ITU. En cuanto a etiología, el germen predominante fue el E. coli, sobre todo en las ITU comunitarias (p < 0,0001). Otros gérmenes (K. neumoniae, pseudomonas y Candida sp) se objetivaron con más frecuencia en las ITU nosocomiales. El aislamiento del mismo germen en sangre y orina fue más frecuente en las ITU nosocomiales (el 24,24 % frente al 10,84 %; p < 0,05).
De los estudios de imagen realizados es de desatacar: 1. En 52 casos de las ITU comunitarias y en 4 de las nosocomiales la ecografía renal (ER) fetal era normal y posteriormente la ER pos-ITU era patológica (grados I y II de dilatación de las vías renales), lo que podía indicar relación entre ITU y dilatación de vías renales. 2. La ER pos-ITU debe realizarse en todos los casos pues, con frecuencia, se objetiva dilatación de las vías urinarias (34 %) en las ITU comunitarias y también en las nosocomiales (54,5 %). 3. La cistografía miccional (CUM), debe realizarse siempre que la ER pos-ITU sea patológica, ya que se objetiva reflujo en un número importante de casos (en el 31 % en las ITU comunitarias y en el 52 % de las nosocomiales). 4. Aunque la ER pos-ITU sea normal, la CUM puede ser patológica (el 32 % de las ITU comunitarias y 3 casos de 3 en las nosocomiales), y por ello somos partidarios de recomendar las CUM en todos los casos. 5. El estudio con Tc99 dimercaptosuccinicoácido (DMSA), se debe realizar siempre que la CUM sea patológica, ya que se objetiva cicatrices renales con elevada frecuencia (62,5 % en las ITU comunitarias y 85,6 % en las nosocomiales). 6. Con ER pos-ITU patológica y CUM normal el estudio DMSA puede objetivar cicatrices renales (32 % en las ITU comunitarias y 3 casos sobre 3 en las nosocomiales). Por tanto, somos partidarios de recomendar siempre la realización de estudio con DMSA. 7. En las ITU nosocomiales se objetivan con más frecuencia dilataciones de las vías urinarias (p < 0,01), reflujo vesicoureteral (p < 0,01) y cicatrices renales (p < 0,01).
04. Resonancia magnética fetal en el diagnóstico de la patología del tracto urinario
A. Pérez, C. Martín, J. Rojo, C. Durán y F. Mellado
Hospital de Sabadell. UDIAT. Consorcio Sanitario Parc Taulí. Sabadell. Barcelona. España.
Introducción y objetivos: La resonancia magnética (RM) fetal se ha convertido en un valioso complemento de la ultrasonografía en el diagnóstico de la patología prenatal, sobre todo en casos de obesidad materna, oligoamnios y en determinadas posiciones fetales. Nuestro objetivo es revisar, según nuestra experiencia, el papel de la RM en el diagnóstico y posterior tratamiento de la patología del tracto urinario fetal.
Material y métodos: Desde el año 1997 se han realizado en nuestro centro 464 RM fetales. El motivo de estudio fue la sospecha ecográfica de anomalías o bien por mala visión del feto por ecografía. Las imágenes fueron analizadas por un radiólogo pediátrico experto, comparadas con las ecográficas y con los hallazgos clínicos posnatales y/o autopsia.
Resultados: Se detectaron anomalías del tracto urinario en 82 de los casos estudiados, que correspondían a 24 dilataciones del tracto urinario superior, 17 displasias renales unilaterales, 12 agenesias renales unilaterales, 8 duplicaciones de sistemas, 5 ectopias renales, 4 agenesias renales bilaterales, 4 enfermedades poliquísticas renales, 4 displasias renales bilaterales, 3 megavejigas y 1 quiste renal simple. En 5 casos con alteración del tracto urinario en la imagen ecográfica, la RM fue normal. Se detectaron anomalías asociadas de otros órganos en 19 casos. En 23 casos la RM aportó información útil adicional a la aportada por la ecografía y en 4 casos fue la única técnica que detectó las anomalías.
Conclusiones: La RM fetal debe ser considerada una técnica complementaria a la ecografía en la detección, evaluación y tratamiento del feto con patología del tracto urinario, sobre todo en aquellos casos en que el diagnóstico ecográfico no sea concluyente.
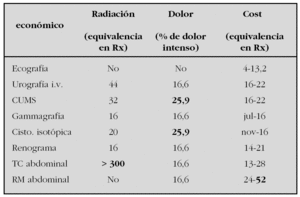
05. Estudios de imagen en nefrología pediátrica: ¿cuánto radian? ¿Cuánto duelen? ¿Cuánto cuestan?
M. Rosón, C. Iglesias, L.M. Rodríguez, L. Martínez, R. Álvarez e I. Ledesma
Hospital de León. León. España.
Introducción: La eficiencia de un método diagnóstico que relaciona los beneficios obtenidos con los costes que supone obtenerlos. Además de originar un gasto, los estudios de imagen suelen utilizar radiaciones ionizantes y, con frecuencia, causan dolor durante su realización. Con el presente trabajo, se intentan dar a conocer los costes (económicos y no económicos) que tiene la utilización de los distintos estudios de imagen habituales en nefrología pediátrica.
Material y métodos: Para cada uno de los estudios de imagen, se obtuvo información sobre:
Dosis de radiación utilizada: información obtenida de la literatura médica y expresada como equivalencia en Rx de tórax (Rx) (1 Rx = 0,007 mSv).
Dolor causado: medido mediante la escala de Bell y expresado como porcentaje de niños en los que la técnica causa dolor intenso.
Coste económico: información obtenida de las publicaciones oficiales sobre las condiciones económicas que aplican las distintas administraciones públicas para la asistencia concertada y expresado como equivalencia en Rx de tórax (1 Rx = 10 €).
Resultados. Se presentan la dosis de radiación, el dolor y el coste económico que se asocian a la realización de estudios de imagen habituales en nefrología pediátrica:
Comentarios: Algunos estudios de imagen utilizan gran cantidad de radiación (TC abdominal), causan dolor intenso en un porcentaje importante de los niños (cistografía) y/o tienen un elevado coste económico (RM abdominal). Este conjunto de datos debe ser conocido cuando se establece la indicación de un estudio de imagen porque influye en la eficiencia del proceso.
06. Manifestaciones clínicas y calidad de vida en el seguimiento del síndrome de Gitelman en niños españoles
J.D. Herrero Morín, F. Santos, J. Rodríguez, S. Málaga y Estudio Ibérico Colaborativo Multicéntrico sobre Síndrome de Gitelman en Niños
Hospital Universitario Central de Asturias. Oviedo. España.
Introducción: El síndrome de Gitelman es una tubulopatía caracterizada por alcalosis metabólica hipopotasémica, hipomagnesemia, hipocalciuria y fuga renal de magnesio y potasio. Este síndrome se ha considerado con frecuencia clínicamente poco expresivo e incluso silente.
Pacientes: 42 pacientes diagnosticados de síndrome de Gitelman procedentes de 16 unidades pediátricas españolas. Se comunican datos epidemiológicos, clínicos y de calidad de vida valorada mediante encuesta. Las variables cuantitativas se muestran como media y desviación estándar (media [DE]).
Resultados: Los 42 pacientes (57,1 % mujeres) presentaban una edad media a fecha del último control de 14,3 (5,9) años (rango 5,3-36,1). El 66,7 % de los pacientes eran de raza gitana. Un total de 28 pacientes (66,7 %) tuvieron algún ingreso hospitalario (6 pacientes tuvieron 33) relacionado con este síndrome. Recibían tratamiento actual con suplementos orales de magnesio el 76,2 % y de potasio el 78,6 %. Presentaban fatiga de alguna intensidad 21 de 42 pacientes, debilidad muscular 19 de 42 y calambres musculares 18 de 42. El 78,6 % consideraba que su salud, globalmente, era buena o excelente. El 50 % de los pacientes consideraban que tener síndrome de Gitelman no había supuesto ningún problema en su vida, el 28,6 % lo consideraban un pequeño problema, el 14,3 % un problema moderado y el 4,8 % un gran problema.
Conclusiones: Frente a lo habitualmente descrito y pese a que tres de cada cuatro pacientes recibían tratamiento, nuestra serie muestra una alta frecuencia de sintomatología y un detrimento variable de la calidad de vida.
07. Densidad mineral ósea y respuesta al estímulo con furosemida en niños diagnosticados de hipercalciuria idiopática
M.ªD. Rodrigo Jiménez, M. Monge Zamorano, M.ªJ. Hernández González, E. Rodríguez Carrasco, C. Villafruela Álvarez y V. García Nieto
Hospital Universitario Nuestra Señora de Candelaria. Tenerife. España.
La densidad mineral ósea (DMO) está reducida en aproximadamente el 40 % de los niños con hipercalciuria idiopática (HI). Los monocitos aislados de sangre de pacientes con HI producen un exceso de citocinas que pueden incrementar la actividad osteoclástica con la consiguiente reducción en la DMO. Además, un defecto en la capacidad de acidificación tubular renal podría contribuir a la reducción de la DMO.
Pacientes y métodos: Hemos estudiado a 60 niños (25 varones y 35 mujeres) afectados de HI con una edad de 10,2 ± 3,2 años (rango: 3-18). Se les realizó a todos ellos una densitometría ósea (densitómetro Hologic QDR 4500 SL; DEXA) y una prueba de acidificación (1 mg/kg de furosemida oral). Se consideró como defecto de acidificación cuando el pH mínimo fue mayor de 5,35 y osteopenia cuando Z-DMO fue menor de 1.
Resultados: Los pacientes que no acidificaban tras la administración de furosemida (grupo A, n = 13; 21,7 %) tenían valores urinarios de acidez titulable significativamente inferiores con respecto a los pacientes que acidificaban adecuadamente (grupo B) (8,2 ± 4,8 frente a 18,1 ± 10,3 μEq/min/1,73 m2, p = 0,003). Sin embargo, estas diferencias no se evidencian en cuanto a la eliminación de amonio (NH4 +). El grupo A presentó valores reducidos de Z-DMO con respecto al grupo B (1,7 ± 0,87 frente a 1,62 ± 0,77; p = 0,04). Se observó una relación directa entre las concentraciones de acidez titulable y la DMO (r = 0,3; p = 0,02) y entre la acidez titulable y las concentraciones de calcitriol (r = 0,41; p = 0,03).
Conclusiones: El defecto de acidificación observado tras la prueba realizada con estímulo de furosemida es un marcador de riesgo de osteopenia en pacientes con HI. Es difícil establecer una relación causal entre ambos parámetros, aunque un defecto parcial de acidificación podría incrementar aún más la resorción ósea propia de estos pacientes.
08. Efecto de las tiazidas sobre la densidad mineral ósea en niños diagnosticados de hipercalciuria idiopática
M.ªI. Luis Yanes, M. González García, F. Henríquez Palop, A. Ibáñez Alonso, M.ªJ. Hernández González y V. García Nieto
Hospital Universitario Nuestra Señora de Candelaria. Tenerife. España.
Las tiazidas se utilizan en niños diagnosticados de hipercalciuria idiopática (HI) debido a su efecto hipocalciúrico y, consecuentemente, por su posible efecto en el incremento de la densidad mineral ósea (DMO). Nosotros hemos estudiado la DMO en niños con HI para determinar el efecto de esos fármacos sobre las tasas de ganancia mineral ósea.
Pacientes y métodos: Fueron tratados con tiazidas 23 niños (13 varones y 10 mujeres) con HI, controlados en las consultas externas de nuestro hospital. De ellos, 20 recibieron clortalidona en una dosis de 25 mg/día. Los otros tres tomaron hidroclorotiazida en la misma dosis. Al comienzo del estudio la edad fue de 11,13 ± 2,39 años (rango 6,6-14,4 años). Al final del estudio la edad fue de 13,75 ± 2,69 años (rango 7,5-19,2 años). La DMO se determinó utilizando un densitómetro Hologic QDR 4500 SL (DEXA). Los resultados se expresaron en valores absolutos y como Z score tanto de la DMO (Z-DMO) como del índice de masa corporal (Z-IMC). xxx
Resultados: Al final del período de tratamiento, los pacientes tenían valores más elevados de DMO y de IMC, pero las diferencias no fueron estadísticamente significativas cuando ambos parámetros se expresaron en forma de Z score. Las concentraciones plasmáticas de creatinina y de calcio se incrementaron significativamente y las de calciuria y citraturia se redujeron significativamente. El valor de Z-DMO después del tratamiento mejoró en 11 de los 23 niños que, asimismo, mostraron valores significativamente más elevados de IMC cuando se compararon con los niños que no habían mejorado de la DMO. No se comprobaron diferencias estadísticas entre ambos subgrupos con respecto al sexo, los parámetros bioquímicos o la dosis de tiazidas. Conclusiones. En nuestra serie, hemos observado que la mejoría observada de la DMO en algunos niños con HI no es debido al efecto de las tiazidas, sino al incremento del IMC.
09. Hiperoxaluria en la infancia. Análisis de nuestra casuística
L. Sánchez García, E. Trillo, L. Espinosa, M.C. García Meseguer, A. Alonso, C. Fernández y M. Navarro
Hospital Universitario La Paz. Tenerife. España.
Objetivo: Análisis descriptivo de los pacientes con hiperoxaluria seguidos en nuestro servicio.
Material y métodos: Estudio descriptivo de 11 niños con hiperoxaluria primaria vistos en nuestra consulta entre 1978 y el 2006.
Resultados: Analizamos 5 varones y 6 mujeres. El motivo de diagnóstico fueron alteraciones del sedimento urinario en el 40 % de los casos, síntomas digestivos en el 30 %, síntomas urinarios en el 10 % y otros en el 20 %. En la valoración inicial el 40 % de los pacientes tenían litiasis; otro 40 %, nefrocalcinosis, y 20 % tenían ecografía normal. La edad media de diagnóstico fue 5,16 ± 4,8 años (0,4-12,6 años). El 60 % de los casos tienen confirmación diagnóstica por estudio enzimático hepático y el 40 % se ha hecho por estudios bioquímicos. En todos los que no tenían insuficiencia renal terminal (IRT) se instauró tratamiento conservador con piridoxina, citratos e hiperhidratación. Tres pacientes iniciaron hemodiálisis (HD) a una edad media de 5,4 ± 4,7 años (0,4-9,8 años). Tres han fallecido (2 en HD y 1 con trasplante hepatorrenal). En la actualidad, uno tiene un trasplante hepatorrenal funcionante y en otro se realizó tx hepático preventivo con FG normal. Los otros seis realizan tratamiento conservador, cinco con FG normal y uno con IRC leve estable.
En dos de ellos se ha propuesto trasplante hepático preventivo pero no lo han aceptado.
Conclusiones: La hiperoxaluria es una enfermedad grave con una alta mortalidad de los pacientes en HD, por lo que hay que intentar el trasplante antes de llegar a IRT. El tratamiento médico agresivo ayuda a mantener estable la función renal vigilando estrechamente la hidratación y el FG. Debido a la necesidad de medicación inmunosupresora y los efectos secundarios que conlleva, no está claro cuál es el momento idóneo para realizar el trasplante hepático preventivo y la cifra de FG para plantear el trasplante doble hepatorrenal.
10. Expresividad clínica de la mutación intrón 6 + 1g > a en el gen ATP6V1B1 en dos hermanos con acidosis tubular renal distal
H. Gil, F.A. Ordóñez, E. García, J. Rodríguez, E. Coto y F. Santos
Hospital Universitario Central de Asturias. Oviedo. Hospital Álvarez Buylla. Mieres. Asturias. España.
La acidosis tubular renal distal (ATRD) está causada por un defecto en la bomba de protones encargada de la secreción de H+ en el túbulo distal. Aunque pueden existir otros genes implicados, su asociación con sordera neurosensorial precoz estaría relacionada con mutaciones en el gen ATP6V1B1. Presentamos dos hermanos diagnosticados de ATRD según una baja excreción ácida neta e incapacidad para descender el pH urinario en presencia de acidosis metabólica con anión gap normal. Uno de los casos es una niña diagnosticada a los 5 años de edad por urolitiasis y nefrocalcinosis bilaterales y que presentaba sordera neurosensorial desde los primeros meses de vida. El otro caso es un varón que sufrió fallo de medro y nefrocalcinosis en el primer mes de vida, pero en el que no pudo demostrarse un defecto auditivo neurosensorial durante 5 años de seguimiento. Mediante secuenciación del ADN hallamos en ambos casos homocigosis para la mutación +1G > A en el intrón 6 del gen ATP6V1B1. Estos pacientes ponen de manifiesto la complejidad de la manifestación clínica en la ATRD con sordera nerviosa: el mismo genotipo puede asociarse a un fenotipo diferente, sin asociarse obligadamente con defectos auditivos congénitos.
11. Diabetes insípida nefrogénica: orientación del origen genético en función de la respuesta a la infusión de vasopresina
C. Vicente Calderón, S. Gracia Manzano, S. Sánchez García, P. Rosique Cortina, J. Oriola y E. Guillén Navarro
Hospital Universitario V. Arrixaca. Murcia. Hospital Clínico. Barcelona. España.
Introducción: La diabetes insípida nefrogénica (DIN) es un trastorno tubular que se caracteriza por una resistencia renal al efecto de la vasopresina. El 90 % de los pacientes son varones con herencia recesiva ligada a X con mutaciones en el gen AVPR2 (Xq28), que codifica el receptor de la vasopresina V2. El 10 % presenta herencia autosómica recesiva o dominante con mutaciones en el gen de la aquoporina AQP2 (12q13). El fenotipo urinario es similar, con distinta respuesta hemodinámica y de coagulación tras la estimulación con desamino-8-D-argininavasopresina.
Material y métodos: Presentamos tres varones afectados de DIN diagnosticados en el primer año de vida.
Realizamos prueba de infusión de vasopresina (0,3 microgramos/kg i.v.) y valoramos la respuesta hemodinámica y de coagulación (FVIII, FVW). Se secuencia el gen AVPR2.
Resultados: La infusión de vasopresina no modificó tensión arterial, frecuencia cardiaca, renina, FVIII y FVW, orientándonos a alteración del gen AVPR2 (Xq28). Tras secuenciación identificamos las mutaciones L94P, D85N y G122D en hemicigosis.
Conclusiones: La prueba de infusión de vasopresina puede orientarnos al tipo de herencia en la DIN. La no modificación de los parámetros estudiados nos dirige hacia la forma ligada a X. El estudio molecular confirma mutaciones en el gen AVPR2 en los tres pacientes.
12. Alteraciones en el procesamiento del pre-mRNA del gen CLCN5 en pacientes con enfermedad de Dent
V. García Nieto, E. Ramos Trujillo, M.C. Vega Hernández, M.I. Luis Yanes y F. Claverie Martín
Hospital Universitario Nuestra Señora de Candelaria. Tenerife. España.
La enfermedad de Dent es una tubulopatía caracterizada por proteinuria de bajo peso molecular, hipercalciuria, nefrocalcinosis y litiasis renal. Mutaciones en CLCN5, el gen que codifica la proteína ClC-5, un intercambiador de transporte Cl/H+, causan esta enfermedad. Nosotros hemos identificado varias mutaciones nuevas en el gen CLCN5 de pacientes españoles con enfermedad de Dent. El objetivo de este estudio es analizar el efecto de dos mutaciones exónicas y de una mutación en un sitio de splicing en el procesamiento (splicing) del pre-mRNA (pre-RNA mensajero) de CLCN5. También hemos examinado los mecanismos moleculares responsables de la perdida del exón 11 en el RNA de un paciente con una mutación previamente descrita consistente en la inserción de un elemento Alu en este gen. Se construyeron minigenes CLCN5 en el vector de clonación Exontrap. Las modificaciones se introdujeron por mutagénesis dirigida y fueron confirmadas por secuenciación del ADN. Las muestras de ARN se aislaron de muestras de sangre y de células COS7 transfectadas y fueron analizadas por RT-PCR. El análisis del ARN mostró que la mutación IVS2-2A > G resulta en la pérdida del exón 3 en el mARN de CLCN5, mientras que la mutación W547G altera la expresión de dos formas alternativas de splicing. Uno de estos mARN mostró la pérdida de los exones 10 y 11.
Ambas pérdidas de exones cambian la pauta de lectura introduciendo un codon prematuro de parada. El restablecimiento de secuencias exónicas amplificadoras de splicing (ESE) del exón 11-Alu promueve su incorporación en el mARN. Nuestros resultados indican que las mutaciones con cambio de sentido en el gen CLCN5 pueden también alterar el splicing. La pérdida del exón 11 producida por la inserción Alu fue debida a la destrucción de un ESE, aunque no puede excluirse la posibilidad de que existan secuencias inhibidoras de splicing en el elemento Alu.
13. Comparación del filtrado glomerular estimado por la fórmula de Schwartz con métodos basados en los niveles de cistatina
J.D. González Rodríguez, J.J. Martín-Govantes, D. Canalejo González, J. Fijo López-Viota y A. Delgado
Hospital Universitario Virgen del Rocío. Sevilla. España.
Introducción y objetivo: Contrastar la recomendación de cistati-na C como marcador precoz de disfunción renal.
Pacientes y métodos: Estudio prospectivo en 172 determinaciones de 100 pacientes que compara el filtrado glomerular (FG), estimado por fórmula de Schwartz, con métodos que utilizan cistatina: simple, Filler, Le Bricon y Larsson. La edad fue de 13,5 años (8,9-16,3), el peso 37 kg (25,7-56), y las nefropatías estructurales la etiología más frecuente (44 %).
Resultados: La mediana de cistatina y creatinina fue 1,8 mg/l (1-4,3) y 1,1 mg/dl (0,7-2,7), coeficiente Spearman 0,87 (p < 0,05). El 21 % de los pacientes con creatinina normal tenía valores alterados de cistatina, índice Kappa 0,53 (p < 0,05). En el análisis de Altman y Bland entre la fórmula de Schwartz y las de cistatina, se evidencian unos valores de FG superiores con la primera; también en el grupo de trasplantados y en el de FG normal. En el subgrupo FG ≥ 80, el 40 % de los pacientes tuvo valores alterados de cistatina, índice Kappa 0,25 (p < 0,05).
Conclusiones:1. No hemos encontrado correlación entre las fórmulas que usan la creatinina y las que usan la cistatina. 2. La cistatina está elevada en el 40 % de los pacientes con FG normal, por lo que podría ser de utilidad en el diagnóstico precoz de disfunción renal.
14. Evaluación de la función renal mediante cistatina C y beta2- microglobulina séricas en niños críticamente enfermos
J.D. Herrero-Morín, S. Málaga, C. Corsino Rey, M.A. Diéguez, N. Fernández y G. Solís
Hospital Universitario Central de Asturias. Hospital Cabueñes. Oviedo. España.
Introducción y objetivos: Los métodos idóneos de evaluación de la función renal precisan técnicas invasivas complejas, por lo que el filtrado glomerular (FG) se estima habitualmente mediante las concentraciones séricas de creatinina o mediante su aclaramiento en orina (ClCr). Otros marcadores, como la cistatina C y la beta2-microglobulina, están menos influidas por factores diferentes al FG y podrían detectar el inicio de disfunción renal más precozmente. Este estudio pretende evaluar su utilidad en pacientes pediátricos críticos.
Pacientes y métodos: Se estudiaron 25 pacientes sin antecedentes de enfermedad renal, ingresados en una unidad de cuidados intensivos pediátricos. Se correlacionaron los inversos de las concentraciones plasmáticas de creatinina, cistatina C y beta2-microglobulina, con el ClCr. Mediante curvas ROC se valoró la capacidad de la creatinina, cistatina C y beta2-microglobulina séricas para discriminar niños críticos con FG < 80 ml/ min/1,73 m2.
Resultados: Los 25 pacientes presentaban una media de edad de 2,93 años (rango 0,1-13,9 años) y predominio del sexo masculino (56,0 %). El ClCr fue < 80 ml/min/1,73 m2 en 14 pacientes. Las correlaciones entre ClCr y el inverso de la beta2-microglobulina (r = 0,477) y entre ClCr y el inverso de la cistatina C (r = 0,390) fueron mejores que la existente entre ClCr y el inverso de la creatinina sérica (r = 0,104). La cistatina C se mostró superior a la beta2-microglobulina y a la creatinina para discriminar los ClCr < 80 ml/min/1,73 m2 (área bajo la curva ROC 0,851, 0,802 y 0,633, respectivamente).
Conclusiones: La concentración sérica de creatinina es un mal estimador del FG en niños críticamente enfermos. La cistatina C y la beta2-microglobulina se confirman como parámetros fiables, posiblemente superiores a la creatinina sérica, para evaluar el inicio de disfunción renal en estos pacientes.
15. Determinación de la función renal al final del período de seguimiento en niños diagnosticados de reflujo vesicoureteral
A. Ibáñez Alonso, E. Rodríguez Carrasco, N. Carmona Cedrés, M. Monge Zamorano, L. Antón Hernández y V. García Nieto
Hospital Universitario Nuestra Señora de Candelaria. Tenerife. España.
Introducción: El reflujo vesicoureteral (RVU) se asocia con frecuencia a anomalías funcionales renales que, en determinadas ocasiones, puede incluir insuficiencia renal crónica (IRC). Antes de alterarse el filtrado glomerular renal, no obstante, pueden deteriorarse algunos parámetros de función tubular, espe-
cialmente la osmolalidad urinaria máxima (Uosm), que es el parámetro funcional más sensible para detectar anomalías morfológicas renales.
Pacientes y métodos: Se han estudiado retrospectivamente las historias clínicas de 74 niños (36 varones y 38 mujeres) diagnosticados de RVU y que en el momento del estudio estaban curados y tenían dos años o más de edad (6,2 ± 3,7 años; rango: 2-16 años). Además de la Uosm, se recogieron el grado de RVU, las concentraciones de creatinina y las anomalías morfológicas detectadas en las gammagrafías realizadas con ácido Tc-99 dimercaptosuccinico (DMSA). La Uosm se determinó tras la administración de 20 mg. de desmopresina por vía nasal. El GFR se calculó según la fórmula de Schwartz.
Resultados: Sólo dos pacientes tenían IRC moderada (2,7 %) (GFR: 52,8 y 60,5 ml/min/1,73 m2; Uosm: 338 y 441 mOsm/kg). No se observaron diferencias en los valores de Uosm según los grados de RVU: grado I: 984,5 ± 154,9 mOsm/kg (n = 2), grado II: 969,3 ± 93,8 mOsm/kg (n = 15); grado III: 929,9 ± 117,9 mOsm/kg (n = 30), grado IV: 864,9 ± 186,8 mOsm/kg (n = 25); grado V: 835,5 ± 99,7 mOsm/kg (n = 2). Todos los niños con RVU de grados I y II tuvieron una Uosm normal. Se observó defecto de concentración a largo plazo en 15 niños, 6 con grado III, 8 con grado IV y 1 con grado V. Sólo dos pacientes con DMSA normal tuvieron la Uosm reducida. Ésta estaba disminuida en el 41,7 % de los niños con riñón atrófico unilateral o ausente (5/17) y en el 100 % de aquéllos con cicatrices bilaterales (5/5). Los niños restantes con defecto de concentración eran portadores de una cicatriz (n = 1) o de varias cicatrices unilaterales (n = 2). La Uosm se correlacionó directamente con el GFR (r = 0,57; p = 0,01).
Conclusiones: Hemos comprobado defecto de la capacidad de concentración en el 20,3 % de los niños con RVU. Ese defecto se relaciona, especialmente, con la pérdida de masa renal observada en el DMSA. La frecuencia de IRC en nuestra serie es muy reducida.
16. Perfil antropométrico y nutricional en niños con insuficiencia renal crónica
M. Fernández, F. Santos, J. Rodríguez, E. García y S. Málaga
Hospital Universitario Central de Asturias. Oviedo.
Objetivos: Analizar en niños con IRC: 1. Su estado nutricional y antropométrico y la influencia en ellos del tipo de nefropatía primaria, edad y gravedad de la insuficiencia renal. 1. Las concentraciones circulantes de ghrelina y leptina y su relación con el filtrado glomerular (GFR).
Pacientes y métodos: 21 niños con IRC y 15 controles sanos pareados por edad (6,9 ± 1,2 frente a 7,4 ± 1) e índice de masa corporal (IMC) (0,5 ± 0,4 frente a 0,3 ± 0,4). Datos recogidos: talla, peso, IMC, pliegues cutáneos, ghrelina y leptina. Los datos antropométricos se expresan como Z score de la desviación estándar (DE). Resultados: media ± EEM.
Resultados: En el grupo IRC predominaron el sexo masculino (80,9 %) y las nefropatías congénitas (71,4 %). El 42,8 % de los pacientes fueron menores de 3 años. Su talla, peso y pliegues cutáneos están cercanos a 2 DE de la media, con diferencias (p < 0,05) entre los menores de 3 años respecto a los niños mayores y controles. El GFR se correlacionó (p < 0,05) con los datos somatométricos. Las concentraciones de ghrelina (pg/ml) fueron mayores en niños con IRC (2499,8 ± 327,8) que en controles (1166,9 ± 163,2) y correlacionados inversamente con el GFR (p = 0,02). Los valores de leptina (ng/ml) fueron similares en ambos grupos IRC (6,4 ± 2,8) y control (7,5 ± 1,6), y sus concentraciones (p < 0,01) se correlacionaron con el IMC, peso y pliegues cutáneos.
Conclusiones: El hipocrecimiento es más acentuado cuanto menor es la edad de comienzo de la IRC y el GFR. La concentración de ghrelina aumenta en niños con IRC en proporción a la disminución del GFR, mientras que las concentraciones de leptina no aumentan en niños con IRC, manteniendo su correlación con los índices antropométricos.
17. Crecimiento longitudinal en niños con raquitismo hipofosfatémico familiar (RHLX)
G. Ariceta1 y C.B. Langman2
1Hospital de Cruces. Vizcaya. España. 2CMH-UN. Chicago. EE.UU.
La talla final baja es frecuente en el RHLX.
Objetivo: Analizar el crecimiento en una cohorte de niños con RHLX. Diseño: estudio retrospectivo. Población: md y rango 27 pacientes (7 varones), de 10,1 años (1,6; 18,6), en 19 familias. Transmisión materna 44,4 %, paterna 29,6 %, mutación de novo 22,2 %. Años al diagnóstico: 2,3 (0,4; 8,5). Tratamiento: P y calcitriol (100 %). Tres varones (11,1 %) con rhGH asociada.
Resultados: md y rango de edad de la primera visita: 3,3 años (0,4; 11,7). Z-talla en la primera visita: 1 (4,6; 0,5), percentil (p) 16,4 (0; 70,5). No diferencias en Z-talla basal por género, edad o historia familiar.
Tras 5 años (0,9; 15,6): Z-talla 0,91 (4,56; 0,17), p 16,3 (0; 56,7), similar a la basal (p = 0,46). En 4 varones (14,8 %) con rhGH, 3 normalizaron o mejoraron la talla; 8 pacientes (29,6 %), (2 varones) con talla baja final. Factores de riesgo de talla baja: 1. Sexo varón: n.s. pero > frecuencia de varones en pacientes bajos al diagnóstico y en el último control. 2. Diagnóstico tardío: casi significativo (p = 0,053). 50 % de niñas con talla baja final fueron diagnosticadas > 3años. 3. No cumplimiento: el 50 % de niñas con talla baja final, 3 hermanas no tratadas, Z-talla basal 2,7 ± 1,6 v. final Z 3.85 ± 1,4. Una cuarta hermana adoptada, bien tratada, Z-talla basal 1,6 v. 0,63 final. En 16 pacientes seguidos en un único centro, no hubo relación entre la talla final y el género, edad o talla al diagnóstico.
Comentario: El tratamiento estándar del RHLX suele permitir un crecimiento en valores normales, pero sin catch-up. La rhGH asociada puede ser útil en factores de riesgo: varones, diagnóstico tardío y pacientes sin respuesta adecuada.
18. Eficacia y seguridad del tratamiento con HGH en niños con trasplante renal
M.J. Sanahuja, I. Zamora, E. Román, S. Mendizábal y P. Ortega
Hospital Universitario La Fe. Valencia. España.
El tratamiento con HGH mejora la velocidad de crecimiento en niños con trasplante renal (Tx) y existe una amplia experiencia con resultados a corto plazo, pero menor información sobre su efectividad y seguridad en períodos prolongados de tratamiento. Presentamos el seguimiento de 45 pacientes (64 % varones) con Tx tratados con HGH, los resultados al año y 5 años y de los pacientes que alcanzan la talla final.
Material y métodos: De los 53 pacientes tratados se excluyen para el análisis 8 niños: 6 por patología ósea (4 cistinosis y 2 malformaciones vertebrales), 1 por hipertensión intracraneal al mes de tratamiento y otro por mala cumplimentación. Se analiza la velocidad de crecimiento, desviación estándar de la talla, talla diana, maduración sexual, edad ósea, función renal, presencia de rechazo agudo (RA) y efectos secundarios extrarrenales. El tiempo mínimo de tratamiento es de 8 meses y el máximo, 12 años. La edad media al trasplante y al inicio de tratamiento fue de 10,5 y 13,2 años, la edad ósea de 8 años y el tiempo entre Tx y tratamiento, de 25,6 meses. Alcanzaron la talla final 32 casos con un tiempo de tratamiento de 6,4 ± 2,8 años.
Resultados: TR HGH 1 a. 2 a. 3 a. 4 a. 5 a. T final, T diana DE 2,29 2,87 2,57 2,44 2,25 2,02 1,64 1,75 0,72 talla FG 93 91 81 78 76 N 45 45 44 41 35 27 14 32 28. El delta DE talla al inicio, 1 y 5 años es 0,30 y 1,23 (p = 0,002), a la talla final de 1,29 sin alcanzar la talla diana. Los pacientes con FG < 60 ml/ min/1,73 m2 obtienen menor recuperación de talla (delta DE 0,04 frente a 1,35 p = 0,002). Se presentaron 22 RA previos al tratamiento (14 niños), 5 al año (4 niños) y 2 en el segundo año y ninguno en los años sucesivos.
Conclusiones:1. La eficacia de la HGH se mantiene al año y 5 años con mejoría de la talla final. 2. No observamos mayor incidencia de RA ni deterioro e filtrado glomerular atribuible al tratamiento.
19. Seguimiento a largo plazo de pacientes con insuficiencia renal en tratamiento con RHGH
E. Lara, R. Vilalta, A. Madrid, A. Vázquez, R. Jordán, L. Caridad, M. Català, M. Samper, J. Escribano, J.C. Rojo y J.L. Nieto
Hospital Universitario Vall d'Hebron. Hospital de Granollers. Hospital Parc Taulí. Sabadell. Barcelona. Hospital de Valls. Hospital de Reus. Tarragona. España.
Introducción: La insuficiencia renal (IR) una vez instaurada en el niño a muy temprana edad, presenta múltiples alteraciones fisiopatológicas. Dentro de éstas, la alteración hormonal se produce en el crecimiento. Por tal razón presentamos el seguimiento de toda nuestra casuística del servicio de nefrología pediátrica.
Material y métodos: La muestra heterogénea se estudió por grado de IR (método Schwartz), enfermedad renal primaria (ERP) y tratamiento renal sustitutivo (TRS), 121 pacientes (p), edad media inicio tratamiento 7,4 años; DE 5,3 años (rango 0,1-17,8 años); sexo: 37 mujeres (30,6 %) y 84 varones (69,4 %); al final del tratamiento, 10,7 años; DE 5,7 años (rango 0,5-19,8.ª); dosis media (rhGH 0,36 mg/kg/6 días/semana) 10,5 ± 5,5 mg/sem (rango 1,2-24), tiempo medio (años) 3,4 ± 2,4 (rango 0,2-10,6).
Resultados: Velocidad de crecimiento estandarizada (media ± DE) por ERP: nefropatía por reflujo (NR) 53 p (43,8 %) 1,9 ± 3,9; glomerulopatías (Gp) 16 p (13,2 %) 3,6 ± 5,5; IRCT de etiología desconocida (IRCTed) 5 p (4,1 %) 2,1 ± 3,5; síndromes renales (SR) 7 p (5,8 %) 0,9 ± 5,3; tubulopatías (Tp) 19 p (15,7 %) 1,6 ± 3,1; hipoplasia/displasia quística (HDQ) 21 p (17,4 %) 0,6 ± 2,6, P-valor 0,2481. Grado de IR: filtrado glomerular: 1. < 15 ml/min 21p inicial (17,4 %) y final 9 p (7,4 %). 2. 15-29 ml/min, 18p inicial (14,9 %) final 16 p (13,2 %). 3. 30-59 ml/min 54p inicial (44,6 %) y final 24 p (19,8 %). 4. 60-89 ml/min 23 p inicial (19,0 %) y final 33 p (27,3 %). 5. > 90 ml/min 5 p inicial (4,1 %) y final 39 p (32,3 %), p-valor < 0,0001. Tratamiento sustitutivo: sin TRS 58 p (48,3 %) 2,7 ± 4,2; hemodiálisis 5 p (48,3 %) 0,4 ± 3,9; hemodiálisis + trasplante renal 34 p (28,3 %) 0,2 ± 3,3 y transplante renal 23 p (19,2 %) 2,0 ± 3,2; p-valor 0,0284.
Efectos secundarios: glicemia mg/dl (media ± DE) inicial 86,3 ± 122,1, final 87,4 ± 10,8 p-valor 0,4341. Hiperglicemia NO 118 p inicial (97,5 %) y 120 p final (99,2 %), SI 3 p inicial (2,5 %) y 1 p final (0,8 %) p-valor 0,3173. IGF1mcg/L 121 p inicial 120,1 ± 64,7 y final 278,1 ± 135,3 p-valor < 0,0001; HiperIGF1 NO 113 p inicial (93,4 %) y 100 p final (82,6 %), SI 8 p inicial (6,6 %) y 21 p final (17,4 %) p-valor 0,0046.
Conclusiones:1. La evolución es muy satisfactoria para todos los grupos. 2. El tratamiento a más largo plazo reúne mejores características para alcanzar su efecto en estos pacientes; se observa mejor respuesta en la pubertad. 3. El seguimiento con el tratamiento en post-trasplantados creemos que ha mejorado el alcanzar una talla final excelente. 4. Los efectos secundarios derivados por el uso de rhGH han sido mínimos e igual al los referidos por diversos grupos en la literatura médica (hiperparatiroidismo 9 casos, hiperglicemia leve en 3 casos y osteomalacia en 2 casos). Falta de respuesta 2 casos.
20. La secreción de hormona de crecimiento (GH) en respuesta al estímulo con ghrelina está conservada en ratas urémicas jóvenes
O. Álvarez García, E. García López, J. Rodríguez Suárez, H. Gil-Peña, I. Molinos Norniella, E. Carbajo Pérez y F. Santos Rodríguez
Hospital Universitario Central de Asturias. Facultad de Medicina, Universidad de Oviedo. Hospital Álvarez-Buylla. Instituto Universitario de Oncología. Oviedo. España.
Objetivo: Valorar si la administración de ghrelina estimula la secreción de GH en la insuficiencia renal crónica (FRC).
Material y métodos: Se han utilizado 3 grupos de ratas jóvenes: nefrectomía, alimentación ad libitum (NX); nefrectomía
simulada, alimentación ad libitum (SAL); nefrectomía simulada, alimentación pareada con grupo NX (SPF). Se realizó nefrectomía parcial o simulada y se confirmó el FRC por las concentraciones plasmáticas de urea y creatinina. Tras la administración de 3 nmol de ghrelina, se midieron las concentraciones plasmáticas de GH en muestras obtenidas a los 0, 10, 15, 20, 40 y 60 minutos.
Resultados: Las concentraciones basales de GH fueron similares (SAL: 32,1 ± 8,8; NX: 39,8 ± 11,7 y SPF: 37,3 ± 7,4 ng/ml). La ghrelina indujo un pico secretor de GH de amplitud máxima a los 10 minutos de su administración (SAL: 666,2 ± 104,6; Nx: 691,6 ± 90,7 y SPF: 577,8 ± 125,4 ng/ml). La GH retornó al nivel basal a los 40 minutos en los grupos SAL y SPF y a los 60 minutos en el grupo NX.
Conclusiones: La respuesta secretora de GH al estímulo con ghrelina está preservada en ratas urémicas jóvenes. El retraso del grupo NX en volver a alcanzar las concentraciones plasmáticas basales de GH se justifica por el descenso en la tasa de aclaramiento metabólico y alargamiento de la vida media de GH en este modelo de FRC.
21. La administración de ghrelina en ratas urémicas jóvenes aumenta la ingesta transitoriamente pero no mejora el consumo diario de alimento
O. Álvarez García, E. García López, J. Rodríguez Suárez, H. Gil Peña, I. Molinos Norniella, E. Carbajo Pérez y F. Santos Rodríguez
Hospital Universitario Central de Asturias. Facultad de Medicina, Universidad de Oviedo. Hospital Álvarez-Buylla. Instituto Universitario de Oncología. Oviedo. España.
Objetivos: Valorar si la administración de ghrelina estimula la ingesta en ratas urémicas jóvenes.
Material y métodos: Se identificó la dosis más baja de ghrelina capaz de estimular la ingesta (2, 4 y 24 horas) en ratas jóvenes control (SAL) tras administración intraperitoneal de salino o ghrelina (100 pmol, 300 pmol, 1 nmol, 3 nmol, 10 nmol y 30 nmol; n = 8-10 animales/dosis). La dosis resultante fue administrada a ratas jóvenes (n = 6) con insuficiencia renal crónica (NX).
Resultados: En el grupo SAL, la dosis de 30 nmol incrementó significativamente (p < 0,05) la ingesta a las 2 (1,8 ± 0,2 frente a 0,8 ± 0,2 ratas no tratadas), 4 (2,9 ± 0,4 frente a 1,7 ± 0,2) y 24 horas (20,0 ± 0,4 frente a 18,2 ± 0,7). Dosis más pequeñas fueron inefectivas. En el grupo NX, la dosis 30 nmol incrementó la ingesta a las 2 horas (1,3 ± 0,2 frente a 0,5 ± 0,2 g, p < 0,01) mientras que las diferencias no fueron significativas a las 4 horas posinyección (1,9 ± 0,2 frente a 1,3 ± 0,2 g) y fueron completamente abolidas a las 24 horas (12,5 ± 0,6 frente a 12,2 ± 0,5 g).
Conclusiones: El estímulo orexígeno de la ghrelina está presente en ratas urémicas jóvenes, pero es contrarrestado por una reducción posterior en la ingesta. Por consiguiente, la ghrelina no es una herramienta terapéutica útil para mejorar la ingesta en este modelo experimental de insuficiencia renal crónica.
22. Registro síndrome nefrótico pediátrico de la comunidad Valenciana, Murcia y Albacete. Estudio multicéntrico
S. Mendizábal, I. Zamora, E. Román, M.J. Sanahuja, P. Ortega, S. Gracia, C. Vicente, R. Sánchez, J. Fons, R. Hernández, S. Ferrando, J. Marín, A. Vidal, J. Tapia, C. Navarro, J.L. Badía, J. Carbonell, J. Ruiz, M. Sánchez, M. Uran, A. Hervas, I. Navarro, R. Velasco, P. Benito, D. Rabasco, J. Gutiérrez y J. Mataix
Grupo de Unidades de Nefrología Pediátrica. Hospital de Vinaroz, S. Jaime, Villarreal, Castellón. Hospital La Fe. Clínico, Dr. Peset, Alcira, Sagunto, Játiva, Valencia. Hospital General Alicante, Elda, Alcoy, Orihuela, Denia, San Juan, Villajoyosa, Alicante. Hospital Virgen de la Arrixaca, Los Arcos, Murcia. Hospital General Universitario de Albacete. España.
Material y métodos: En el período 1970-2006 se registran 626 pacientes (69 % varones y 31 % mujeres) de 20 Hs. La edad de inicio de la enfermedad es de 3,6 años (0,5-15), y el tiempo de seguimiento 7,9 años (0,4-26). Se realizó biopsia renal en 373 pacientes (60 %). El tratamiento fue uniforme y variable en el tiempo, protocolizado y secuencial: corticoides en 301 (48 %), Cort + CFM 189 (30 %), Cort + CFM + CsA 78 (12,5 %), Cort + CFM + CsA + MMF 40 (6,4 %).
Resultados: LM 63 %, mesangial y/o ESF 32 %, membranosa y mesangiocapilar 5 %. Inmunofluorescencia negativa 192 (52 %), positiva 115 (31 %), IgM en 84 casos. Respuesta: a) inicial: CR en 87 casos (14 %). b) Evolutiva: CR (12 %), CD (48 %), RI (40 %). c) Al final del seguimiento 9 % persisten CR y 20 % CD. El sexo y la edad al inicio no condicionan diferencias en la histología ni en la respuesta. Una lesión histológica distinta a LM multiplica la prevalencia de CR por 2,53 (IC 95 % 1,35-4,73) y la positividad a IgM por 2,02 (IC 95 % 1,06-5,04). La inmunosupresión modifica el comportamiento un 67,7 % tras CFM, un 49,4 % después de sumar CsA y un 26 % añadido MMF (p < 0,0001). Se rescatan CD frente a CR por CFM (74,5 frente al 37,5 %), CsA (50,8 frente al 46,1 %) y por MMF (25,7 frente al 25 %). Actualmente, 339 persisten con SN activo, 230 en remisión > 5 años, 28 con TR, 8 han fallecido por complicaciones de la enfermedad y 21 se han perdido. De 367 pacientes que cursan alta, 99 (27 %) se remiten a adultos en actividad (85) o con TR (14).
Conclusiones: El 14 % son CR, con mayor prevalencia en histología distinta a LM y/o IgM positiva. El 4,5 % evoluciona a IRT-TR y hasta la cuarta parte de pacientes llegados a edad adulta mantienen un SN activo. La inmunosupresión, con independencia de la histología, edad y sexo, rescata el 47 % de CR y el 59 % de CD.
23. Estudio del gen NPHS2 en el síndrome nefrótico corticorresistente
S. Santín, E. Ars, B. Tazón Vega, P. Ruiz, G. Fraga, J.A. Camacho, A. Giménez, J. Vila, A. Peña, M. Navarro, C. García, M. Melgosa y R. Torra
Grupo de Unidades de Nefrología Pediátrica. Hospital de Vinaroz, S. Jaime, Villarreal, Castellón. Hospital La Fe, Clínico, Dr. Peset, Alcira, Sagunto, Játiva, Valencia. Hospital General de Alicante, Elda, Alcoy, Orihuela, Denia, San Juan, Villajoyosa, Alicante. Hospital Virgen de la Arrixaca, Los Arcos, Murcia. Hospital General Universitario de Albacete. España.
Introducción: El 20 % de los pacientes con síndrome nefrótico (SN) son corticorresistentes (SNCR), con una progresión hacia insuficiencia renal crónica en aproximadamente el 50 % de los casos. El SNCR es una enfermedad genéticamente heterogénea ya que puede estar causada por mutaciones en distintos genes (NPHS1, NPHS2, ACTN4,...). Se realiza estudio molecular amplio (de varios genes) del SNCR. Los resultados provienen de un cribaje mutacional del gen NPHS2 en población española con SNCR.
Material y métodos: Análisis mutacional del gen NPHS2, mediante la secuenciación directa de sus 8 exones, en 50 pacientes con SNCR (47 biopsiados: GESF). De los pacientes estudiados, 38 son esporádicos (86 %) y 6 son familiares, hermanos (14 %).
Resultados: De 11 casos hemos detectado 9 mutaciones diferentes, de las cuales la mutación 790 G > C (G245Q), situada en el exón 6, y la mutación 971-987 (del exón 8) no han sido descritas anteriormente. Identificamos 4 pacientes heterocigotos compuestos, 3 en los que únicamente hemos detectado una mutación en heterocigosis, y 4 con mutación en heterocigosis y simultáneamente portadores de la variante no conservativa R229Q. La tasa de detección de mutaciones en el SNCR familiar es del 83 % (5/6 familias con SNCR). En cambio, en el SNCR esporádico es 6 veces menor, un 16 % (6/38). La mutación de cambio de sentido A284V (exón 7) en heterocigosis, que se presenta siempre conjuntamente con la variante R229Q, es la más frecuente y aparece en pacientes con una aparición tardía del síndrome (media: 20, DE: 10,4), una clara resistencia a los corticoides y biopsia de hialinosis segmentaria y focal. Los pacientes con mutación compuesta y en los que sólo hay mutación en heterocigosis, el inicio de la enfermedad es temprano. Los heterocigotos, probablemente tengan otra mutación en otra región del gen (promotor) que no hemos analizado, o bien, presenten otra mutación en algún otro gen.
Conclusión: Con estos resultados preliminares podemos decir que los pacientes con SNCR presentan mutaciones en el gen NPHS2 con una baja prevalencia. Los casos familiares con inicio precoz del síndrome tienen un elevado riesgo de ser portadores de mutaciones NPHS2. Estaría indicado realizar un análisis genético de NPHS2 a los pacientes que no respondan inicialmente al tratamiento con esteroides, para la prevención de una posible iatrogenia innecesaria.
24. Evaluación de las estrategias terapéuticas en el síndrome nefrótico congénito tipo finlandés
D. Canalejo González, J.D. González Rodríguez, A. Sánchez-Moreno, J. Fijo López-Viota y J. Martín-Govantes
Hospital Universitario Virgen del Rocío. Sevilla. España.
Introducción: El síndrome nefrótico congénito tipo finlandés (SNCF) es una enfermedad causada por diferentes mutaciones en el gen de la nefrina. Se manifiesta con proteinuria masiva y edema generalizado en las primeras semanas de vida. Su pronóstico ha mejorado gracias a nuevas estrategias terapéuticas: fármacos antiproteinúricos, nutrición intensa, nefrectomía, diálisis y trasplante renal. El objetivo del estudio es determinar la repercusión de estas medidas terapéuticas.
Pacientes y método: Estudio epidemiológico descriptivo retrospectivo de 12 pacientes diagnosticados de SNCF entre enero de 1985 y agosto de 2005. Se incluyeron menores de 14 años con proteinuria grave, edema generalizado, peso de la placenta > 25 % del peso al nacer y filtrado glomerular normal en los primeros 6 meses. Se descartan otras causas de síndrome nefrótico congénito.
Resultados: Los tratamientos más utilizados fueron la albúmina intravenosa (91,7 %), los inhibidores de la enzima convertidora de angiotensina (66,7 %) y la indometacina (58,3 %). El 58,3 % inició diálisis, a una edad mediana de 3,76 años (2.8.7.6). Su principal complicación fue la peritonitis aguda (85,7 %). El 58,3 % recibió un trasplante renal; de ellos, el 71,4 % tiene una función renal normal tras un período de seguimiento mediano de 3,73 años (0.8.6.3). Las cifras de colesterol y triglicéridos descendieron de forma significativa tras el trasplante renal (p = 0,043). El 50 % de los pacientes alcanzó un peso y talla adecuados para su edad. La mortalidad fue del 33,3 %.
Conclusión: Los fármacos antiproteinúricos y el tratamiento nutricional intensivo permiten un mejor control clínico e iniciar la diálisis y el trasplante renal de forma más tardía y con mayores probabilidades de éxito.
25. Supervivencia a largo plazo del catéter tunelizado yugular en niños en hemodiálisis
A. Alonso Melgar, M. Delgado, M. Nadal, P. Aparicio, M. Martínez, C. Julve y M. Navarro
Hospital Universitario La Paz. Madrid. España.
Objetivos: Diferentes guías aconsejan la fístula arteriovenosa como acceso vascular de elección, pero la elevada tasa de fracasos en niños pequeños hace que busquemos otras alternativas. Valoramos la eficacia, complicaciones y supervivencia del catéter tunelizado yugular (CTY) en niños en hemodiálisis.
Pacientes y métodos: Evaluamos 80 catéteres centrales en 43 niños (36 con CTY cuya edad fue: 9,9 ± 5,9 años). La efectividad del catéter fue medida mediante porcentaje del flujo plasmático real sobre programado, porcentaje de reducción de urea (URR) y KT/V de urea medio por sesión (Daurgidas).
Resultados: La tasa de complicaciones sistémicas fue inferior al 3 %. La incidencia de complicaciones de los CTY y la supervivencia media de los mismos fue mejor que en los catéteres rígidos (575 frente a 199 días). Analizamos la influencia de la edad en la supervivencia de los CTY: grupo A, mayores de 6 años, y grupo B, menores. La tasa de complicaciones locales: mal posición, bajo flujo e infección local fue similar, pero la extrusión total y salida accidental del catéter fue superior en el grupo B. La efectividad y rendimiento fue similar: URR: 73 ± 6 % y KT/V: 1,59 ± 0,35. La supervivencia media del CTY fue superior en el grupo A: 639 ± 85 días frente a 555 ± 71 días en el grupo b.
Conclusiones: Los CTY son una alternativa segura y eficaz para niños con hemodiálisis con tasa de complicaciones baja.
26. Déficit de vitamina D (25OHD) en pacientes pediátricos con trasplante renal
C. Uria, M.I. Vega, M. Aguirre y G. Ariceta
Hospital de Cruces. Vizcaya. España.
En adultos con trasplante renal (TR) es frecuente el déficit de 25OH vitamina D e hiperparatiroidismo (hiper-PTH) secundario. No existen estudios en niños.
Objetivo: Estimar la prevalencia del déficit de vitamina D en receptores pediátricos de TR.
Diseño: Estudio transversal. Población: 30 pacientes TR (9 niñas, 21 niños), de 14,2 ± 5,3 años de edad, en otoño-invierno.
Enfermedad renal: nefropatía estructural 30 %, glomerulopatía 28 %, uropatía obstructiva 13 %, reflujo 10 %, SHU 10 %, otras 10 %. Diálisis previa: el 57 %, durante 0,8 años (rango 0,1-3). Primer Tx: 24 (80 %), segundo Tx: 6 (20 %). Duración del Tx 4,3 años (rango 0,25-12,5).
Inmunosupresión: MMF + inhibidor calcineurina: el 90 % (48 % con prednisona), otros 10 %. Hipertensión, 47 %. Resultados: CCr 89,6 ml/min/1,73 m2 (rango 46-123); 17 (57 %) CCr > 90, 11 (37 %) CCr 60-90, 2 (6 %) CCr 30-60. Ca 9,75 ± 0,6 (Ca++ 4.99 ± 0,3), P 4,2 ± 0,8, Mg 1,78 ± 0,7 mg/dl. 25OH vitamina D: 18,8 ng/ml (rango 6-42,7).
Déficit grave < 5 ng/ml (3 %), déficit moderado 5-15 ng/ml, (30 %), insuficiencia 16-30 ng/ml (40 %), normal > 30 ng/ml (20 %). 1,25-OH2D: 34 pg/ml (rango 4-67). 2 pacientes (7 %) deficitarios en 1,25-OH2D. PTH: 58,8 pg/ml (rango 12,4-255). HiperPTH 33 %. En plasma, la 25OH vitamina D se correlacionó inversamente con la PTH (r = 0,42, p = 0,03), y directamente con el P (p = 0,03) y 1,25-OH2D (p = 0,047). No se observó relación entre 25OH vitamina D, Ca, Ca++, Mg, CCr o la duración del injerto.
Comentario: La elevada prevalencia del déficit de vitamina D en esta serie aconseja su monitorización para evitar el hiperPTH y un posible deterioro inmune.
27. Rechazo humoral: significado pronóstico del depósito de C4D capilar peritubular en trasplante renal pediátrico
A. Alonso Melgar, C. García Meseguer, M. Melgosa, P. Amado, M. L. Picazo, C. Fernández, L. Espinosa, A. Peña y M. Navarro
Hospital Universitario La Paz. Madrid. España.
Justificación: Los depósitos de C4D en los capilares peritubulares son representativos de rechazo humoral (RH) si se asocian al menos a dos de los siguientes criterios: disfunción del injerto, evidencia de daño tisular y presencia de anticuerpos donante específico (ADE). El pronóstico es en general desfavorable tanto el contexto de rechazo agudo (RA) como de nefropatía crónica del injerto (NCI).
Pacientes y métodos: Realizamos seguimiento evolutivo de 10 pacientes de 15 ± 3,2 años de edad portadores de trasplante renal con evolución del injerto de 77 ± 30 meses y criterios de RH La lesión histológica predominante fue RA: 44 %; RA y NCI: 33 % y Glomerulopatía 22 %. Se sospechó mal cumplimiento terapéutico en el 55,5 %.
Tratamiento y evolución: La creatinina sérica durante la biopsia fue 1,47 ± 0,64 mg/dl y tras seguimiento de 8,53 meses se situó en 4,77 ± 4,35. Se perdieron el 55 % de los injertos y evolucionaron con insuficiencia renal el 22 %. La supervivencia media del injerto desde el diagnóstico de RH fue de 11,6 ± 3,1 meses. La NCI tuvo peor pronóstico. Los tratamientos utilizados fueron bolus de esteroides, tacrolimus, inmunoglobulinas, rituximab, timoglobulina, ARA-2 y rapamicina. Fueron desconsoladamente ineficaces en la mayoría de los pacientes.
Comentarios: La presencia de C4D peritubular con criterios de rechazo humoral en adolescentes trasplantados renales implica mal pronóstico a corto o medio plazo, en especial si coexiste lesión histológica de NCI.
28. Diabetes mellitus de nueva aparición en trasplante renal pediátrico
M. Anchóriz, J. Martín-Govantes, J. Fijo y A. Sánchez-Moreno
Hospital Universitario Virgen del Rocío. Sevilla. España.
Introducción: La incidencia de DM postrasplante de novo oscila del 10 al 35 % en adultos. Los anticalcineurínicos son un factor de riesgo para su aparición. Existen escasos datos en niños.
Objetivo: Valorar factores de riesgo de DM en trasplante renal pediátrico.
Material y métodos: 146 trasplantados. Tiempo mínimo de seguimiento, 1 año. Grupo I: 85 pacientes tratados con ciclosporina (CS) como anticalcineurínico; grupo II: 61 trasplantados que recibieron tacrolimus (TC). No existían diferencias en edad, esteroides, resto de inmunosupresión y otros factores de riesgo. El diagnóstico de DM se estableció según criterios de la Asociación Americana de Diabetes. Resultados: En el grupo tratado con CS se diagnosticó DM en 3 pacientes (5,5 %) y en el de TC en 8 (13,7 %) (P = 0,06). Un paciente con CS y 7 con TC precisaron insulina; 5 trasplantados con TC fueron reconvertidos a CS. Al año de evolución, 1 paciente del grupo I y 3 del grupo II continúan con tratamiento hormonal sustitutivo (2,7 %).
Conclusiones:1. Tacrolimus es un fármaco favorecedor de DM en trasplante pediátrico. 2. El estudio pretrasplante de otros factores de riesgo debe ser considerado al elegir anticalcineurínico. 3. La incidencia global de DM en niños es menor que la descrita en adultos.
29. Trasplante renal pediátrico de donante vivo
C. García Meseguer, A. Alonso, M. Navarro, C. Fernández Camblor, M. Melgosa, A. Peña y L. Espinosa
Hospital Universitario La Paz. Madrid. España.
Objetivo del estudio: Evaluar la evolución del paciente e injerto en trasplante renal pediátrico con donante vivo (DV) y los factores relacionados con su pronóstico.
Pacientes: Se estudian 50 pacientes (30 varones, 20 mujeres) con edad al trasplante de 11,10 ± 5,6 años que recibieron un trasplante DV (18 padres, 32 madres). Para el 78 % era su primer trasplante y el 57 %, sin diálisis previa.
Resultados: La supervivencia del paciente es del 100 y el 97,6 % al 1.º y 5.º año y del injerto, el 98 % al 1.º año y el 85,7 % al 5.º año. La primera causa de pérdida del injerto (71 %) fue inmunológica y en el 60 % hubo incumplimiento terapéutico. El FG al final del 1.º año fue 93,29 ml/min/1,73 m2 ± 21,8 y 76,8 ± 27,4 al 5.º año. Sólo el 20 % presentaban HTA al 1.º año y 14,3 % al 5.º año. La incidencia de rechazo agudo (RA) en el 1.º año fue < 10 %, y a partir del 1.º año fue del 25 %. El tiempo de isquemia, sexo y edad del donante, edad del receptor, diálisis previa, la HTA al año, el FG al año y el RA durante el 1.º año no influyeron en el pronóstico del injerto. La existencia de RA tardío fue el único factor demostrado con impacto negativo (p = 0,015) sobre la evolución. El incumplimiento terapéutico fue causa importante de esta complicación.
Conclusiones.1. El trasplante con donante vivo es el tratamiento por excelencia de la insuficiencia renal terminal en el niño, con muy buenos resultados. 2. El RA tardío es la causa mas importante de pérdida del injerto en nuestra serie. 3. El refuerzo de la adherencia al tratamiento es fundamental para el éxito del trasplante.
30. Resultado de la introducción del micofenolato mofetil en un protocolo de triple terapia en el trasplante renal
I. Zamora, M.J. Sanahuja, M. Mendizábal, E. Román y P. Ortega
Hospital Universitario La Fe. Valencia. España.
Introducción: El micofenolato mofetil (MMF) disminuye el número de episodios de rechazo agudo (RA) a la vez que por su acción antiproliferativa puede disminuir el desarrollo de la nefropatía crónica del trasplante mejorando su supervivencia (SV).
Material y métodos: Estudiamos, retrospectivamente 172 trasplantes (Tx) en 138 niños (79 % varones). El grupo A (84 casos) recibe MMF y el B (88 casos), AZA. Se determina la SV del injerto y paciente, presencia de RA y desarrollo de anticuerpos HLA postrasplante analizando las características del donante-receptor, condiciones del Tx y presencia de antic. HLA pre-Tx.
Resultados: Los dos grupos son similares respecto a sexo, edad del donante y receptor, etiología y compatibilidad HLA. El grupo B tiene mayor frecuencia de antic. HLA preTx (22,4 % frente a 7,1 % p = 0,005) y pos-Tx (26,5 % frente a 7,2 % p = 0,001) y doble riesgo de RA (46,6 % frente a 20,2 % p = 0,000) que el grupo A. La probabilidad de injerto funcionante al año, a los 5 y a los 10 es superior en el grupo A (p = 0,001); el grupo B muestra 5 veces más riesgo de fallo del injerto (IC % 1,735-14,55, p = 0,003). El número de RA y los antic. pos-Tx son factores independientes predictores de fallo de injerto. Cada RA multiplica por 2,3 el riesgo de pérdida de injerto (p = 0,001) y la positividad de antic. por 3,05 (p = 0,005).
Conclusiones: El MMF mejora la supervivencia del trasplante a medio y largo plazo, condicionando menor número de RA y positividad de antic. HLA factores independientes de fallo de injerto.
31. Recidiva de la esclerosis segmentaria y focal postrasplante
I. Zamora, M.J. Sanahuja, S. Mendizábal, E. Román y P. Ortega
Hospital Universitario La Fe. Valencia. España.
La esclerosis segmentaria y focal (ESF) en su forma primaria es causa de síndrome nefrótico corticorresistente, con potencial evolución a la insuficiencia renal y recidiva postrasplante. El objetivo de esta comunicación es presentar la experiencia en nuestro servicio sobre la evolución postrasplante de los niños trasplantados con ESF como enfermedad de base.
Material y métodos: Se han realizado 27 trasplantes en 22 niños (59 % varones). Son 21 primeros trasplantes, 5 segundos y 1 tercero. Todos recibieron terapia de inducción y la inmunosupresión de mantenimiento fue: AZA + prednisona en 7 casos, CsA + AZA + prednisona en 15, CsA + MMF + prednisona en 4 y FK + MMF + prednisona en uno. El número de identidades osciló entre 0 y 6 con una media de 2.
Analizamos la frecuencia de recidiva y la evolución postrasplante, junto con la edad de comienzo de enfermedad, tiempo de evolución a IRT, histología, nefrectomía previa e inmunosupresión administrada.
Resultados: Presentaron recidiva 15 casos (55 %), inmediata en 13, en los otros dos al 3.º mes y 2.º año, respectivamente. De los factores estudiados sólo la proliferación mesangial en la biopsia diagnostica actuó como protector.
Ni la edad de comienzo, ni el tiempo de evolución a la IRT, ni la inmunosupresión o el número de identidades HLA fueron factores pronósticos. La probabilidad de supervivencia no fue estadísticamente diferente entre los que recidivaron o no, ni entre el grupo total y los pacientes trasplantados con otra histología.
Conclusiones:1. No encontramos en nuestra serie los factores pronósticos evidenciados en la literatura. 2. Los resultados del trasplante no fueron diferentes entre recidiva o no recidiva. 3. Nuestros resultados apoyan el hecho de que la ESF no es una única enfermedad.
32. Prevalencia de la anemia en el postrasplante renal. Factores relacionados. Estudio multicéntrico
I. Zamora, M.J. Sanahuja, E. Román, C. Meseguer, M. Navarro, J. Fijo, J. Martín Govantes, G. Ariceta y A. Vila
Hospital Universitario La Fe, Valencia. Hospital Universitario La Paz, Madrid. Hospital Universitario Virgen del Rocío, Sevilla. Hospital de Cruces, Vizcaya. Hospital Sant Joan de Déu, Barcelona. España.
La alta prevalencia de la anemia en el postrasplante renal ha sido señalada tanto en adultos como en niños, y son diversos los factores implicados en la misma. El objetivo de nuestro estudio es valorar la prevalencia de la anemia en el postrasplante, los distintos factores implicados y su tratamiento.
Material y métodos: Estudiamos, en un corte transversal, la presencia de anemia en pacientes trasplantados en 5 hospitales. Se han estudiado 261 niños (menores de 21 años) (64 % hombres) con una edad media al estudio de 13 años y con tiempo medio postrasplante de 48 meses (0,5-203). Primeros trasplantes, 83 %. Se determinó la presencia de anemia según los rangos de edad y nivel de Hb correspondiente. Como factores relacionados se estudió, edad, sexo, tiempo postrasplante, tratamiento inmunosupresor y con IECA/ARA, función renal y PTH. Según el tratamiento inmunosupresor distinguimos 3 grupos: grupo A (AZA + calcineurítico), grupo B (MMF + calcineurítico) y grupo C (RAPA + MMF).
Resultados: La prevalencia de anemia es del 26,8 %, mayor en los 6 primeros meses postrasplante, 34,5 % frente al 25,9 % NS. Mayor porcentaje de anemia en los mayores: < 12 años 10 %; 12-18 años 34,8 % y 50 % > 18 años (p < 0,001) si bien el tiempo postrasplante era mayor en los de más edad. La función renal era peor en los anémicos: CCr 82 ml/min/1,73 frente a 100 ml/min/1,73 y la PTH mayor, 99 pg/ml frente a 55 pg/ml (p NS). El uso de MMF multiplica el riesgo de anemia por 2,2 frente a AZA y la asociación MMF + RAPA por 4,4 (p = 0,06). El uso de IECA/ARA II multiplica el riesgo por 2 (p = 0,011). Sólo el 48 % de los pacientes anémicos tenían estudio de la misma y sólo el 38,6 y el 18,6 % de ellos recibían tratamiento con hierro oral y EPO, respectivamente.
Conclusiones:1. La prevalencia de anemia es semejante a lo referido en series de adultos. 2. La función renal, el tratamiento inmunosupresor con MMF y RAPA así como el empleo de IECA son factores independientes para anemia. 3. Pese ala alta prevalencia, pocos pacientes están adecuadamente estudiados y tratados.
33. Prevalencia y manejo de la IRC en el niño en un centro terciario
M.J. Sanahuja, I. Zamora, E. Román, S. Mendizábal y P. Ortega
Hospital Universitario La Fe. Valencia. España.
Introducción: La IRC del niño tiene importante repercusión sobre su crecimiento y desarrollo.
Estudiamos la prevalencia y estado de los niños controlados durante 2005 en nuestro centro, referencia de la Comunidad Valenciana.
Métodos: Valoramos etiología, crecimiento, hipertensión arterial, anemia, metabolismo calcio-fósforo en 100 pacientes (73 % hombres): edad media en el momento del estudio 9,38 años, evolución de IRC 5,92 años; 64 niños estadio 2, 28 en 3 y 8 en 4.
Resultados: Etiología más frecuente: nefropatía intersticial. Un total de 47 casos de anomalías estructurales, 24 de displasia renal, 6 de glomerulopatía, 23 eran miscelánea y 31 %, patología extrarrenal. Los valores medios de Hto 38,5 %, Hb13 g/dl, ferritina 84 g/dl, IST 22,4 %, sideremia 66,7 mcg/dl. Presentaban anemia el 15 %, 6,3 % entre 2 y 6 años y 31 % en < 2 años. IMC medio 18,7 k/m2 (16,02 en < 2 años). En > 2 años el percentil era igual o inferior a P75 en el 84,5 y el 54 % estaba entre P25 y P75, respectivamente. SD talla medio. 0,3 DS (rango 2,6 ± 2,9) sin relación con la edad ni la evolución de IRC, menor desviación en estadio 2 (SD talla 0,08; p = 0,042). Prevalencia de HTA 34 %, superior en > 6 años (p = 0,04), sin diferencias por estadio ni etiología. Valores medios de calcio, fósforo y PTH en límites recomendados: Ca 9,6 ± 0,5, P 4,4 ± 1 y PTH 95 ± 6,3; fuera de rango para calcio y fósforo respectivamente 11 y 22 % menores 1 año, 22.7 y 31.8 % 1-5 años; 44,1 y 14,7 % 6-12 años y 28,6 y 21,4 % > 12 años. PTH media estadios 2, 3 y 4: 80,7 pg/ml, 117,53 pg/ml y 117,57 pg/ml; fuera de rango en 63,8, 69,6 y 57 % de pacientes. PTH se relaciona con FG y evolución IRC y no con edad en el momento del estudio.
Conclusiones:1. El estado de nutrición y crecimiento eran buenos. 2. La HTA es más prevalente en > 6 años, predomina HTA sistólica clínica sin relación con estadio de IRC ni etiología. 3. Un alto porcentaje de pacientes no cumplen criterios de buen control para las guías actuales de anemia y metabolismo calcio-fósforo.
34. Factores de riesgo de lesión renal en lactantes tras la primera ITU febril. Evaluación prospectiva de la estrategia del diagnóstico de imagen inicial y del seguimiento ambulatorio posterior
R. Hernández, J. Marín, E. García-Muñoz, A. Pineda, S. Pons, E. Muñoz y L. Juan
Hospital Universitario Dr. Peset. Valencia. España.
Objetivo: Identificación de factores de riesgo de lesión aguda y cicatriz en lactantes tras la primera ITU febril.
Material y método: Estudio prospectivo: 132 niños < 12 meses, ecografía prenatal normal, hospitalizados por ITU febril (> 38,0 °C). Imagen: ecografía (US-1) (< 5 días), DMSA-1 (< 7 días), cistografía (0-8 semanas) y seguimiento protocolizado (recurrencia). US-2 (12 meses) en todos los pacientes y DMSA-2 (12 meses), si DMSA-1 patológico y/o ITU recurrente.
Resultados: Lesión aguda (DMSA-1) en 43 niños (33 %), RVU ≥ G-III en 15 (12 %) y cicatriz (DMSA-2) en 8 (6 %). Lesión aguda asociada a enfermedad febril (≥ 24 h), proteína C reactiva (≥ 50 mg/l) y RVU ≥ G-III: OR = 6,83 (IC = 2,96-15,74, p < 0,001), 6,86 (IC = 2,73-17,23, p < 0,001) y 24,14 (IC = 3,02-193,15, p < 0,001), respectivamente. DMSA-1 patológico es un buen predictor de RVU ≥ G-III (OR = 12,2; IC = 2,1-71,5, p < 0,01). Cicatriz en 8/58 niños (13,8 %); en todos la enfermedad febril previa > 24 h.
Hay mayor riesgo de cicatriz si el ITU es recurrente (OR = 8,60; IC = 1,35-54,64; p < 0,05) y/o RVU ≥ G-III (OR = 12,33; IC = 2,13-71,57; p < 0,01), pero no RVU < G-III.
Conclusión: La enfermedad febril (> 24h) previa al tratamiento aumenta el riesgo de lesión aguda y de cicatriz. Sólo RVU ≥ G-III y la recurrencia (independiente del RVU) se muestran factores de riesgo de cicatriz. El DMSA-1 anormal es un buen predictor de RVU ≥ G-III, pues permite decidir la conveniencia de la cistografía.
35. Evolución de ectasia piélica antenatal
T. Alarcón, L. Martínez, P. Donado, M. Muro y C. Aparicio
Hospital Universitario. Getafe. Madrid. España.
Objetivos: Estudiar evolución de ectasia piélica antenatal (EPA).
Material y métodos: 100 pacientes con EPA (≥ 4 mm en EG ≤ 33 semanas y/o ≥ 7 mm en ≥ 33 semanas) Resultados: 74 % varones. Derecha/izquierda 1:1. Correlación posnatal 72 %. 76 % evolución favorable. El 24 % asocian patología nefrourológica (8 RVU, 5 estenosis, 6 megauréter, 5 otras). CUMS en 57. RVU el 14 % (8 niños). Grados: I-III 84,4 %, IV-V 15,4 %. Se derivaron a urología 3 casos (37,5 %). Renograma en 44.
Presentaron estenosis 5 (11,3 %). ITU el 13 %: RVU 1 (12,5 % de RVU), estenosis 1 (20 % de estenosis). De las EPA con afectación parenquimatosa en la ecografía (6), todas asociaron patología nefrourológica; ITU 2 (33 %). De las EPA con dilatación calicial/ureteral (24), asociaron patología el 45,8 %; ITU 6 (25 %). De las ectasias simples (69), presentaron patología 6 casos (8,6 %) e ITU 5 (7,2 %). Las estenosis y el RVU IIIIV, presentaron diámetro piélico persistente ≥ 8 mm.
Conclusiones:1. Las malformaciones nefrourológicas son más frecuentes en los pacientes con ectasia antenatal con dilatación calicial/ureteral o afectación del parénquima en ECO. 2. En nuestra serie, la presencia de RVU no aumenta el riesgo de ITU. 3. La mayoría de las ectasias simples tienen evolución favorable, por lo que un seguimiento conservador con ecografías seriadas podría ser suficiente.
36. Nuevos factores de riesgo cardiovascular, sensibilidad gustativa salina y tensión arterial en niños obesos
L. Somalo, S. Málaga, J.J. Díaz, M.A. Diéguez, M.S. Zapico, J. Argüelles y M. Vijande
Hospital Universitario Central de Asturias. Oviedo. España.
Introducción: La obesidad está íntimamente relacionada con la elevación de la presión arterial (PA) durante la infancia. La proteína C reactiva (PCR) no es sólo un marcador de riesgo, sino que puede desempeñar un papel en las consecuencias deletéreas de la misma. La adiponectina es una proteína plasmática derivada del tejido adiposo con propiedades antiaterogénicas. La sensibilidad gustativa salina no ha sido estudiada hasta ahora en sujetos obesos.
Objetivo: Estudiar en niños obesos las concentraciones de PCR, adiponectina y la distribución de la PA, así como otros factores de riesgo cardiovascular clásicos y la sensibilidad gustativa salina.
Diseño: Estudio transversal, analítico, con grupo control.
Sujetos y métodos: 27 niños obesos (IMC ≥ P95) de 11,9 ± 2,7 años (18 varones) y 27 controles (IMC < P95) de la misma aula que los obesos, pareados en sexo y edad (11,2 ± 2,7 años).
Se realizaron medidas antropométricas y de PA. Se determinaron parámetros analíticos de perfil lipídico, PCR y adiponectina. La sensibilidad gustativa salina se exploró determinando el umbral gustativo salino para la menor concentración de una solución de cloruro sódico. Se obtuvo consentimiento familiar. Para el análisis estadístico se aplicó la prueba t de Student. El estudio fue parcialmente financiado por una ayuda de investigación de la FESV-2003.
Resultados: Los niños obesos mostraron mayor PA sistólica (125,5 ± 9,6 frente a 115,9 ± 11,5 mmHg; P = 0,002) pero igual TAD (67,6 ± 8,6 frente a 64,2 ± 9,8 mmHg; P = N.S.) y valores más altos de PCR (1,6 ± 1,4 frente a 0,7 ± 1,3 mg/l; P = 0,015) y triglicéridos (72,5 ± 40,3 frente a 53,4 ± 21,9 mg/dl; P = 0,04). Los valores de HDLC fueron significativamente menores (53,2 ± 11,2 frente a 67,2 ± 15,7 mg/dl; P = 0,001). El grupo de obesos mostró concentraciones de adiponectina que no difirieron de los controles (13,4 ± 4,2 frente a 15,6 ± 5,6 mg/l; P = N.S.). El mismo comportamiento siguió el umbral gustativo salino (5,0 ± 3,3 frente a 4,2 ± 3,0 mmol/l; P = N.S.).
Conclusión: Los niños obesos mostraron valores más altos de TAS, PCR y triglicéridos y menores de HDL-C que los controles. La adiponectina no se confirma como marcador de obesidad en la muestra pediátrica estudiada.
37. Influencia de la obesidad y del peso al nacer en el fenotipo de presión arterial clínica y ambulatoria en adolescentes
C. Morales-Carpi, E. Carvajal, M.I. Torró, F. Aguilar, C. García-Vicent, J. Álvarez y E. Lurbe
Consorcio Hospital General Universitario. Valencia. España.
Objetivo: Analizar la interacción entre sobrepeso/obesidad y peso al nacimiento (PN) en la PA clínica y ambulatoria en adolescentes.
Sujetos y métodos: Se incluyeron adolescentes (edad media 13,3 años) con sobrepeso/obesidad moderada (175) y un grupo control (163) de similar edad y distribución por sexos. Mediante el PN y presencia o ausencia de sobrepeso/obesidad se agruparon los adolescentes en 4 subgrupos: 1. No obesidad y PN > 2,800 g (n = 108). 2. No obesidad y PN < 2,800 g (n = 55). 3. Sobrepeso/obesidad y PN > 2,800g (n = 126). 4. Sobrepeso/ obesidad y PN < 2,800g (n = 49).
Resultados: Las PA sistólicas, clínica (101,2 ± 0,9, 103,1 ± 1,3, 104,3 ± 0,8, 108,6 ± 1,3; p < 0,001), ambulatoria de día (114,6 ± 0,8, 117,7 ± 1,1, 117,4 ± 0,7, 119,6 ± 1,2, p = 0,002) y ambulatoria de noche (102,0 ± 0,8, 105,7 ± 1,1, 105,2 ± 0,7, 107,6 ± 1,1, p < 0,001) fueron significativamente mayores en el grupo de sobrepeso/obesidad y PN < 2,800 g. En el análisis de regresión lineal múltiple, ambos PN (p = 0,013; p = 0,041) y el percentil de IMC (p < 0,001, p = 0,002) fueron determinantes independientes de la PA sistólica clínica y ambulatoria, respectivamente.
Mientras que existía una relación directa entre las PA sistólicas y el IMC, la relación era inversa con el PN.
Conclusión: La programación fetal y una ganancia excesiva de peso tienen un efecto adicional en el fenotipo de PA, aumentando el riesgo de hipertensión en etapas tempranas de la vida.
38. ¿Es eficaz la darbepoetina en pacientes con regular respuesta a la eritropoyetina?
C. Fernández, M. Navarro, L. Espinosa, J. Bravo, M. Melgosa y C. Criado
Hospital Universitario La Paz. Madrid. España.
Objetivo: Evaluar la eficacia de la conversión de eritropoyetina beta a darbepoetina alfa.
Material y métodos: Se comparan parámetros hematológicos de 9 pacientes (7 niños y 2 niñas) de edad 11,6 ± 5,7 años con FG: 24 ± 9,7 ml/min/1,73 m2 tratados con eritropoyetina beta y convertidos a darbepoetina por respuesta incompleta.
Resultados: ß-EPO ß-EPO darbepoetina darbepoetina: 6 m, 3 m, 3 m, 6 m. Hb (g/dl): 10,5 ± 0,8; 10,9 ± 1,3; 12,3 ± 0,6; 12,2 ± 0,7. Hto (%): 30 ± 2,3; 32 ± 3,7; 36 ± 2; 35 ± 1,8. Ferritina (ng/ml): 238 ± 150; 231 ± 176; 299 ± 230; 229 ± 126. IST (%): 24 ± 11; 30 ± 8; 30 ± 14; 38 ± 13. Dosis (UI/kg/sem): 115 ± 47; 141 ± 211; 136 ± 85; 95 ± 57; Intervalo (días): 6,6 ± 1; 5,7 ± 1,9; 9 ± 3,5; 13 ± 6. Diferencia significativa en los valores de hemoglobina y hematocrito en el tratamiento con darbepoetina alfa frente a eritropoyetina beta (p = 0,03), con dosis similares pero con un intervalo significativamente menor (p = 0,05). No hay diferencias al comparar los otros parámetros. Todos los pacientes corrigieron la anemia (Hb > 11,5 g/dl) al tercer mes de tratamiento con darbepoetina.
Conclusiones: La darbepoetina es más eficaz en la corrección de la anemia; alcanza la hemoglobina deseada al tercer mes de tratamiento, sin precisar incremento en las dosis y con mayor intervalo de administración.
39. Síndrome hemolítico-urémico. Revisión de 55 casos
A. Giménez Llort, J.A. Camacho Díaz, J. Vila Cots, A. Vila Santandreu, M. Suñol Capella y C. González Mancilla
Hospital Sant Joan de Déu. Barcelona. España.
Objetivos: 1. Describir la epidemiología, formas clínicas y analíticas de los pacientes. 2. Describir las complicaciones tanto renales como extrarrenales y el tipo de tratamiento requerido. 3. Comparar y relacionar nuestros datos con la bibliografía actual.
Material y métodos: Estudio observacional, longitudinal y descriptivo en todos los pacientes afectados por el síndrome hemolítico-urémico (SHU), 55, desde enero de 1974 hasta junio de 2006.
Resultados: La edad media fue de 2 años y 11 meses. Destaca la presencia de hipocomplementemia familiar en un caso. Ingresados en verano, 34 niños. SHU típico (positivo a diarrea) 48 casos, aislándose salmonella enteritidis y E. coli 0157:H7.
SHU atípico (negativo a diarrea) 7 casos, destacando 2 procesos respiratorios de etiología estreptocócica. Recuento de plaquetas normales en un caso. Procedimientos: Biopsia renal: 18 pacientes. Diálisis peritoneal: 25 casos. Complicaciones: en el grupo D positivo un caso de necrosis cortical que requirió trasplante renal, otro niño ingresó cadáver y la necropsia confirmó SHU. En el grupo D negativo un paciente con SHU familiar, hipocomplementemia e hipertensión arterial maligna.
Conclusiones:1. Baja incidencia en nuestro medio. 2. Un paciente con plaquetas normales. 3. Un paciente afectado de SHU familiar, recurrente y con hipocomplementemia. 4. Indicadores como la leucocitosis, oligoanuria, hipocomplementemia no influyeron en el curso de la enfermedad. 5. Mortalidad en un paciente.
40. Nefropatía lúpica en la infancia. Evolución a largo plazo
L. Espinosa, M. Melgosa, A. Peña, M.L. Picazo, R. Merino, M. Navarro
Hospital Universitario La Paz. Madrid. España.
Objetivo: Evaluar la evolución a largo plazo de los pacientes con nefropatía lúpica (NL).
Material y métodos: Análisis retrospectivo de las historias clínicas de 23 niños diagnosticados de lupus eritematoso sistémico (LES) con participación renal desde 1983 a 2005.
Resultados: Estudiamos 18 mujeres y 5 varones con edad 11,9 ± 1,9 años (8,4-14,9 años). Todos tuvieron microhematuria inicial, 22 (96 %) proteinuria y 10 (44 %) filtrado glomerular disminuido. En 20 pacientes con biopsia renal el diagnóstico anatomopatológico fue: clase II 3 (13 %), III 7 (30 %), IV 8 (35 %), V 2 (9 %). En 1 caso estuvo asociada a proliferación mesangial y en 6, a GN membranosa. Realizamos tratamiento de inducción con corticoides en todos los pacientes, asociado a ciclofosfamida (CF) IV en 5 casos (1 clase III y 4 clase IV), CF oral en 4 (1 clase III y 3 clase IV), mofetil micofenolato (MMF) en 1 de clase IV y azatioprina en 2 (1 tipo II y otro tipo V). Bolos de metilprednisolona empleamos en 5 casos, 4 con clase IV y 1 clase III con manifestaciones sistémicas graves. El mantenimiento se ha hecho con bolos trimestrales de CF en 4, azatioprina en 4, MMF en 3 y exclusivamente corticoides en 9 (3 de ellos los que recibieron CF oral). Recaídas de NL presentaron 10 pacientes. Tras una evolución de 5,8 ± 4,8 años (1-23 años), 2 pacientes han fallecido, 13 están en remisión total, 5 presentan alteraciones del sedimento urinario, 3 manifestaciones extrarrenales y 1 está en recaída. IRC han desarrollado 2 pacientes, ninguno IRT. De los 21 vivos sólo 3 (13 %) no reciben ningún tipo de tratamiento, 5 están con MMF, 3 con azatioprina y 2 con CF, 15 mantienen los corticoides (8 a diario y 7 en alterno).
Conclusiones: La evolución de la NL en nuestros pacientes ha sido buena, y no hay ninguno en IRT. El tratamiento debe ser agresivo y prolongado por la elevada tasa de recaídas.
PÓSTERS
01. Cistogammagrafía directa. Utilidad en la detección del reflujo vesicoureteral en pacientes con hidronefrosis prenatal
A. García Henares, J. Margarit Mallol, S. Vallejo Aparicio, C. Grande Moreillo, M. Buxeda Figuerola y Ll. Tobeña Boada
Hospital Mutua de Terrassa. Barcelona. Barcelona.
Objetivo: La radiación recibida en una cistografía convencional es del orden de 20 veces superior a la de una cistografía isotópica. La sensibilidad de esta última es más alta en el diagnóstico de reflujo vesicoureteral. Planteamos su utilización en la detección de éste, en pacientes con hidronefrosis congénita.
Material y métodos: En el período 2003-2005, realizamos un estudio prospectivo de neonatos con antecedentes de hidronefrosis prenatal, para descartar reflujo vesicoureteral. Nuestro protocolo es: profilaxis antibiótica si se confirma en ecografía a la semana de vida. A las 5 semanas, se realiza nuevo control ecográfico, si la ectasia es superior a 7 Mm, se practica cistogammagrafía directa. En el caso de sexo varón con dilatación o afectación parenquimatosa grave, o que se sospeche duplicidad, se practica cistografía convencional.
Resultados: De los 29 casos estudiados, se detectó reflujo en 6 pacientes (20,6 %). El seguimiento se realizó en algunos casos con cistografía convencional y en otros con isotópica, dependiendo del grado de reflujo. Ninguno de los 23 pacientes en los que se descartó reflujo, presentó complicaciones de tipo infeccioso.
Conclusiones: La cistogammagrafía directa, en el cribado de reflujo vesicoureteral en pacientes con hidronefrosis prenatal es un buen método diagnóstico, con sensibilidad superior a la cistografía convencional y con menor irradiación del paciente.
02. Nefritis focal aguda con urinálisis normales
A. Hervás, J. Fons, J. Marín, S. Ferrando, A. Peris, R. Hernández y P. Correcher
Hospital Lluís Alcanyis de Xàtiva. Hospital Clínico de Valencia. Valencia. España.
Objetivo: La nefritis focal aguda, o nefronía lobar, es una entidad de difícil diagnóstico.
Con frecuencia la sintomatología es poco orientativa y las alteraciones urinarias mínimas, por lo que son los estudios ecográficos (áreas hiperecogénicas unifocales o multifocales que progresivamente se hacen hipoecogénicas) los que sugieren el diagnóstico, que será confirmado por la gammagrafía o TC. Requiere tratamiento precoz y prolongado para evitar la formación de absceso.
Material y métodos: Presentamos 5 casos de nefronía focal con urinálisis normales. Edad entre 2 y 8 años, tres varones. Todos requirieron ingreso hospitalario por cuadro séptico con fiebre alta y afectación del estado general. No presentaban alteraciones semiológicas orientativas, salvo dolor abdominal y en dos casos dolor en fosa renal. En todos la PCR fue superior a 100 mg/l y los hemocultivos negativos. Sólo en dos el urinocultivo fue positivo: Enteroccocus faecalis (en uno 10.000-100.000 ufc/ml). Estudios de imagen sugestivos de nefronía: ecografía 4/5; TC 4/4; DMSA 4/4; cistografía: RVU 1/3.
Conclusiones: La infección del parénquima renal puede cursar con urinálisis normal y urinocultivo negativo. Aunque la ecografía renal es más sensible que en otros tipos de ITU, su normalidad no excluye la nefronía, siendo necesaria la realización precoz de gammagrafía renal y/o TC.
03. Factores de riesgo de daño renal asociado a pielonefritis en 175 niños
E. Izquierdo, A. Fernández, T. Alarcón y C. Aparicio
Hospital Infantil Gregorio Marañón. Hospital Universitario. Getafe. Madrid. España.
Introducción: La edad y el reflujo considerados factores de riesgo de daño renal no parecen ser buenos predictores. La ausencia de claros marcadores recomienda el seguimiento de todos los niños después de una pielonefritis y la necesidad de buscar otros marcadores de riesgo.
Material y métodos: Estudio prospectivo de 175 pacientes ingresados con pielonefritis aguda (PNA) y seguimiento mayor de 6 meses.
Resultados: Desarrollaron cicatrices el 33,3 % independiente de la edad, sexo, germen, sintomatología, hallazgos analíticos o retraso en el diagnóstico. Tampoco se correlacionó con la presencia de reflujo I-III (el 36 % frente al 27 % sin RVU), pero sí con uropatía y/o reflujo IV. En los mayores de 3años se diagnosticó patología miccional (vejiga inestable) en el 55 %, sin diferencia en la asociación de RVU (26 % frente al 35 % sin inestabilidad vesical), ni en el desarrollo de cicatrices. Los hallazgos patológicos en la ecografía aguda tampoco se correlacionaron con daño renal definitivo.
Conclusiones:1. No encontramos asociación entre los factores de riesgo clásicos y desarrollo de cicatrices asociado a pielonefritis. Solamente en uropatía grave. 2. En niños mayores la mitad tenían vejiga inestable pero ni el riesgo de cicatrices ni la presencia de RVU fueron mayores. 3. La ecografía aguda patológica no predijo daño renal.
04. Estudio morfológico de la vía urinaria mediante resonancia magnética antes del mes de vida
A. Cordón Torrell, X. Peric Alsina, J.L. Fernández, R. Rubio, A. Madrid, E. Lara Moctezuma, R. Vilalta y J. Nieto
DIMAS, CRC MAR. Hospital del Mar. Hospital Universitario Vall d'Hebron. Barcelona.
Introducción: En los casos de hidronefrosis grave detectada en período antenatal, se precisa un estudio posnatal tanto de la función como de la morfología renal y de la vía urinaria. La ecografía es la primera exploración de elección para la evaluación morfológica. No obstante, ante una malformación cuyo tratamiento puede ser quirúrgico, es totalmente necesario un diagnóstico preciso del tipo y nivel de anomalía que se va a tratar.
Objetivo: Ante una hidronefrosis patológica posnatal confirmada por ecografía y, tras estudio de posible reflujo vesicoureteral mediante CUMS, nos planteamos la utilización de la UroRM para el estudio morfológico de toda la vía urinaria antes del mes de vida al no poder realizar otros estudios de imágenes (pielografía i.v.; MAG 3) por la corta edad (inmadurez renal).
Material y método: Presentamos 3 casos de hidronefrosis congénita grave detectada en período antenatal en los que la ecografía posnatal muestra signos de sospecha de obstrucción (adelgazamiento del parénquima + dilatación de la vía urinaria) y la CUMS descartó reflujo vesicoureteral. Caso 1: ecografía prenatal, ectasia piélica bilateral, ecografía posnatal hidronefrosis bilateral + megauréter D URO RM hidronefrosis + megauréter bilateral. Caso 2: ecografía prenatal, ectasia piélica bilateral > 15 mm ecografía posnatal. Estenosis en la unión pieloureteral bilateral más grave izquierda URO RM. Estenosis en la unión pieloureteral bilateral más grave izquierda. Caso 3: ecografía prenatal, hidronefrosis más ureterocele derecho más ectasia piélica izquierda. Ecografía posnatal, duplicidad pieloureteral bilateral completa con hidronefrosis de ambos hemirriñones superiores (> en RD) más ureterocele bilateral URO RM, duplicidad pieloureteral bilateral completa con hidronefrosis de ambos hemirriñones superiores (> en RD) más ureterocele bilateral.
Resultados: Los tres casos presentados muestran tres tipos distintos de hidronefrosis congénita. En dos de ellos existe discordancia entre las ecografías prenatal y posnatal, y es la resonancia magnética concluyente en todos ellos.
Discusión: La UroRM ha sido precisa en el diagnóstico de malformación de la vía urinaria a todos los niveles de posible anomalía: 1. A nivel pieloureteral 2. A nivel ureterovesical 3. En la duplicidad de sistemas 4. Ureteroceles intravesicales. En los 3 casos el diagnóstico se estableció antes del mes de vida y permitió un tratamiento quirúrgico precoz, con el consecuente beneficio en la evolución y pronóstico de la enfermedad.
Conclusión: En nuestra experiencia, la UroRM es útil en el diagnóstico precoz de la hidronefrosis grave congénita, proporcionando un diagnóstico preciso sin irradiación para el paciente, sin precisar sedación y sin contraste intravenoso. En el momento actual, planteamos nuestros estudios con contraste (como ya otros autores han publicado), a fin de valorar también la función renal y el grado de obstrucción, evitando la utilización de radiación ionizante.
05. Detección ecográfica prenatal y riesgo de cicatrices en 100 lactantes menores de 1 año con pielonefritis aguda
A. Fernández Escribano, E. Izquierdo García, T. Alarcón y C. Aparicio
Hospital Infantil Gregorio Marañón. Hospital Universitario. Getafe. Madrid. España.
Introducción: Las pielonefritis agudas (PA) en lactantes pueden acarrear mayor riesgo de cicatrices. Un seguimiento precoz de niños en riesgo mediante cribaje prenatal podría disminuirlas.
Pacientes y métodos: Estudio prospectivo de 100 menores de 1 año ingresados con PA. Ecografía prenatal y en la PA, cistografía al mes y gammagrafía al 6.º mes.
Resultados: El 46 % eran varones, edad 5 + 3 meses, 86 % E. coli. Ecografía prenatal normal en 84. De 16 posnatales previas a la PA hay 15 hallazgos: 2 ectopias cruzadas, 3 uropatías y 10 ectasias (en 30 % de ellas se diagnosticó R); cistografía: 29 %; reflujos I-III (R) y 9 % RIV o uropatía (U), estando previamente diagnosticados el 11 % de los R y el 67 % de las U. Tres RIV no estaban diagnosticados. Gammagrafía: el 27 % tienen cicatrices, independientes de las alteraciones ecográficas agudas, germen o presencia de R (el 20 % frente al 26 % sin R,). El 71 % de U tenían cicatrices.
Conclusiones:1. La incidencia de R es igual (30 %) en lactantes con PA con ecografía previa normal o con ectasia por lo que ésta no parece marcador de R. 2. La ecografía prenatal identificó el 70 % de las U pero no 3 niños con R IV 3. Los R I-III no aumentan el riesgo de cicatrices pero sí los grado IV o las U.
06. Hipertensión renovascular en un paciente con neurofibromatosis tipo 1
R. Pardo, L. Somalo, F. Santos y S. Málaga
Hospital Universitario Central de Asturias. Universidad de Oviedo. Oviedo. España.
La frecuencia estimada de la hipertensión arterial (HTA) en pacientes con neurofibromatosis tipo 1 (NF1) es aproximadamente un 1 % y habitualmente secundaria a feocromocitomas y estenosis de las arterias renales. La coartación de aorta en estos pacientes es una causa muy infrecuente de hipertensión.
Caso clínico: Paciente con NF1 que padece HTA desde los 3 años, mal controlada con tratamiento farmacológico. Las pruebas de laboratorio (creatinina sérica, electrolitos, catecolaminas urinarias y aclaramiento de creatinina) fueron normales. La monitorización ambulatoria de presión arterial reveló HTA diurna con valores nocturnos normales. La ecografía Doppler renal demostró patrón anormal de flujo en arteria renal derecha compatible con estenosis. La angio-RM confirmó una coartación grave de aorta abdominal, con oclusión funcional de arteria mesentérica superior y estenosis moderada de arteria renal derecha. La paciente fue intervenida quirúrgicamente, con realización de by-pass aorto-aórtico y reimplantación de arteria renal derecha. Durante los cuatro meses siguientes a la intervención recibió tratamiento hipotensor con nifedipino oral que se suspendió ante la buena evolución clínica. Los controles periódicos en la consulta, tres años después de la cirugía, han sido satisfactorios, con presión arterial normal y función renal conservada.
Comentarios: Es preceptivo el control de la presión arterial en pacientes con NF1, para detectar casos de HTA que en muchas ocasiones pueden requerir tratamiento quirúrgico.
07. ¿Es necesaria la CUMS en el riñón único?
J.J. Gilbert Pérez, M. Antón Gamero, E. García Martínez y J.L. Pérez Navero
Hospital Universitario Reina Sofía. Córdoba. España.
La incidencia de reflujo vesicoureteral (RVU) en niños con riñón único es del 20 % al 30 %. Aunque la evolución del riñón único es favorable, la nefropatía por reflujo podría condicionar peor pronóstico. Actualmente, existe controversia sobre la realización de cistouretrografía miccional seriada (CUMS) en niños con riñón único asintomáticos.
Objetivos: Conocer la incidencia del RVU en pacientes con riñón único funcionante en nuestro centro, y la validez de la ecografía abdominal para el diagnóstico de signos indirectos de RVU en comparación con la CUMS.
Material y métodos: Estudio analítico, retrospectivo, de una cohorte de pacientes con riñón único de nuestro hospital desde marzo de 1991 a octubre de 2005.
Resultados: Se recogieron 80 niños con riñón único.
Se realizó CUMS a 67 pacientes, de los que se detectaron RVU en 18. La sensibilidad de la ecografía como método diagnóstico de RVU en comparación con la CUMS fue del 50 %, que se incrementó a 75 % para RVU de alto grado.
Comentarios: La incidencia de RVU en pacientes con riñón único es mayor que en la población normal. La ecografía podría ser un método diagnóstico válido para el RVU de alto grado en niños con riñón único. Son necesarios estudios que valoren la nefropatía por reflujo en el riñón único a largo plazo.
08. Estudio comparativo de dos técnicas de imagen en la poliquistosis renal autosómica recesiva
A. Casquero, A. Fàbrega, E. Lera, R. Vilalta, L.E. Lara Moctezuma, A. Madrid, J.L. Nieto y E. Vázquez
Hospital Universitario Vall d'Hebron. Barcelona. España.
Objetivo: Describir y comparar los hallazgos de dos técnicas radiológicas (ecografía y angio-RM) en la poliquistosis renal autosómica recesiva, comparando ventajas y desventajas de cada técnica.
Material y métodos: Cuatro pacientes afectados de poliquistosis renal autosómica recesiva. El diagnóstico se realiza por estudio genético, en fase avanzada; fueron estudiados cada uno de ellos, mediante dos técnicas de imagen: ecografía abdominal y angio-RM.
Resultados: La ecografía abdominal mostró en todos los casos el patrón característico de poliquistosis renal AR: con riñones globulosos, aumentados de tamaño, con múltiples quistes de pequeño tamaño (patrón en sal y pimienta) y algunos quistes de mayor tamaño (hasta 2 cm de diámetro). Se hallaron pequeñas calcificaciones renales en tres de los casos estudiados. El parénquima hepático apareció aumentado de ecogenicidad en tres ocasiones (traduciendo fibrosis hepática), y en un caso presentó una alteración de ecogenicidad sugestiva de depósito graso (esteatosis hepática). Se detectaron dilataciones saculares de la vía biliar en tres casos.
Todos los casos presentaron esplenomegalia. Se detectaron imágenes sugestivas de varices esofágicas en una ocasión. Mediante Doppler se visualizó flujo portal centrípeto en todos los casos. La angio-RM mostró: el patrón renal característico de la enfermedad, con riñones aumentados de tamaño y parénquima renal sustituido por quistes (con diámetros variables desde pocos milímetros hasta 1,8 cm). El hígado presentó alteración de la señal con patrón heterogéneo en todas las ocasiones, con quistes de hasta 3 cm de diámetro de predominio periférico. Se evidenció dilatación de vía biliar en 3 casos (formando estructuras quísticas en uno de ellos). Todos los casos presentaron esplenomegalia homogénea. Se detectó adelgazamiento simétrico de ambas arterias renales en todas las ocasiones, sin signos sugestivos de estenosis. Se detectó en una ocasión una arteria hepática de trayecto tortuoso. Se detectaron varices esofágicas incipientes en una ocasión y manifiestas en dos ocasiones.
Discusión: Se ha discutido mucho sobre las aportaciones de las distintas técnicas de imagen en el diagnóstico de la poliquistosis renal autosómica recesiva. En la fase avanzada de la enfermedad (con filtrado glomerular < 10 ml/min/1,73 m2), tanto la ecografía como la realización de una angio-RM aportan información relevante. 1. Ambas resultan útiles para describir el patrón renal típico de la enfermedad. Por lo tanto, para el diagnóstico cualquiera de las dos técnicas nos es útil. La RM muestra mejor el patrón de quistes y dilataciones saculares intrahepáticos 2. La ecografía muestra frecuentemente pequeñas calcificaciones que no se visualizan por RM. Por ecografía también se sospechó en una ocasión depósito graso hepático que pasó inadvertido en la RM. La ecografía detecta depósitos tanto grasos como cálcicos, en ambos parénquimas renal y hepático que pasan inadvertidos con la resonancia; ésta es la gran ventaja de la ecografía sobre la resonancia. 3. La angio-RM permite definir anatómicamente las ramas arteriales de la aorta abdominal y su calibre (hallamos arterias renales delgadas en todos los casos), y los vasos venosos (mesentéricos y eje espleno-portal). Estos datos resultan muy útiles ante un eventual trasplante empato-renal. Por angio-RM se documenta la existencia de varices esofágicas desde su fase más incipiente, lo que junto con otros hallazgos como la existencia de esplenomegalia (también visible por ecografía) permite sospechar de forma indirecta la existencia de hipertensión portal. 4. Para el diagnóstico no es igual de útil cualquiera de las dos técnicas, pero para el estudio de las complicaciones cada técnica tiene sus ventajas. Para detectar hipertensión portal es mejor la angio-RM y para detectar calcificaciones o depósito graso es mejor la ecografía 5. Y siempre antes de planificar el tipo de trasplante renal o hepato-renal, es necesario un estudio del árbol vascular arterial y los vasos venosos del eje espleno-portal, por lo cual es necesario realizar una angio-RM. 6. Por lo cual, creemos que ambas técnicas son complementarias y no son excluyentes entre sí.
09. Infarto renal segmentario
J. Candel, Y. Castilla Fernández, R. Vilalta, L.E. Lara Moctezuma, A. Madrid, J.L. Nieto, P. García Peña y M. Pérez
Hospital Universitario Vall d'Hebron. Barcelona. España.
Introducción: El infarto renal segmentario es mucho más frecuente en la edad pediátrica y es el resultado de una estenosis o una oclusión de pequeñas arteriolas segmentarias.
Objetivo: Presentar dos casos de infarto renal segmentario, los cuales clínicamente se manifestaron por hipertensión arterial grave, alcalosis metabólica hipokaliémica, hiponatremia y concentraciones altas de actividad de renina plasmática (ARP) y aldosterona.
Presentación de los casos. Caso 1: niña de 5 años, sin antecedentes relevantes. Ingresa para estudio de hipertensión arterial con tensiones arteriales de 160/110, detectadas por médico de cabecera en una visita por hematuria macroscópica. Caso 2: niña de 5 años ingresa a nuestro hospital por una emergencia hipertensiva. Había presentado dos convulsiones tónico clónico generalizadas autolimitadas mientras dormía. Tensión arterial al ingreso de 180/120. La emergencia hipertensiva fue tratada con nitroprusiato y urapidilo intravenoso, normalizándose la tensión arterial y corrigiéndose la alcalosis hipokaliémica y la hiponatremia. Luego se continuó con tratamiento oral con labetalol, nifedipino y losartán. En los casos 1 y 2 la clínica es hipertensión arterial grave, emergencia hipertensiva, convulsiones, analítica hiponatremia (131 meq/lt), alcalosis metabólica, hipokalemia aguda (K 2,8), hipokalemia grave (K 3,1), actividad de renina 32,29, actividad de renina 41, aldosterona 1.379 mmol, aldosterona 136 ng/dl, función renal normal, ecografía aumento riñón izquierdo, aumento ambos riñones, renal sin alteración anatómica. Angio-TC en pequeña zona avascular, pequeña zona avascular en polo inferior del riñón R. Derecho en parte media derecho de 1,5 x 1,5 cm tamaño de 1,5 x 1,5 cm arteriografía. En ambos casos se localiza el segmento afectado selectiva y nos identifica arteria renal renina selectiva vena renal derecha/izquierda.
Ratio > 1,5 ratio > 1,5 tratamiento quirúrgico farmacológico. Resección del segmento infartado, nefrectomía parcial polo inferior 4 x 2,4 cm órganos diana ecocardiografía.
Normal hipertrofia ventricular izquierda, electrocardiograma normal, hipertrofia ventricular izquierda, fondo de ojo normal, pequeñas hemorragias puntiformes. Evolución posterior a los 6 años completa, remisión 1 año descenso progresivo de ARP. Sin tratamiento farmacológico, buen control con tratamiento médico, ecografía reducción del área afectada, anatomía patológica anomalía vascular localizada en arterias intercorticomedulares, hiperplasia de la íntima con oclusión total del lumen arterial con isquemia y atrofia del tejido renal.
Conclusiones: El tratamiento de elección es el quirúrgico siempre que sea abordable; la resección quirúrgica es curativa. El primer paciente es tratado con nefrectomía parcial. En cambio, el segundo se trata sólo con tratamiento médico por la buena respuesta y la dificultad quirúrgica debido a la localización
del infarto. La alcalosis metabólica hipokaliémica para ser consecuencia de la activación del sistema renina-angiotensina-aldosterona. La depleción de sodio puede ser explicada por el modelo de Goldblatt, como compensación del riñón contralateral sano, el cual muestra hay volumen urinario elevado, mayor excreción de sodio y aumento de aclaración de creatinina.
Esto muestra una hiperperfusión del riñón sano (aumento de volumen ecográfico). En la hipertensión renovascular la única forma de llegar al diagnóstico es la arteriografía selectiva, que nos ayuda a identificar la arteria segmentaria tributaria de ese territorio vascular.
10. Trombosis de senos venosos cerebrales como complicación de síndrome nefrótico: a propósito de un caso
T. Molins Castiella, J. Hualde Olascoaga, E. Rupérez García, I. Nadal Lizabe y M.J. Paloma Mora
Hospital Virgen del Camino. Pamplona. España.
Introducción: Entre las complicaciones del síndrome nefrótico, los fenómenos trombóticos suponen el 2-5 %. Pueden producirse en cualquier zona de la red vascular, y es la trombosis de vena renal la más frecuente.
Objetivo: Presentar un caso de trombosis de senos venosos cerebrales en un paciente con síndrome nefrótico.
Caso clínico: Niño de 7 años con síndrome nefrótico corticodependiente, en cuarta recaída, en tratamiento con prednisona, con diplopia, vómitos y cefalea de 48 horas de evolución. Exploración física: parálisis del VI par craneal derecho y borramiento de papila izquierda, resto de exploración neurológica normal. Edemas pretibiales, palpebrales y ascitis moderada. PA normal. Pruebas complementarias: RM craneal: trombosis venosa de seno transverso derecho y sagital superior con parénquima normal. Presión intracraneal (Pic) > 50 mmH2O. Estudio de coagulación: trombocitosis, hiperfibrinogenemia, descenso de antitrombina III. Hipercolesterolemia. Evolución: sigue tratamiento con heparina BPM y punciones lumbares evacuadoras, con disminución lentamente progresiva de la Pic.
Rápida mejoría del cuadro neurológico, persistiendo a los 20 días diplopia intermitente.
Conclusión: La trombosis de senos venosos cerebrales es una complicación rara del síndrome nefrótico en la infancia. La sintomatología puede ser poco llamativa, aunque exista marcada hipertensión intracraneal, por lo que puede ser infradiagnosticada si no se realiza una búsqueda dirigida.
11. Cistouretrografía miccional seriada: nuestra experiencia
A.F. Núñez Adán, M. Ibáñez Ruiz, I. Crespo Cobos y M.C. De la Cámara Moraño
Hospital Comarcal Valle de los Pedroches. Pozoblanco, Córdoba. España.
Objetivos: Describir los motivos de solicitud de una CUMS. Determinar si los hallazgos ecográficos y gammagráficos se correlacionan con la gradación del RVU.
Material y métodos: Estudio retrospectivo de todos los niños a los que solicitamos una CUMS en nuestro Hospital en un período de 6 años. La gravedad del reflujo se gradúa de I a V. Se describen los hallazgos ecográficos. Definimos la gravedad de los hallazgos en la gammagrafía renal.
Resultados: Casos: 95. Varones: 64. Mujeres: 31. Edad media: 11,5 meses + / 24. Se solicita una CUMS por: infección urinaria: 61 %, malformación renal prenatal: 18 %, otras patologías: 21 %. El RVU se detecta en 24 casos: 12 varones y 12 mujeres. El 71 % de los casos de RVU tienen una edad igual o inferior a 3 meses de edad. Unidades renales afectadas de RVU: 30. Gradación del RVU: grado I: 2; grado II: 10; grado III: 10; grado IV: 5; grado V: 3. El 83 % de los reflujos grado III o mayor son mujeres. El 50 % de los RVU detectados no presentaban hallazgos ecográficos. La afectación de la gammagrafía renal es proporcional al grado de reflujo.
Conclusiones: En nuestro estudio: El diagnóstico de RVU se realiza fundamentalmente en los primeros 3 meses de edad. La normalidad de la ecografía renal no descarta la presencia de RVU, aunque la gravedad del reflujo sí se relaciona con la existencia de alteraciones ecográficas renales. No se ha encontrado un reflujo de alto grado con gammagrafía renal normal.
12. Quiste congénito de la vesícula seminal: caso clínico
M.A. Pérez Sáez, M.J. Azanza Agorreta, M.E. Palacios López, E. Zuazo Zamalloa y M.A. Echeverría Lizarraga
Hospital de Zumárraga. Guipúzcoa. España.
Introducción: Los quistes de la vesícula seminal congénitos son raros, especialmente su diagnóstico en la edad pediátrica. Se descubren entre la 2.º y 5.º década de la vida, cuando la actividad sexual está en plenitud, o de forma casual porque se asocian a otras anomalías del desarrollo del conducto mesonéfrico. Es bien conocida su asociación a agenesia renal ipsolateral. Habitualmente son asintomáticos.
Caso clínico: Varón de 2 años de raza árabe. Embarazo controlado, diagnóstico prenatal de ectasia renal bilateral.
Ecografía a los 7 días: ectasia piélica izquierda de 9,2 mm de diámetro. Ingresa con 10 días de vida por infección urinaria. Cistouretrografía miccional seriada: reflujo vesicoureteral izquierdo grado IV y derecho grado I. Ecografía al año: imagen quística en la región posterior-izquierda de la vejiga, en relación con uréter izquierdo tortuoso o quiste de vesícula seminal. Ecografía a los 2 años: imagen quística, retrovesical izquierda de 13 x 9 mm. Se realiza RM: quiste de la vesícula seminal izquierda, sin conexión con vejiga ni uréter.
Comentario: El diagnóstico de quiste seminal es raro en la edad pediátrica. Es necesario el diagnóstico diferencial con otras masas de la zona, y el estudio genitourinario por su asociación a otras malformaciones.
13. Prevalencia de IRC en edad pediátrica en Euskadi. Informe preliminar
G. Ariceta, M. Aguirre, R. Areses, B. Orive, M.C. Sánchez, I. Martínez y A. Magaz
Hospital de Cruces, Baracaldo, Vizcaya. Hospital de Donostia, San Sebastián. Hospital Txagorritxu, Álava. Unidad de Información sobre Pacientes Renales (Unipar), Servicio Vasco de Salud. España.
Se desconoce la prevalencia de la IRC en tratamiento no sustitutivo con diálisis (D) o trasplante (T) en nuestra comunidad. Tampoco existen datos de IRC leve-moderada o grave prediálisis en población.
Objetivo: Iniciar un registro de IRC global en edad pediátrica en Euskadi.
Métodos: Análisis retrospectivo transversal de historias clínicas a 31 de diciembre de 2005, y filtrado glomerular estimado (GFRe) (Schwartz, en pacientes con GFRe < 90 controlados en las Unidades de Nefrología Pediátrica. Población: 84 pacientes (56 niños 67 % y 28 niñas 33 %, relación 2:1). Resultados: IRC preterminal, n = 32 (38 %), de md (p25; p75) 11,4 años (6,8-16,9). Diagnóstico: glomerulopatía n = 4 (12 %), nefropatía estructural (hipoplasia-displasia) n = 13 (41 %), uropatía obstructiva n = 3 (9 %), PN/Nefritis intersticial n = 5 (16 %), congénitas n = 3 (9 %), nefrotoxicidad n = 3 (9 %), sepsis 1 (3 %). Estadio IRC II (CCr 60-90), n = 9; IRC III (CCr 30-60), n = 12; IRC IV (CCr 15-30), n = 9, IRC V (CCr < 15), n = 2. IRC-tratamiento sustitutivo: n = 52 (61 %), de edad media = 14 años. Diálisis: n = 4, T renal (incidentes): n = 7, T renal (prevalentes) n = 41.
Comentario: Es necesario conocer la prevalencia e incidencia de la IRC en la edad pediátrica para ofertar una atención de calidad y asegurar la correcta planificación de recursos asignados.
14. Eficacia del tratamiento con darbepoetina en niños con insuficiencia renal crónica
C. Fernández, M. Navarro, M.C. Meseguer, A. Alonso, A. Peña y C. Criado
Hospital Universitario La Paz. Madrid. España.
Objetivo: Evaluar la eficacia del tratamiento con darbepoetina alfa.
Material y métodos: Análisis retrospectivo de 9 pacientes (7 niños, 2 niñas) de edad 2,9 ± 4,9 años con FG: 20,6 ± 9,3 ml/ min/1,73 m2 tratados con darbepoetina. Se comparan parámetros hematológicos pretratamiento y a los 3, 6 y 12 meses.
Resultados: Pretratamiento: 3 m, 6 m, 12 m. Hb (g/dl): 9,4 ± 1,1; 12,9 ± 1,5; 13,2 ± 1,1; 12,5 ± 0,5. Hto (%): 27 ± 3,4; 40 ± 5,2; 40 ± 4,7; 36 ± 1,7. Ferritina (ng/ml): 412 ± 295; 130 ± 95; 170 ± 96; 140 ± 49. IST (%): 39 ± 21; 25 ± 12; 34 ± 11; 37 ± 24. Dosis (UI/kg/sem): 225 ± 126 175 ± 143 139 ± 110. Intervalo (días): 7,9 ± 2,6; 10,7 ± 5,4; 10,5 ± 7. Sin efectos secundarios, salvo dolor local. Diferencia significativa en los valores de hemoglobina y hematocrito a los 3, 6 y 12 meses de tratamiento (p < 0,006).
La ferritina es significativamente menor al tercer y sexto mes de tratamiento (p < 0,05).
Las dosis de precisadas de darbepoetina son significativamente menores a más tiempo de tratamiento (p < 0,05). No hay diferencias al comparar otros parámetros. A los 3 meses sólo 1 paciente persiste con Hb < 11,5 g/dl.
Conclusiones: La darbepoetina es segura y eficaz en la corrección de la anemia, alcanzando la hemoglobina deseada al tercer mes de tratamiento, que se mantiene a los 6 y 12 meses, con menos dosis y mayor intervalo.
15. Insuficiencia renal crónica y anemia. Experiencia de un centro
C. Fernández, M. Navarro, L. Espinosa, J. Bravo, M. Melgosa y A. Peña
Hospital Universitario La Paz. Madrid. España.
Objetivo: Epidemiología de la anemia en una población pediátrica con insuficiencia renal crónica (IRC).
Material y métodos: Análisis retrospectivo de 248 (174 niños, 74 niñas) pacientes con IRC seguidos entre 1980 y 2002. Se comparan parámetros hematológicos de los pacientes con FG > 60 ml/min/1,73 m2; FG: 30-60 ml/min/1,73 m2 y FG < 30 ml/min/1,73 m2 antes de ser tratados con eritropoyetina (EPO).
Resultados: FG < 30, FG 30-60, FG > 60; N = 106, N = 153, N = 159. Hb (g/dl): 11 ± 2; 12,2 ± 1,7; 12,9 ± 1,3. Hto (%): 33 ± 6,5; 36 ± 5; 38 ± 3,7. Ferritina (ng/ml): 123 ± 116; 105 ± 126; 66 ± 79. IST (%): 24 ± 19; 24 ± 8; 22 ± 12. Dosis de hierro: 3,4 ± 2,3; 3,5 ± 3,8; 3,2 ± 1,3. Diferencia significativa en los valores de hemoglobina y hematocrito en los pacientes con FG inferior a 30 ml/min/ 1,73 m2 respecto a los otros 2 grupos. Diferencia significativa de ferritina en el grupo con mejor FG. No hay diferencias en los otros parámetros. El porcentaje de anémicos (Hb < 11 g/dl) fue: período con FG > 60: 9,6 %; FG 30-60: 20,7 %; FG < 30: 52,9 %. Requirieron tratamiento con EPO el 3,6 % (FG > 60), 15,7 % (FG 30-60) y 34 % (FG < 30).
Conclusiones: Se objetiva significativamente más anemia con filtrado glomerular inferior a 30 ml/min/1,73 m2. El 40 % de los niños con IRC requieren tratamiento con eritropoyetina, en mayor proporción a menor filtrado glomerular.
16. Insuficiencia renal aguda por aciclovir, ¿un efecto secundario infraestimado?
F. Vela Enríquez, A. Rosa Sánchez, Vázquez, A. Vicente Pintor y F. Cañabate Reche
Hospital de Poniente. Almería. España.
Introducción: El aciclovir es un fármaco de primera elección para combatir infecciones por herpesviridae. Los efectos secundarios más frecuentes son intolerancia gastrointestinal y flebitis. Sin embargo, también se han descrito complicaciones neurológicas y nefrotóxicas. El mecanismo de nefrotoxicidad es actualmente incierto, y se postula como causa su baja solubilidad y las elevadas concentraciones que alcanza en el túbulo renal.
Caso clínico: Presentamos dos pacientes que tras administrar aciclovir intravenoso entraron en insuficiencia renal aguda. Caso 1: paciente de 12 años con tuberculosis pulmonar y herpes genital. Inicia tratamiento frente tuberculosis con 4 fármacos y aciclovir para tratamiento del herpes genital. Presenta insuficiencia renal no oligúrica a los 5 días que se trata de forma conservadora y se recupera a los 5 días de retirar el fármaco. Caso 2: niña de 12 años de edad con meningitis linfocitaria que inicia tratamiento con aciclovir. A los 5 días de iniciar el tratamiento se detecta insuficiencia renal no oligúrica que se trata de forma conservadora, con recuperación completa de la función renal en seis días tras retirar el fármaco.
Comentarios:1. La insuficiencia renal aguda secundaria a aciclovir, aunque descrita, probablemente sea infraestimada al no realizarse controles analíticos en pacientes que lo toman de forma ambulatoria. 2. La administración conjunta de medicación potencialmente nefrotóxica en pacientes en estado de deshidratación subclínica puede aumentar la probabilidad de sufrir insuficiencia renal aguda, por lo que hay que estar más alerta en estos casos. 3. La asociación de administración lenta de medicación con hiperhidratación previa del paciente posiblemente sea la mejor estrategia para disminuir los casos de insuficiencia renal secundaria a aciclovir.
17. Evaluación a largo plazo del tratamiento con hormona del crecimiento en nuestros pacientes con cistinosis nefropática
E. Lara, R. Vilalta, A. Madrid, A. Vázquez, R. Jordán, L. Caridad, M. Català, M. Semper, J. Escribano, J.C. Rojo y J.L. Nieto
Hospital Universitario Vall d'Hebron, Barcelona. Hospital de Granollers, Granollers, Barcelona. Hospital de Valls, Valls, Tarragona. Hospital de Reus, Reus, Tarragona. Hospital Parc Taulí, Sabadell, Barcelona. España.
Introducción: La cistinosis es una enfermedad metabólica caracterizada por la acumulación de cistina en diferentes tejidos y órganos, produciendo en forma progresiva la disfunción de éstos. El retraso de crecimiento es una característica de los pacientes cistinóticos. El promedio de talla final de varones cistinóticos es de 136,5 cm y en mujeres, de 124 cm. Las curvas de crecimiento de esta población están mejorando en los últimos años debido al tratamiento precoz con suplementos de líquidos, electrolitos y la terapia farmacológica (indometacina y cisteamina). El retraso en el brote puberal es típico en esta enfermedad.
Material y métodos: El objetivo de este trabajo es evaluar si el tratamiento con hormona del crecimiento (rhGH) mejora la velocidad de crecimiento en nuestra población de niños con cistinosis, con diverso grado de función renal.
Resultados: 9 pacientes, 7 niñas y 2 niños; promedio de edad 4 años (rango de 9 meses hasta los 12 años); función renal filtrado glomerular normal 7, IRC terminal 1 caso y trasplantado renal, 1 caso. El promedio de retraso de talla es 1 Dst., el promedio de velocidad de crecimiento es 6 cm/año (rango de 2 a 8 cm), la velocidad de crecimiento estandarizada (HV/SDS) media 1,9, DE 2,4 (rango de 0,078 a 6,9; el promedio de tiempo en tratamiento con Gh es 4,8 años (rango de 4 meses a 9 años), el promedio de dosis de Gh es 1,2 mg/día. No hemos tenido efectos secundarios en el tratamiento con Gh en este grupo de pacientes.
Conclusiones: Los resultados son muy alentadores por la buena respuesta al tratamiento. El tratamiento precoz y adecuado con cisteamina (mediado por la cistina intraleucocitaria) mejora el crecimiento en estos niños y mantiene un filtrado glomerular normal retrasando la llegada a IRC. El tratamiento con Gh mejora la velocidad de crecimiento en los pacientes cistinóticos independientes del grado de función renal. El tratamiento con Gh en los pacientes cistinóticos es efectivo y seguro.
18. Tratamiento con hormona de crecimiento recombinante (RGH) en la insuficiencia renal crónica (IRC). Problemática en España
J. Martín Govantes
Hospital Universitario Virgen del Rocío. Sevilla. España.
Introducción: El 50 % de los pacientes pediátricos con IRC alcanzan una talla inferior a la genéticamente determinada. La etiología es multifactorial. A pesar de la corrección de otros factores, en un porcentaje importante persiste hipocrecimiento debido a resistencia hepática a GH (déficit de IGF-I) y de condrocitos. La utilización de rGH ha demostrado aumento de velocidad de crecimiento (VC) en pacientes seleccionados. Utilización de rGH en España: las indicaciones del Ministerio de Sanidad (10 de octubre de 2003) son muy restrictivas: 1. Se exigen como criterios auxológicos la coexistencia de Z score de talla > 2 DE y VC < P10. 2. Es criterio de exclusión el trasplante renal. La aplicación de estas normas origina que, pacientes con retraso de talla y VC de crecimiento normal tengan una talla baja final, al igual que niños trasplantados con déficit pretrasplante. Es evidente que estos criterios no son cumplidos, como lo demuestra que el 38 % de los trasplantados reciben rGH (REPIR, 2004), y varían las indicaciones, incumpliendo la legislación vigente en distintas comunidades autónomas.
Conclusiones:1. Es necesario exigir del Ministerio de Sanidad la modificación de la normativa vigente. 2. En la situación actual, los pacientes de determinadas comunidades sufren una clara discriminación con respecto a las de otras.
19 Parámetros de estrés oxidativo. ¿Están más elevados en la pielonefritis aguda?
M. Espino Hernández, A. Granados Molina, B. Bonet Serra, M. Viana, I. Buhigas López y E. Parra Cuadrado
Fundación Hospital Alcorcón. Universidad CEU San Pablo. Madrid. España.
Existen datos que sugieren que en las pielonefritis podría haber una mayor generación de radicales libres (RL) y un aumento de sustancias que reaccionan con el ácido tiobarbitúrico (TBARS), productos derivados de la reacción de los RL con los lípidos. Las vitaminas A y E se consideran antioxidantes exógenos cuyo papel sería limitar el daño producido por lo mismos.
Objetivo: Determinar las concentraciones de TBARS en plasma y orina en niños con pielonefritis (PN) y compararlos con los de otras patologías C. Analizar el perfil de las vitaminas antioxidantes.
Pacientes y método: Se estudiaron 37 niños: 25 diagnosticados de PN y 12 con infecciones localizadas fuera del tracto urinario (C). De todos ellos se obtuvo una muestra de sangre y orina en el momento de su diagnóstico y otra muestra de orina a los 2 días del inicio. Los TBARS se determinaron en plasma y orina.
Resultados: La edad media en P 8,12 meses y 11,29 en C, no significativo (NS). La media de la concentración de vitamina A en P 36,59; C 35,89, NS, la de vitamina E en P 989,43 y en C 896,01 NS. TBARS en plasma en P 10,47 en C 9,92 NS. Cociente TBARS/creatinina en orina en P 0,23, en C 0,16 NS. No encontramos correlación significativa entre ninguno de los parámetros analizados.
Conclusión: Los presentes resultados, si bien preliminares, no sugieren que exista una diferencia entre pacientes afectados de P y otro tipo de infecciones en cuanto a parámetros de estrés oxidativo y vitaminas antioxidantes.
20. Megauréter primario no refluyente detectado prenatalmente. Revisión de nuestra casuística
R. Areses, M. Ubetagoyena, M.A. Urbieta, M.T. Alzueta, I. Eizaguirre, D. Arruebarrena, F. Rodríguez y J.I. Emparanza
Hospital Donostia. Guipúzcoa. España.
Objetivos: Analizar la evolución del megauréter primario no refluyente.
Material y métodos: Estudio retrospectivo de 58 lactantes. Técnicas diagnósticas: ecografía, DMSA, renograma, función renal y PA.
Resultados: Edad media del diagnóstico posnatal: 24 días; tiempo medio seguimiento: 4 años, 69 % varones, 21 % derechas, 57 % izquierdas, 22 % bilaterales (71 riñones afectados). El 11 % de megauréteres eran de grado 1; el 48 %, de grado 2, y 41 %, de grado 3. El 85 % del tratamiento era conservador y el 15 %, quirúrgico. Indicaciones quirúrgicas: megauréter muy grave (33 %), T1/2 alargado (33 %), función disminuida (22 %) aumento dilatación (11 %). Edad media de intervención: 71/2 meses. Evolución del trato conservador (49 casos): el 90 % se corrigieron mejoraron en ecografía y el 10 % no experimentaron cambios. Función en el renograma inicial disminuida en sólo 4 riñones y T1/2 alargado sólo en 3. Al final todos los riñones eran normales salvo 1 caso, lesionado desde el principio. Evolución de quirúrgicos (9 casos): 7 se corrigieron y mejoraron posintervención. Hubo 2 nefrectomizados (atrofia inicial). Al diagnóstico había 5 riñones con función disminuida. En renograma posintervención, 1 mantuvo función disminuida, 2 la normalizaron, 2 no renograma (nefrectomía). T1/2 inicial alargado en 5 casos. Tras la intervención se normalizó en todos. EL DMSA final mostró 3 riñones con lesión irreversible (1 leve, 2 moderadas + las 2 nefrectomías). Los 66 riñones restantes eran normales. Función renal global y PA normal en todos.
Conclusiones:1. El megauréter primario afecta sobre todo a varones y cede espontáneamente en casi todos los casos (el 93 % de la serie). El trato inicial será siempre conservador. 2. Las técnicas de imagen disponibles, aunque son de ayuda, no predicen con exactitud qué riñones se beneficiarán de una intervención. 3. Aunque las indicaciones quirúrgicas no están establecidas con claridad serían: aumento del megauréter y/o deterioro de la función en el seguimiento. 4. El 10 % de riñones de esta serie tenían una lesión renal irreversible más o menos intensa de origen congénito en la mayoría.
21. Enfermedad de Berger: presentación de nuestra casuística y evolución a largo plazo
J. Vila Cots, M. Suñol, A. Giménez Llort, A. Vila Santandreu, C. González y J.A. Camacho Díaz
Hospital Sant Joan de Déu. Barcelona. Hospital Josep Trueta. Girona. España.
Objetivos: Revisión de los pacientes con enfermedad de Berger, su forma de presentación, el tratamiento realizado, los hallazgos anatomopatológicos con respecto al tratamiento y la evolución clínica a largo plazo.
Pacientes y métodos: Pacientes con clínica sugestiva de enfermedad de Berger y confirmación anatomopatológica. La clasificación histológica se realizó mediante los criterios de Haas.
Resultados: Se revisaron retrospectivamente 35 pacientes, 14 niñas y 21 niños, diagnosticados de enfermedad de Berger mediante biopsia renal. La edad media fue de 9,4 años (5-16). La clínica de inicio más frecuente fue la hematuria macroscópica seguida de hematuria macroscópica y proteinuria de rango no nefrótico. Presentaron al inicio insuficiencia renal 9 pacientes, 7 recuperaron la función. Las cifras de IgA fue elevada en 9 pacientes.
Presentaron proteinuria 22 casos (10 en rango nefrótico). El tiempo de realización de la biopsia desde el inicio fue variable: 17 durante el primer año de evolución y 18 después del año. Anatomopatológicamente los resultados fueron los siguientes: 8 de clase 1, 18 de clase 3 y 4 clase 4; no se pudieron revisar las biopsias de 5 pacientes.
27 pacientes han sido dados de alta por edad (18 años): 13 asintomáticos, 5 con microhematuria (mH) persistente, 2 con mH y brotes de hematuria macroscópica, 5 con mH y proteinuria, 1 proteinuria aislada, 1 insuficiencia renal y mH/proteinuria. Siguen control 8 pacientes, 7 con función renal normal aunque 3 de ellos, con diversos grados de proteinuria (2 de rango nefrótico). Sólo 1 paciente ha presentado insuficiencia renal crónica terminal (IRCT) y se ha trasplantado en edad pediátrica.
Conclusiones:1. La enfermedad de Berger es una causa frecuente de hematuria macroscópica en la infancia y es infradiagnosticada al requerir para su diagnóstico definitivo la confirmación anatomopatológica. 2. A pesar de su pronóstico favorable durante la infancia, puede existir evolución a IRCT (en nuestra serie 1 caso); se desconoce la verdadera evolución de estos pacientes durante la edad adulta.
22. Disfunciones miccionales: casuística 2005
F.J. Romero, A.R. Barrio, M. Herranz, M.J. González, M. Ruiz y V. Carretero
Hospital San Pedro de Alcántara. Cáceres. España.
Objetivo: Analizar las características clínicas y urodinámicas de las disfunciones vésico-uretrales pediátricas en nuestro medio.
Material y métodos: Revisión de nuestra casuística: pacientes de la consulta de Nefrología Pediátrica de Cáceres, 2005.
Resultados: 50 pacientes, 77 consultas (9,4 % del total). Sexo: femenino 40 (80 %). Edad/motivo consulta: 0-4 años (13): ITU: 7; 5-9 años (33): ITU 11, Enuresis e incontinencia: 7, 10-13 años (4): incontinencia: 2. Edad 2005: 5-9 años: 29 (58 %); 10-14 años: 20 (40 %). Clínica completa: incontinencia 45 (90 %). Micción frecuente 5 (10 %). Imagen: ecografías renal y vesical: (50) normal 90 %: CUMS (en 29,58 %): a) alteración vésico-uretral: 6 (12 %); b) RVU en 13 (26 %): 1 a riñón único, 3 bilaterales, 4 dilatados. DMSA en 17 niños (34 %): nefropatías cicatriciales leves 5 (10 %). Urodinamia: solicitada en 34 (68 %) colaboraron 24 (70 %). Inestabilidad vesical en 20 (+ disfunción miccional 8 + síndrome de Hinman 1); no evidencia de patología en 4.
Diagnóstico: Incontinencia de urgencia 42 (84 %) (+ micción disfuncional: 7 (14 %), + síndrome de Hinman 2 %). Micción frecuente: 6 (12 %).
Tratamiento: Mejorar hábito miccional 50 (100 %); oxibutinina 27 (54 %); profilaxis ITU: 17 (34 %); biorregulación 6 (12 %); cirugía RVU: 2.
Evolución: Cedió en 28 % y mejoró en 48 %, precisando seguimiento prolongado y paciente.
Conclusiones:1. Las disfunciones vesicales supusieron el 9,4 % de nuestras consultas, y la incontinencia de urgencia fue la más frecuente, en 31 casos (62 %). 2. Resultó importante la anamnesis de manifestaciones no referidas y/o inadvertidas, y la exploración lumbosacra y extremidades inferiores. 3. La urodinamia fue útil, con dificultad de aceptación e interpretación. 4. Actitud: aliviar síntomas, mejorar autoestima, prevenir daño renal.
23. Riñón único: ¿patología de riesgo?
J.J. Gilbert Pérez, M. Antón Gamero, E. García Martínez y J.L. Pérez Navero
Hospital Universitario Reina Sofía. Córdoba. España.
El riñón único es una entidad frecuente de etiología variada. En general, el pronóstico es favorable y está determinado por las malformaciones renales graves asociadas.
Objetivos: Conocer la etiología, métodos diagnósticos, malformaciones asociadas y evolución a largo plazo de los pacientes con riñón único funcionante en nuestro centro.
Material y métodos: Estudio observacional transversal, de una cohorte de niños con riñón único controlados en nuestro hospital desde marzo de 1991 a octubre de 2005.
Resultados: Se recogieron un total de 80 pacientes (54 varones) con una edad media al diagnóstico de 1,29 ± 0,65 años (0-11,4). El tiempo medio de seguimiento fue de 6,7 ± 3,8 años. La etiología más frecuente fue agenesia renal (n = 40), seguida de displasia renal multiquística (n = 29) y nefrectomía contralateral (n = 9). En el 54,4 % de los casos el diagnóstico fue prenatal, el 16,2 % se diagnosticó por infección urinaria, el 5,9 % por dolor abdominal y el 14,7 % de forma casual. Sólo 3 pacientes presentaron insuficiencia renal crónica y 2 hipertensión arterial. El 30 % tenían malformaciones nefrourológicas asociadas.
Comentarios: La evolución del riñón único es favorable excepto en aquellos casos en que existían malformaciones renales graves asociadas o daño renal sobreañadido. El diagnóstico prenatal todavía es poco frecuente en nuestro medio.
24. Comportamiento clínico y epidemiológico de la glomerulonefritis aguda posinfecciosa en los últimos 5 años
M.J. Fernández Reyes, E. Hidalgo-Barquero del Rosal, A.B. Escobar Izquierdo y J.M. García Blanco
Hospital Universitario Infanta Cristina. Badajoz. España.
Objetivos: Comparar incidencia y clínica de glomerulonefritis aguda posinfecciosa (GAPI) actualmente respecto a años previos.
Material y métodos: Realizamos un estudio retrospectivo y descriptivo de 30 pacientes controlados en nuestra consulta que han presentado GAPI en los últimos 12 años. Resultados: 20 pacientes (65 %) presentaron GAPI en los últimos 5 años frente a 10 (35 %) en los primeros 7 años. La misma proporción hemos obtenido al analizar la procedencia, ya que predomina el área rural. La mayoría se sitúan entre los 3 y los 11 años con predominio en varones (2,5/1). Un total de 24 pacientes presentaron una infección de vías respiratorias altas (faringoamigdalitis aguda, la mayoría). El período de latencia entre la infección previa y el síndrome nefrítico fue entre 2 y 4 semanas en el 76 % de los casos. El motivo de consulta más frecuente fue la hematuria macroscópica (21 casos), seguida de los edemas (14 casos) y de ambos a la vez (6 casos).
Comentarios: Los resultados obtenidos se asemejan a lo ya descrito en la literatura médica, en cuanto a edad, sexo, procedencia, infección previa y período de latencia. Lo que más llama nuestra atención es el incremento de casos en los últimos 5 años, por lo que creemos que se necesitarían más estudios para saber cuáles son los factores que lo determinan.
25. Tubulopatía proximal compleja de origen metabólico: tres etiologías, tres evoluciones
J. Hualde Olascoaga, T. Molins Castiella, E. Rupérez García, A. Ayenchu Díaz, I. Nadal Lizabe y M.A. Ramos-Arroyo
Hospital Virgen del Camino. Pamplona. España.
Introducción: El síndrome de Fanconi es una disfunción generalizada del túbulo proximal, de etiología diversa, con pérdida de fosfato, aminoácidos, glucosa y bicarbonato.
Presentamos 3 casos de origen metabólico. Caso 1: recién nacida a término, ingresada en Neonatología por bajo peso. Balance renal: tubulopatía proximal compleja.
Examen oftalmológico: cataratas bilaterales. Ecografía renal: normal. Evolución: a los 4 meses, retraso pondoestatural, hepatomegalia y alteración neurológica (nistagmus vertical, hipertonía y no sostén cefálico). Biopsia muscular: citopatía mitocondrial (déficit complejo III de la cadena respiratoria). Secuenciación del gen BCSL1: mutación en homocigosis en exón 1 locus 2q33. Fallece por descompensación metabólica a los 6 meses. Caso 2: lactante de 8 meses que desde el quinto presenta retraso pondoestatural y episodios de hipertermia. Exploración física: raquitismo. Balance renal: tubulopatía proximal compleja. Examen oftalmológico: depósitos de cistina. Determinación de cistina intraleucocitaria: cistinosis. Tratamiento: cisteamina oral y sustitutivo. Evolución: a los 13 años, en situación de insuficiencia renal crónica. Caso 3: lactante de 6 meses con estancamiento pondoestatural y hepatomegalia. Exploraciones complementarias: tubulopatía proximal compleja, disfunción hepática y signos radiológicos de raquitismo.
Cultivo de fibroblastos: tirosinemia tipo I, por déficit de fumarilacetoacetato hidrolasa.
Tratamiento con NTBC, revirtiendo la tubulopatía proximal.
Conclusión: El síndrome de Fanconi tiene diversas etiologías, de las que la metabólica es la más frecuente en la infancia. La evolución y el pronóstico son también muy variables, dependiendo de la enfermedad subyacente.
26. Patología renal en niños con enfermedades mitocondriales
A. Granados Molina, M. Espino Hernández, S. Jimeno Ruiz y A. García Pérez
Fundación Hospital Alcorcón. Madrid. España.
Introducción: Las enfermedades mitocondriales asocian patología renal hasta en un 50 % de casos. La más frecuente es la tubulopatía proximal (s. de Fanconi). También síndrome nefrótico secundario a GSFS, síndrome de Bartter, nefropatía intersticial y disfunciones tubulares aisladas. Caso 1: niño de 23 meses de edad que consulta por inestabilidad en la marcha y temblor. La biopsia muscular muestra déficit del complejo IV de la cadena respiratoria mitocondrial. Presenta acidosis metabólica, aminoaciduria, fosfaturia y pierdesal. Recibe tratamiento con CoQ, tiamina, carnitina y antioxidantes, además bicarbonato y citrato potásico. Caso 2: varón de 12 años con tetraparesia espástica, epilepsia multifocal y retraso grave. Estudio metabólico con lactato aumentado en sangre y LCR. Desarrolla miocardiopatía y tubulopatía con acidosis tubular, glucosuria, aminoaciduria, fosfaturia y aumento de la EFK. Biopsia muscular con tejido fibrótico. Pese a la no confirmación enzimática, incluimos el caso que clínica y bioquímica es puramente mitocondrial.
Comentarios: A todo niño con enfermedad mitocondrial debería realizarse seguimiento nefrológico. Un tratamiento adecuado mejora las descompensaciones y el pronóstico sombrío de estos pacientes. De igual forma, debemos considerar el diagnóstico de enfermedad mitocondrial en aquellos niños con tubulopatía de origen desconocido y/o enfermedad renal progresiva asociada a manifestaciones en otros órganos.
27. Síndrome hemolítico urémico familiar con déficit funcional del factor B
A. Sánchez-Moreno, P. Sánchez-Corral, P. Bedoya Pérez y J. Martín Govantes
Hospital Universitario Virgen del Rocío. Sevilla. España.
Objetivo: Presentación y debate de un caso clínico complejo de síndrome hemolítico urémico familiar (SHUF), con déficit de una proteína reguladora de la activación del complemento, poco conocida en la actualidad. Una niña tiene a los cuatro meses de vida un fallo renal oligoanúrico, hipertensión arterial, anemia y plaquetopenia. Tiene antecedentes familiares de SHU. Precisa de técnicas de depuración extrarrenal (diálisis peritoneal, hemofiltración y hemodiálisis) y múltiples trasfusiones de concentrado de hematíes y de plaquetas. Se realizan plasmaféresis e infusiones de plasma fresco.
Supera múltiples complicaciones derivadas de su enfermedad (insuficiencia cardíaca, edema agudo de pulmón) y de las técnicas de tratamiento (hemotórax y neumotórax, sepsis a Klebsiella y a Candida, peritonitis). Recupera diuresis y función renal. En todo momento presenta C3 discretamente descendido y C3 activador descendido con C4 normal. El estudio molecular informa de una mutación en heterocigosis (heredada del padre) en el dominio central de la molécula que genera un cambio de aminoácido potencialmente relevante para la función del factor B. La expresión del cofactor regulador de proteína de membrana en los leucocitos está disminuida. A los 10 meses de vida presenta nuevo brote de insuficiencia renal, HTA, insuficiencia cardiaca y anemia. Requiere trasfusiones y diálisis peritoneal.
28. Protocolo diagnóstico-terapéutico dirigido de la enuresis
M. Antón Gamero, E. García Martínez, C. Herraiz Perea y V. Rodríguez Benítez
Hospital Universitario Reina Sofía. Córdoba. España.
La enuresis nocturna es un motivo de consulta frecuente en pediatría. Su origen multifactorial, los diferentes mecanismos patogénicos implicados y la variedad de opciones terapéuticas hacen que sea difícil establecer un protocolo diagnóstico-terapéutico.
Objetivos: Presentar un protocolo diagnóstico de la enuresis que facilite establecer un tratamiento orientado con el fin de conseguir mayor éxito terapéutico.
Material y métodos: Protocolo diagnóstico basado en la entrevista clínica mediante encuesta dirigida al hábito miccional e intestinal y recogida de datos de la ingesta hídrica, capacidad vesical funcional diurna y diuresis nocturna. Protocolo terapéutico orientado según los posibles mecanismos patogénicos subyacentes: trastorno vesical funcional, ingesta hídrica excesiva, poliuria nocturna, disminución de la capacidad vesical nocturna.
Comentarios: La estandarización de la metodología diagnóstica y terapéutica dirigida de la enuresis facilita el tratamiento de estos pacientes y mejora los resultados del mismo.
29. Evolución a largo plazo del trasplante renal (TR) infantil
N. Gallego, E. Sobrino, I. Ruiz, R. Marcén, J.L. Teruel, M. Rivera y J. Ortuño
Hospital Ramón y Cajal. Madrid. España.
Introducción: La supervivencia del TR se estima a un tiempo no superior a 10 años, por ello presentamos nuestra experiencia a más largo plazo. Revisamos los TR < 18 años realizados antes de 1995 y analizamos su supervivencia. Resultados: número (varones/mujeres) = 28 (12/16). Edad IRT (a) x ± DE = 13,7 ± 2,87 (7,5-18,3). Edad TR1 (a) x ± DE = 15,38 ± 2,78 (8,75-19,75). Edad final (a) x ± DE = 28,1 ± 7,67 (10,7-42). Evolución (a) x ± DE = 15,2 ± 7,03 (1,4-26,5) número de TR 1/2/3 (número total de TR) 17/9/2 (41). Han fallecido 6 (3 de infección, 1 de pancreatitis, 1 por reacción de injerto contra huésped y 1 de causa no aclarada) y se han perdido otros 6. La causa de la pérdida del primer TR fue: trombosis 2 casos, rechazo agudo 3, recidiva de HSF 1, EICH 1, abandono de la medicación 1 y nefropatía del TR en los demás. La inmunosupresión se hizo con AZA en 12 y CsA en el resto de los 16 casos controlados ahora 15 tienen TR funcionante y 1 está en diálisis. La supervivencia actuarial del enfermo a los 20 años fue del 71 % y la del primer TR 39 %, NS por el escaso número de casos.
30. Rechazo humoral en trasplante renal pediátrico: diagnóstico y tratamiento en dos casos
R. Vilalta, E. Lara, A. Madrid, J.L. Nieto, N. Torán y J.C. Ferreres
Hospital Universitario Vall d'Hebron. Barcelona. España.
Contexto: El rechazo humoral (mediado por anticuerpos) está presente en un tercio de los episodios de rechazo y genera C3 y C4, así como sus productos de degradación C3d y C4d. El diagnóstico se hace por biopsia renal que revela la presencia de C4d en los vasos peritubulares y permite habilitar el tratamiento que se detalla.
Pacientes y métodos: Presentamos dos pacientes varones de 12 y 10 años, con injerto normofuncionante.
Desarrollaron de manera brusca proteinuria de rango nefrótico y deterioro del filtrado glomerular. Se realizó biopsia renal que demostró C4d peritubular. Evolución con el diagnóstico de rechazo humoral recibieron rituximab, 375 mg/m2 (anticuerpo Ac monoclonal anti-CD20, depletor selectivo de los linfocitos B),y gammaglobulina i.v. con disminución en las siguientes semanas de la proteinuria y parcial recuperación de su filtrado glomerular (50 + /10 ml/min/1,73 m2).
Comentario: En caso de rechazo celular está bien establecida la utilidad del tratamiento con bolus de esteroides (10 mg/kg/día) que pueden revertir el rechazo. Si no se obtiene respuesta se puede sospechar rechazo humoral y se practica biopsia renal. Caso de ser positiva para C4D en los capilares peritubulares. Tratamiento del rechazo humoral incluye tres aspectos: 1. Disminuir o eliminar la producción de anticuerpos: el Ac monoclonal quimérico rituximab produce una depleción de linfocitos B sostenida en el tiempo (tiempo de semivida de 4 a 6 semanas). 2. Eliminar los mediadores de la lesión (Ac y complemento): La plasmaféresis disminuye los Ac y el complemento por debajo del umbral de actuación. 3. Control de la respuesta humoral y celular: La gammaglobulina policlonal tiene propiedades inmunomoduladoras, bloqueando el sistema retículo-endotelial, e inhibiendo el complemento y la síntesis de Ac (500 mg/kg/i.v. de 2 a 3 dosis semanales). En nuestros casos administramos rituximab y gammaglobulinas. No llegamos a practicar plasmaféresis.
Conclusiones: El rechazo celular es una entidad cada vez más reconocida cuando se busca específicamente. El uso de anticuerpos monoclonales selectivos junto con plasmaféresis e inmunoglobulinas i.v. puede resultar un tratamiento eficaz.
31. Nefropatía IgA y enfermedad de Hodgkin, una rara asociación
J.D. González Rodríguez, J.D. Canalejo González, R. Bedoya Pérez, J. Martín Govantes, G. Ramírez Villar y R. Cabrera Pérez
Hospital Universitario Virgen del Rocío. Sevilla. España.
Introducción: Los linfomas pueden asociarse con nefropatías glomerulares. La asociación con nefropatía IgA es rara. La glomerulopatía suele coincidir con el diagnóstico o asociarse a sus recaídas. En ocasiones, precede a las manifestaciones del linfoma.
Caso clínico: Niña de 12 años diagnosticada 4 meses antes de síndrome nefrótico corticorresistente, con glomeruloesclerosis segmentaria focal, depósitos mesangiales difusos de IgA y depósitos mesangiales segmentarios de IgM y C3 en biopsia renal, a la que se detectan adenopatías cervicomediastínicas. Se comprueba enfermedad de Hodgkin, tipo esclerosis nodular. Tras comenzar tratamiento, se observa desaparición de la masa cervical y descenso progresivo de la proteinuria, con desaparición de la misma al finalizar la terapia. Al mes, comienza nuevamente con edemas, proteinuria en rango nefrótico y microhematuria, que persisten en la actualidad, sin evidenciarse enfermedad residual tras 5 meses de evolución. Actividad natural killer (NK), presumiblemente baja, pendiente.
Comentarios: El síndrome nefrótico corticorresistente con depósitos de IgA puede preceder a la aparición de un síndrome linfoproliferativo. La reaparición de la proteinuria tras tratamiento puede ser indicativa de recidiva, aunque no se detecte en estudios de imagen. La actividad NK podría ser útil para diferenciar aquellos casos de síndrome nefrótico asociado a recidiva subclínica de la enfermedad de Hodgkin.
32. Tumoración vesical en la edad pediátrica
T. Alarcón, C. Aparicio, E. López, P. Gutiérrez, P. Gómez y A. Aransay
Hospital Universitario. Getafe. Hospital Universitario 12 Octubre. Madrid. España.
Objetivo: Presentar un caso de tumor vesical de hallazgo inusual en edad pediátrica.
Caso clínico: Varón de 13 años con episodios recurrentes, indoloros y autolimitados de hematuria macroscópica en los últimos dos años. Ecografía abdominorrenal en episodio previo normal, Ig, C, ANA, función renal normal, no HTA ni proteinuria. Urocultivos negativos. Sin antecedentes familiares ni personales de interés. Ecografía (en el último episodio) tumoración en pared lateral izquierda e inferior de la vejiga, de contorno irregular, con flujo vascular interior (20x19x20 mm). Cistoscopia y biopsia: tumor epitelial benigno. Resección transuretral sin complicaciones.
Comentarios:1. Las masas tumorales vesicales son excepcionales en la infancia, suelen presentarse con hematuria macroscópica recurrente o síntomas de obstrucción vesical. 2. Destacamos el valor de la ecografía en su diagnóstico. Ante hematurias recurrentes sin filiar la ecografía de control es importante. 3. El número de casos descritos en la infancia de tumores de células transicionales oscila entre 25 y 40 en menores de 20 años, siendo la incidencia de tumores vesicales uroteliales en menores de 20 años 0,38 % 3. Son más frecuentes en varones 5-10:1. 4. En la mayoría de los casos no existe factor etiológico reconocido. 5. El tratamiento de elección es la resección transuretral. 6. Debe hacerse un seguimiento del paciente por las posibles recurrencias y por su asociación en algunos casos a carcinomas de células transicionales, aunque en general tienen buen pronóstico.
33. Síndrome nefrótico secundario a sífilis congénita
C. Vicente Calderón, S. Gracia Manzano, C. Rex Nicolas, R. Sánchez García, R. Salinas Guirao y S. Alfayate
Hospital Universitario Virgen de la Arrixaca. Murcia. España.
Introducción: El síndrome nefrótico congénito es infrecuente. Puede ser idiopático, secundario a infecciones o asociado a síndromes malformativos. Presentamos un caso de síndrome nefrótico secundario a sífilis congénita.
Caso clínico: Varón de dos meses con edemas generalizados y aspecto séptico. AF: Madre de origen rumano. AP: embarazo no controlado. Serología al nacimiento de hepatitis, VIH y lúes negativas. EF: Edemas generalizados. Descamación cutánea en zonas acras. EC: anemia, hipoproteinemia e hipoalbuminemia, hiponatremia, hipocalcemia e hipercolesterolemia. Proteinuria en rango nefrótico. Serología de sífilis paciente y madre positiva. Mapa óseo normal. Estudio oftalmológico normal. Biopsia renal (microscopio óptico y electrónico): glomerulonefritis proliferativa mesangial, presencia de polinucleares en glomérulos y túbulos, nefritis túbulo-intersticial y depósitos inmunes en membrana basal.
Evolución: Recibió tratamiento con penicilina, seroalbúmina, diuréticos e IECA. Tras 17 días de antibioterapia presenta mejoría y normalización de la proteinemia y de la proteinuria hasta su negativización. Al año de seguimiento la función renal se mantiene normal.
Conclusiones: El síndrome nefrótico en el primer año de vida puede ser secundario a sífilis congénita. Aunque infrecuente, es necesario diagnosticarlo dada la posibilidad de tratamiento etiológico. La serología negativa para sífilis al nacimiento no descarta esta infección, y se debe repetir a las 4-8 semanas de vida.
34. Proteinuria en rango nefrótico como presentación de síndrome denutcrackerde evolución favorable
A. Fernández Escribano, E. Izquierdo García, P. González Serrano, J. Delgado y M.L. Sánchez Alegre
Hospital Universitario Gregorio Marañón. Madrid. España.
Introducción: Publicaciones recientes sugieren descartar síndrome de nutcracker en proteinurias ortostáticas, aunque no es su forma de presentación habitual. Puede mejorar espontáneamente o requerir tratamiento quirúrgico.
Caso clínico: Varón de 7 años, asténico, con episodios de dolor abdominal desde los 5, invalidante y pérdida de 3 kg los últimos 2 meses. Analíticas previas normales. Presenta proteinuria aislada de 3,7 g/l alternando el mismo día con orinas sin proteinuria. Función renal y proteínas séricas normales. En la ecografía Doppler se ve vena renal izquierda de 11 mm y aspecto varicoso que se confirma con angiorresonancia con desaparición de la luz de vena renal comprimida en la pinza aortomesentérica. Persiste proteinuria intermitente sin carácter ortostático de 0,3 g/l. Se mantiene actitud expectante. El paciente engorda 1 kg en 20 días y 3 kg en 6 meses. Presenta sólo dolor abdominal ocasional leve. Coincidiendo con la mejoría clínica en la ecografía a 6 y 12 meses la vena renal izda ha disminuido de calibre y la señal Doppler es normal. Persiste proteinuria 0,1-0,2 g/l.
Conclusiones:1. Se debe descartar síndrome nutcracker en el estudio de proteinuria. 2. El tratamiento conservador es de elección en niños por la posibilidad de mejoría con el desarrollo.
35. Complicação rara de displasia renal multiquística: a propósito de um caso clínico
M. Cordeiro, S. Rebimbas, C. Rosinha, G. Ferreira y E. Marques
Hospitalar V.N. Gaia. Portugal.
A Displasia Renal Multiquística (DRM) é uma forma de displasia renal caractrizada pela presença de múltiplos quistos, ausência de um sistema pielocalicial normal e rim afectado não funcional, sendo detectada no estudo ecográfico pré-natal.
Apesar de raras, as complicações da DRM incluem Hipertensão Arterial e desenvolvimento de lesões tumorais.
Os autores descrevem o caso de uma crianza de 5 anos de idade, fruto de gestação vigiada, com o diagnóstico pré-natal de DRM à directa. Foi seguida em consulta de nefrologia e por se verificar aumento de massa displásica nas ecografias pós-natais, foi submetida a nefrectomia. O exame anatomopatológico revelou Nefroma Quístico.
O papel da nefrectomia da DRM é controverso. Nas DRM que não sofreí involução ao longo do seu acompanhamento ecográfico é de repensar uma atitude não conservadora.
36. Seudohipoaldosteronismo transitorio asociado a anomalía vesical congénita
A. Concheiro Guisán, T. Palencia Ercilla, M. Ortiz Pallares, R. Muguerza Bellivre y A. Bao Corral
Hospital Xeral-Cies. Complejo Hospitalario Universitario. Vigo. España.
Introducción: El seudohipoaldosteronismo es un trastorno genéticamente determinado en el que existe una resistencia a la acción de la aldosterona a nivel de su receptor en el túbulo renal. Se han descrito formas relacionadas con malformaciones genito-urinarias.
Caso clínico: Paciente de sexo femenino con diagnóstico antenatal de persistencia de uraco. Al nacimiento se objetiva emisión de orina a partir de tumoración umbilical. Se procede a resección quirúrgica de una estructura tubular onfalo-vesical cuya anatomía patológica es compatible con pared vesical. Los análisis bioquímicos al nacimiento se encuentran dentro de la normalidad. Posteriormente a la cirugía la paciente presenta un cuadro de vómitos y deterioro del estado general con hiponatremia significativa (117 mEq/l) e hiperpotasemia. Los estudios hormonales descartan insuficiencia suprarrenal.
Presenta cifras elevadas de renina y aldosterona. Los trastornos electrolíticos se corrigen progresivamente. Se mantiene con aportes suplementarios de sodio (10 mEq/kg/día) normalizándose la situación clínica.
Comentarios: En la literatura médica se recogen casos aislados de seudohipoaldosteronismo asociado a anomalías genito-urinarias y/o uropatía obstructiva. Habitualmente se trata de formas transitorias que se resuelven en los primeros meses de vida. Es necesario mantener aportes suplementarios de sodio durante este tiempo y prestar debida atención a posibles descompensaciones que puedan poner en peligro la vida del paciente.
37. Insuficiencia renal aguda por ingesta de setas
J.D. González Rodríguez, D. Canalejo González, P. Rojas Feria, A. Sánchez Moreno y J.J. Martín Govantes
Hospital Universitario Virgen del Rocío. Sevilla. España.
Introducción: La recolección y consumo de setas es práctica frecuente que puede producir intoxicaciones. El gurumelo (Amanita ponderosa), por ejemplo, puede confundirse con especies tóxicas de Amanita.
Caso clínico: Niño de 9 años que, tras ingesta de un hongo comienza con vómitos incoercibles y afectación hepática, hematológica y renal. PA 140/80 mmHg. Hemograma: Hb 8,2 g/dl, Hto 24 %. Coagulación: normal.
Gasometría: pH 7,44, HCO3 19,8 mmol/l. Bioquímica: urea 206 mg/dl, creatinina 9,77 mg/dl, sodio 129 mEq/l, potasio 5,7 mEq/l, calcio 8,57 mg/dl, fósforo 10,38 mg/dl. LDH 3.077 Ul/l, GOT 135 mU/ml, GPT 594 mU/ml, FA 331 Ul/l, C3 86,4 mg/dl, C4 23,3 mg/dl. ANA negativos. Test de Coombs positivo, con reticulocitosis. Serología VIH, CMV, VEB, VHB, VHC, y toxoplasma negativa. Ecografía renal: riñones grandes e hiperecogénicos. Orina: aumento B2-microglobulina (49,6 mg/l) y eosinofiluria. Se realiza biopsia renal, al octavo día tras la ingesta, y se evidencia necrosis tubular e infiltrado intersticial linfocitario. Precisó hemodiálisis durante 8 días. Evolución posterior favorable.
Comentarios: La insuficiencia renal tras el consumo de setas se asocia al tropismo de algunas toxinas por el parénquima renal. A veces la insuficiencia renal tiene una presentación tardía y podría pasar inadvertida, por lo que en caso de insuficiencia renal aguda no filiada habría que descartar dicha ingesta, para poder beneficiarse de un tratamiento precoz con hemoperfusión.
38. Anemia megaloblástica y proteinuria: síndrome de Immerslund
C. Aparicio López, M. Vázquez Martul, B. Álvarez, C. De Lucas Collantes, F. Jiménez y J.L. Ecija Peiró
Hospital Universitario. Getafe. Hospital Universitario Niño Jesús. Madrid. España.
Introducción: Presentamos dos pacientes con síndrome de Immerslund, enfermedad que cursa con anemia megaloblástica y proteinuria. Caso 1: niña de 7 años con proteinuria desde los 20 meses. A los 4 años presenta anorexia y dolor abdominal. Exploración: palidez de piel y mucosas. Peso, talla P (3-10). PA normal. Analítica: Hb: 7,3 g/dl; Htc 20 %; VCM 104.
Bioquímica, coagulación y cribado de enfermedad celíaca normales. Vitamina B12 < 60 pg/ml (VN: 270-960). Proteinuria 54 mg/kg/día. Tras tratamiento con B12 desaparece la anemia, persiste la proteinuria (Prot/Cro 1,5) sin otras alteraciones renales tras 3 años de evolución. Estudio genético: delección del 15 bp del gen AMN. Caso 2: varón de origen colombiano, adoptado, diagnosticado de anemia megaloblástica en su país tratado con vitamina B12, suspendida en España. A los 3 años y 10 meses presenta pérdida de peso y vómitos; se objetiva proteinuria. Exploración: palidez de piel y mucosas. Peso P (25), talla P (50). PA normal. Analítica: Hb 11 g/dl, Htc 30 % Htíes 2,85 106, VCM 116,8 vitamina B12 123, bioquímica, cribado de enfermedad celíaca, ANA, ANCA, serología Hep B C y VIH, Ig y C! normales. Proteinuria 18 mg/kg/día, resto de función renal normal. Ecografía y DMSA normales. Parásitos en heces: Giardia lamblia. Tras tratamiento con metronidazol desaparecen síntomas digestivos. Tras tratamiento con vitamina B12 mejora la anemia y persiste proteinuria Pro/Cro 1,4.
Conclusiones: Existe defecto del receptor ileal del complejo cobalamina-factor intrínseco. Este receptor ausente también a nivel renal es la causa de la proteinuria. No existen otras alteraciones renales. Hay pocos casos descritos y parece que a largo plazo no se ve afectada la función renal, pero es importante el seguimiento de estos pacientes para determinar su evolución.
39. Hiperpotasemia transitoria en el curso de la glomerulonefritis aguda posestreptocócica
C. Herrero Hernando, M. Azuara Robles y M. Pintos Morell
Hospital Universitario Germans Trias i Pujol. Badalona. Universidad Autónoma de Barcelona. España.
Objetivos: La hiperpotasemia transitoria es una complicación raramente descrita en el curso de una glomerulonefritis aguda (GNA) en la infancia. Los casos descritos hasta el momento parecen apuntar hacia un hipoaldosteronismo hiporeninémico transitorio como clave en su fisiopatología. La duración e intensidad de dicha hiperpotasemia parecen independientes del curso de la GNA y sucede en ausencia de insuficiencia renal y acidosis metabólica.
Pacientes: Presentamos 2 casos de hiperpotasemia en el curso de una GNA posestreptocócica en el que se puede apreciar el amplio espectro de presentación de esta complicación: desde la corta duración y relativa poca repercusión del primer caso, hasta la inusual larga duración (4 meses) e intensidad de la hiperpotasemia (hasta 6,8 mEq/l) del segundo caso. Ambos casos demuestran una hiperpotasemia en presencia de un FG normal, respuesta tubular distal a la aldosterona disminuida (demostrada por las bajas cifras de GTTK) y concentraciones de aldosterona y renina plasmática inapropiadamente bajos para los niveles de potasemia.
Discusión: A pesar de tratarse de una hiperpotasemia de resolución espontánea, su tratamiento requiere un abordaje nutricional y farmacológico específico para evitar complicaciones derivadas de la misma. Los estudios realizados hasta el momento no permiten establecer claramente las bases fisiopatológicas de esta complicación.