Sr. Editor:
La trombosis de los senos venosos cerebrales en los pacientes en edad pediátrica es una complicación infrecuente y de difícil diagnóstico, que debe sospecharse en enfermos oncológicos sometidos a tratamiento o con factores de riesgo para presentar estados procoagulantes, que desarrollen un cuadro neurológico progresivo.
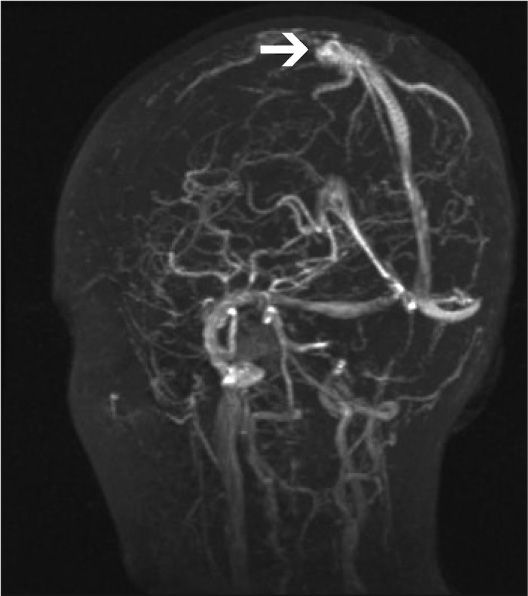
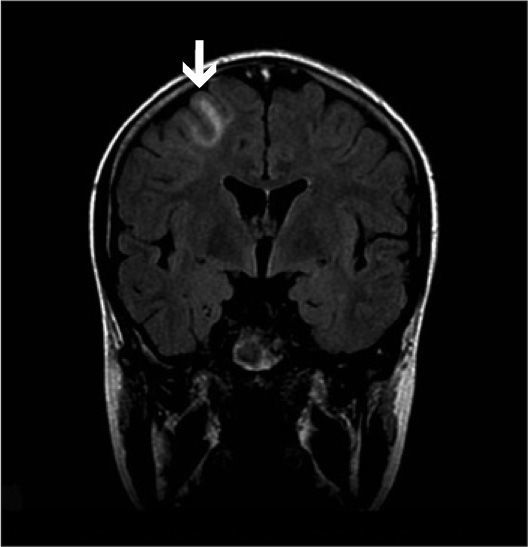
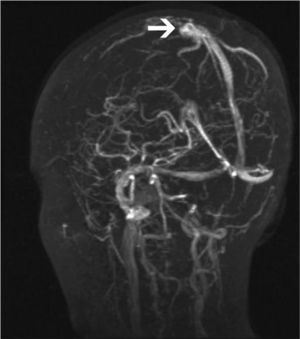
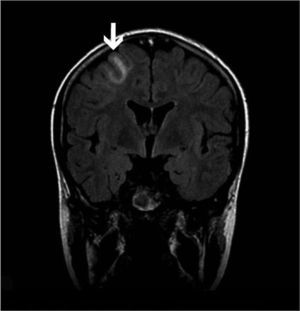
Una niña de 12 años de edad, sin antecedentes patológicos de interés es diagnosticada de disgerminoma supraselar por un cuadro de panhipopituitarismo. Fue sometida a una resección transesfenoidal parcial y posteriormente comenzó con un tratamiento quimioterápico, de cisplatino, etopóxido y bleomicina. Una semana después de recibir el primer ciclo, inicia un cuadro progresivo de cefalea holocraneal intensa que interfiere con el sueño, junto con náuseas, visión borrosa y dificultad para mover las extremidades izquierdas. En la exploración neurológica se observaron una hemiparesia izquierda leve (síndrome faciobraquiocrural) y un papiledema bilateral en la exploración del fondo de ojo. Se practicó una tomografía computarizada (TC) craneal que fue normal y se procedió al ingreso de la paciente. En las horas siguientes sufrió una progresión del cuadro con aparición de tetraparesia de predominio izquierdo y crisis parciales motoras con generalización secundaria, por lo que se decidió su ingreso en la unidad de cuidados intensivos pediátricos. Se practicó una resonancia magnética (RM) craneal con secuencias de angiorresonancia (2DTOF) que demostró la existencia de áreas de restricción de la difusión en región motora cortical bilateral, imagen compatible con un infarto venoso cortical derecho y una trombosis de los senos longitudinal, sigmoide y transverso derechos, así como del seno transverso izquierdo (figs. 1 y 2). El resto de estudios complementarios fueron normales. Las crisis fueron controladas con anticonvulsionantes y la paciente fue tratada con medicación anticoagulante durante 3 meses. En el momento del alta no se apreciaron secuelas neurológicas en ninguna localización y durante el año de seguimiento posterior la paciente ha permanecido asintomática. Las RM de control realizadas a los 3 y a los 6 meses fueron normales.
La trombosis de los senos venosos cerebrales es una condición infrecuente, que ha sido relacionada con múltiples etiologías, si bien hasta en un 20 % de los casos no se encuentra un factor causal determinado1. Entre los trastornos de la coagulación relacionados con mayor frecuencia destaca la mutación del factor V de Leiden, la hiperhomocisteinemia o las mutaciones del gen de la protrombina2,3. Otro factor importante en su etiología es la enfermedad oncológica4, bien por alteraciones de la coagulación o bien por compresión de la masa tumoral sobre las venas cerebrales, o también por efectos derivados de los agentes quimioterápicos. El cuadro clínico incluye cefalea, que suele ser progresiva, intensa e inhabitual, aunque en ocasiones se presente como un thunderclap headache o cefalea “en trueno”, así como síntomas derivados del aumento de presión intracraneal producidos por la falta de retorno venoso en los senos trombosados: náuseas, vómitos, en ocasiones “en escopetazo”, visión borrosa, papiledema bilateral, alteración del nivel de conciencia y coma. Entre otros hallazgos se incluyen la aparición de deficiencias neurológicas focales, cuando se establece un infarto venoso (hemiparesia o hemihipoestesia, hemianopsia, diplopia, etc.) y crisis comiciales5. La localización del seno venoso trombosado determinará el área del encéfalo afectada y, por tanto, los síntomas acompañantes. El diagnóstico se basa en la anamnesis y en la exploración clínica, y debe sospecharse en cualquier paciente con factores de riesgo que inicia un cuadro de cefalea con signos de hipertensión intracraneal, déficit focal o crisis comicial. Los casos de inicio larvado pueden dificultar el diagnóstico. La RM cerebral es la prueba más útil para el diagnóstico de trombosis venosa cerebral, sobre todo cuando se aplican secuencias de 2DTOF para visualizar los senos venosos6. Puede ser de utilidad la punción lumbar, en la que encontraremos un aumento de la presión de apertura del líquido cefalorraquídeo (LCR) y en ocasiones una discreta hiperproteinorraquia. El tratamiento se basa en el control clínico de la presión intracraneal y las crisis comiciales. El uso de fármacos anticoagulantes está indicado en la mayoría de los casos, al principio por vía intravenosa y posteriormente por vía oral, durante un período de, al menos, 3 a 6 meses7. El pronóstico es muy variable, y la tasa de mortalidad puede llegar, en fase aguda, hasta el 50 % en casos graves y extensos. Las secuelas más frecuentes aparecen en los ámbitos cognitivo y motor, y en algunos casos se desarrolla una epilepsia sintomática8,9. El tratamiento con cisplatino y etopóxido y el estado de hipercoagulabilidad inherente a ciertos tumores son factores de riesgo para que se produzca una trombosis venosa cerebral. Sin embargo, no se conocen los fundamentos fisiopatológicos exactos por los cuales estos fármacos interfieren con el sistema de la coagulación.