Niño de 8 años con antecedente de obesidad y diagnóstico de trombocitopenia inmune (PTI) hace 15 meses. Tras presentar corticodependencia y respuesta transitoria a inmunoglobulina durante el primer año, recibe tratamiento con eltrombopag (75mg/día) desde hace 3 meses con escasa respuesta. Había recibido dosis de inmunoglobulina 10 días antes alcanzando 176.000 plaquetas/μl a las 48 horas.
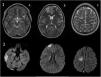
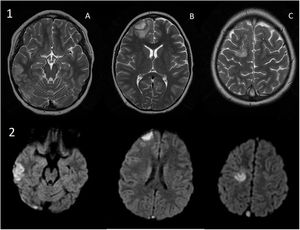
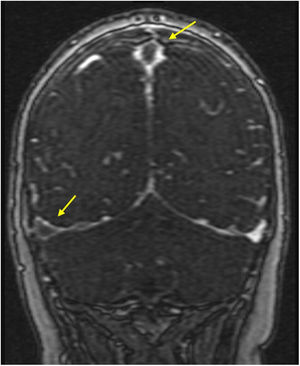
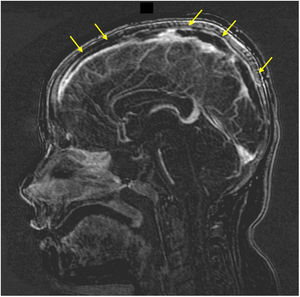
Consulta por cefalea, vómitos, diplopía y parestesias en el brazo izquierdo. En la exploración presenta hipertensión arterial, bradicardia, somnolencia y debilidad de miembro superior izquierdo. Los análisis muestran 177.000 plaquetas/μl y coagulación normal, y la TAC craneal evidencia focos hemorrágicos agudos subdurales y parenquimatosos. Se amplía estudio con RM cerebral objetivándose áreas isquémicas secundarias a trombosis de senos venosos (figs. 1-3), ante lo que se suspende eltrombopag y se inicia heparina presentando evolución satisfactoria.
a) Cortes axiales en secuencia T2: hiperintensidad de señal compatible con edema y hematoma cortical en localización temporal (A) y frontal derechas (B). Hiperintensidad de señal compatible con edema en circunvolución frontal superior derecha (C). b) Cortes axiales en secuencia de difusión: restricción de la difusión en respectivas lesiones.
El estudio etiológico, que descarta la presencia de trombofilias primarias, revela un resultado positivo para anticuerpos antifosfolípido a títulos altos, que se confirma a las 12 semanas estableciéndose el diagnóstico de PTI secundaria a síndrome antifosfolípido.
Aunque clásicamente la complicación más temida de la PTI ha sido la hemorragia, en los últimos años se ha reconocido el riesgo trombótico de estos pacientes, especialmente en aquellos con curso crónico1. Este riesgo puede asociarse tanto a la propia PTI, ya sea primaria o secundaria, como a algunos tratamientos empleados (análogos de la trombopoyetina, corticoides, etc.)2. Así pues, previo a su inicio se recomienda considerar la preexistencia de otros factores protrombóticos (obesidad, anticoncepción hormonal, antecedentes familiares, etc.)3. Además, en los casos de PTI crónica o clínica indicativa será fundamental hacer cribado de enfermedades autoinmunes asociadas, sin olvidar el síndrome antifosfolípido.
FinanciaciónEste trabajo no ha recibido ningún tipo de financiación.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.