Introducción
La consulta telefónica es una herramienta de trabajo que está cobrando mayor importancia en los últimos años 1-9. Cada vez son más las familias que demandan información sanitaria por teléfono y los centros médicos (sobre todo en Estados Unidos y países del norte de Europa) que emplean un servicio de consulta telefónica. Su función es valorar el grado de urgencia de la atención sanitaria que se precisa y administrar unas instrucciones de manejo a los consultores.
Existe controversia sobre la aplicabilidad de este tipo de triage en los servicios de urgencias pediátricos (SUP). La cuestión principal en un triage telefónico es intentar disminuir el número de visitas innecesarias al hospital, asegurando a la vez un correcto tratamiento de los pacientes potencialmente graves. En un SUP la limitación para dar instrucciones es mayor que en atención primaria o en las consultas de especialidades, ya que se trata de una situación aguda, nueva y habitualmente en un paciente desconocido 1. Son varios los estudios que detectan errores y consejos inadecuados 10-14. Además, una formación específica es fundamental para que el sistema funcione y esta es prácticamente inexistente 15-18.
La consulta telefónica en urgencias puede constituir una parte no desdeñable del trabajo diario, pero son muy pocos los servicios que incluyen la consulta telefónica en sus estadísticas 1,14,18 y cuando se realiza, generalmente es de forma poco sistematizada.
Hace algo más de un año, en nuestro SUP se inició un registro informático de todas las consultas telefónicas, con el objeto de organizar y mejorar este servicio. Previamente se estableció un protocolo de respuesta y los MIR (médico interno residente) de pediatría recibieron formación específica. La formación a los residentes consistió en una sesión revisando la literatura médica actual sobre la consulta telefónica, indicando qué tipo de consultas se pueden responder de forma exacta y cómo deben de ser respondidas. Así mismo se les presentó el protocolo que se debía cumplimentar y la base informática que deben manejar. Esta sesión se ha incorporado al programa de formación de los MIR de pediatría en su primer mes de residencia (antes de iniciar este registro los residentes no recibían ningún tipo de formación al respecto, a pesar de que se respondían consultas de forma más informal). Así mismo, en la sala de informes donde habitualmente se reciben las llamadas está colocada una hoja informativa básica sobre el manejo de las llamadas telefónicas.
Los objetivos del presente trabajo son determinar la aplicabilidad de un triage telefónico realizado por médicos en urgencias de pediatría y comprobar su rendimiento, seguridad y utilidad.
Pacientes y método
En el momento de la llamada se cumplimenta un protocolo que recoge datos sociodemográficos del niño por el que se consulta; motivo de consulta (clasificado en: síntoma; dudas sobre fármacos; contacto con tóxico; puericultura; resultado de microbiología; accidente; situación de riesgo vital); instrucciones ofrecidas (tratamiento domiciliario, valoración médica en las siguientes horas en nuestro servicio, valoración urgente y valoración por su pediatra) y categoría del médico que atiende la consulta (MIR de pediatría, MIR de familia, adjunto de pediatría).
Analizamos las características de las 2.560 llamadas atendidas en nuestro SUP entre el 1-10-2003 y el 3-10-2004.
Se comprobó mediante el sistema informático el cumplimiento de las instrucciones recibidas en todos los casos en los que se recomendó una valoración médica. También se analizó una muestra aleatoria (25/mes) de los casos que recibieron instrucciones de manejo domiciliario y se comprobó si habían acudido a nuestro servicio en las siguientes horas y cuál fue su evolución.
Por último, y como parte de la evaluación del registro, se realizó una encuesta a las familias que consultaron entre el 1 y el 31 de octubre de 2004. Se contactó con ellas entre las 48 h y 5 días después de recibir la llamada y se les interrogó sobre determinados aspectos de la llamada: accesibilidad al servicio, calidad de la atención recibida, utilidad del consejo recibido, cuál fue su actitud ante el consejo recibido y si volverían a usar este servicio.
El programa estadístico utilizado ha sido el SPSS para Windows, versión 12.0. Los datos no paramétricos se analizaron con el test de la U de Mann-Withney y los datos categóricos por medio de la ji cuadrado (χ 2) con la corrección de Yates y la prueba exacta de Fisher. El nivel de significación estadística escogido fue p < 0,05.
Resultados
Durante el período analizado (1-10-2003 al 3-10-2004) se recibieron y fueron atendidas en nuestro servicio 2.560 llamadas, con una media de 7,1 llamadas al día. La media más alta se registró en noviembre de 2003 (9,7 llamadas/día) y la mínima en julio de 2004 (4,6 llamadas/día). Durante ese mismo período, las visitas a nuestro SUP fueron 59.088 (1 llamada/23 visitas).
El 48, % de las consultas se recibieron entre las 17 y las 23 h y la edad media de los niños que motivaron la consulta fue de 27,72 meses, siendo en el 57 % de los casos niños menores de 2 años.
En el 16,4 % de los casos el paciente por el que se consultaba había estado en nuestro servicio de urgencias en las 24 h previas.
Todas las llamadas fueron atendidas por un médico. Más de un tercio de las consultas (37,1 %) fueron contestadas por MIR de pediatría de primer año. Casi otro tercio de las mismas (28,3 %) fueron resueltas por adjuntos de pediatría. Los MIR de segundo año de pediatría respondieron al 17,1 % de los casos y el MIR de familia al 13,9 %.
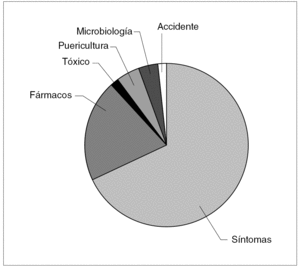
En la figura 1 se observa la distribución de los motivos de consulta telefónica. Los más frecuentes son: en primer lugar, la consulta sobre síntomas que presentan los niños y, en segundo lugar, las dudas sobre dosis o efectos de fármacos. Menos frecuentemente las familias hacen consultas sobre puericultura. No se registró ninguna consulta sobre situación de riesgo vital.
Figura 1. Motivo de consulta.
En la mayoría de los casos (81,7 %) la consulta fue resuelta mediante unas instrucciones de manejo domiciliario. Al 6,2 % de los consultantes se les instó a consultar con su pediatra de cabecera en días subsiguientes. Se recomendó acudir a nuestro servicio para ser valorado a 274 pacientes, 27 de ellos de forma urgente. En la tabla 1 se muestran los motivos de consulta de estos 27 casos, su diagnóstico y destino tras esta evaluación. Globalmente, el contacto con un tóxico fue el motivo de la llamada en menos del 2 % de los casos, pero en este grupo representa el 30 %.
Los MIR de familia derivaron con mayor frecuencia los pacientes a la urgencia que los pediatras (16 % frente a 11 %; p = 0,03).
Se comprobó mediante el sistema informático del servicio, el cumplimiento de las instrucciones recibidas en todos los pacientes a los que se les aconsejó una valoración médica en las siguientes horas. De los pacientes a los que se les indicó acudir con prontitud (n = 27) todos lo hicieron excepto tres. Telefónicamente se constató que los tres presentaron una buena evolución. De los 20 pacientes que acudieron tan sólo uno precisó ingreso por meningitis, el resto fueron dados de alta, seis de ellos tras permanecer unas horas en observación.
A 247 pacientes se les recomendó una valoración en las siguientes horas en nuestro servicio, 78 pacientes de éstos no acudieron para ser valorados. El resto acudió dentro de las siguientes 24 h. Cinco pacientes precisaron ingreso (mastoiditis, bronquiolitis, síndrome febril, vómitos, meningitis) y ocho permanecieron en observación, siendo 156 pacientes dados de alta directamente. Se contactó con el 65 % de los pacientes que no acudieron para ser valorados. El motivo más frecuente (85 %) para no acudir fue la mejoría en la situación que había provocado la llamada. Ninguno presentó una evolución desfavorable.
Con respecto a los pacientes que recibieron instrucciones de manejo domiciliario o se les instó a consultar a su pediatra, se comprobó mediante el sistema informático en una muestra aleatoria de ellos (25 cada mes) si acudían a nuestro servicio. El 20,8 % lo hizo dentro de las siguientes 48 h.
Menos del 1 % de los pacientes que no recibieron instrucciones de acudir a nuestro servicio precisaron ingreso en el hospital (en planta o unidad de observación), frente al 7,2 % en el grupo de los pacientes a los que se les recomendó una valoración médica en las siguientes horas (p = 0,0001).
Entre el 1 y el 31 de octubre de 2004 se realizó una encuesta a las familias consultoras. Se recibieron en ese mes 284 llamadas (26 familias de forma repetida) y se consiguió encuestar a 172 familias. Se contactó con ellas entre las 48 h y 5 días después de recibir la llamada. El 95 % describió como fácil o muy fácil el acceso al pediatra que respondió la consulta. Casi la totalidad de los encuestados (98 %) consideró como correcto o muy correcto el trato recibido, sin que se observaran diferencias significativas en relación al grado del médico que atendía la llamada. También un porcentaje elevado (91 %) consideró el consejo recibido como útil o muy útil. Globalmente referían un cumplimento del 96 %, que era mayor en el caso de recibir instrucciones de manejo domiciliario (p = 0,001). Casi todos los encuestados (98 %) afirmaban que volverían a usar este servicio en futuras ocasiones. Si no hubiera existido la posibilidad de contactar telefónicamente con un pediatra, las tres cuartas partes de los encuestados habrían acudido directamente a nuestro SUP. Tan sólo el 14 % habría esperado a consultar con su pediatra al día siguiente. Teniendo en cuenta el cumplimiento y las instrucciones recibidas, en un mes se habrían evitado 115 visitas a nuestro servicio.
Discusión
La demanda asistencial en los servicios de urgencias pediátricos está sufriendo un incremento progresivo en los últimos años, fenómeno que ha podido apreciarse en diferentes países industrializados. En nuestro caso el número de episodios al año pasó de 38.659 en 1995 a 51.933 en 2002 (incremento del 34,3 %). El aumento ha sido sobre todo a expensas de consultas por cuadros muy poco evolucionados que en la mayoría de los casos no son emergencias verdaderas 19. Parece razonable ante esta situación intentar desarrollar herramientas que permitan mejorar el uso de los servicios de urgencias.
Como ya se ha mencionado, la cuestión principal del triage telefónico en un SUP es clasificar los pacientes intentando disminuir el número de visitas innecesarias, asegurando a la vez un correcto manejo de los pacientes potencialmente graves 3,20. ¿Es el teléfono un instrumento seguro y útil para esta función? No existe consenso sobre este aspecto. Algunos autores defienden esta herramienta de trabajo, considerándola segura y rentable: según Barber et al 3, el 80 % de los pacientes derivados a urgencias por un triage telefónico lo está correctamente, frente al 60 % de los pacientes que van espontáneamente y lo considera un buen sistema para mejorar el uso de los recursos sanitarios; Scarfone et al 21 comprueban que los pacientes derivados de forma urgente al SUP reciben una clasificación en el triage hospitalario de mayor gravedad que los que son derivados de forma menos urgente; Poole et al 22 en su análisis de 4 años de funcionamiento de un triage manejado por enfermeras detectan una tasa de error del 0,07 %, y una derivación de pacientes para valoración médica del 20 % que se consideró necesaria en el 77,7 % de los casos, en una evaluación posterior; Fatovich et al 23 analizan las llamadas manejadas en un SUP y detectan un consejo inapropiado en sólo el 1,4 % y un alto grado de satisfacción por parte de las familias . Otros, en cambio, opinan que, por un lado, la frecuencia de instrucciones inadecuadas es alta y por otro que el teléfono no cumple con sus funciones de disminuir el número de visitas y de clasificar pacientes: según Carbajal et al 14 la consulta telefónica supone una carga asistencial importante y los consejos son inadecuados en un porcentaje alto; Wachter et al 11 alertan de la falsa seguridad de guiarse por protocolos, porque éstos no garantizan un manejo uniforme; Isaacman et al 10 y O'Brien y Miller 13 ponen a prueba el triage telefónico mediante casos simulados y registran un elevado porcentaje de consejos inadecuados, subrayando la necesidad de protocolos; Spriluvis et al 26 opinan que el triage telefónico tiene una capacidad limitada para mejorar el uso de un SUP; según Graber et al 27 un sistema externo de triage telefónico no disminuye el número de visitas a la urgencia y los pacientes derivados tienen una gravedad similar a los que van espontáneamente.
Según nuestros resultados, la mayoría (81 %) de las llamadas pueden ser resueltas mediante unas instrucciones de manejo domiciliario. Este porcentaje es menor en otras series, pero también es el principal tipo de consejo 9,16,17,28,29. Aunque una parte no insignificante de esos pacientes viene a ser valorada a pesar de no haber recibido instrucciones de ello, su tasa de permanencia en el hospital es significativamente menor que la de los pacientes que fueron específicamente derivados en el contacto telefónico. En nuestro servicio, en el 10 % de llamadas se recomienda una valoración médica de forma más o menos urgente. Este porcentaje oscila en otras series entre 11-27 % 6,16,17,20,23,29,30. La tasa de permanencia en el hospital (en observación o en planta) de los pacientes derivados telefónicamente al SUP es del 7,2 %, discretamente superior a los que vienen de forma espontánea (6,9 %), pero esta diferencia no es estadísticamente significativa; por tanto, no se puede afirmar que mediante el teléfono se seleccionan pacientes con mayor gravedad que los que vienen de manera espontánea. Pero sí se evita una serie de visitas innecesarias. Según nuestra encuesta a las familias consultoras, según su grado de cumplimento de las instrucciones, y extrapolando los datos de un mes al año completo se podrían evitar unas 1.400 visitas innecesarias.
Una de las cuestiones más importantes en el triage telefónico y que hace dudar de la aplicabilidad de este sistema por los múltiples errores que conlleva es la ausencia casi universal de formación del personal sanitario en este campo 15-18,25. Algunos autores subrayan que incluso con formación específica y protocolos de manejo son muchos los fallos que se registran 10-14. Según Wood, en Estados Unidos, el 55 % de los hospitales tiene un sistema de consulta telefónica, pero sólo la mitad de ellos establece de forma oficial quién debe responder a esas consultas. El 39 % de las llamadas son respondidas por MIR de pediatría, pero sólo el 45 % de los hospitales tiene un programa de formación específica en este campo 15. Crouch et al 18 en 1999 hacen un recorrido por los hospitales británicos y, aunque la mayoría de ellos reconoce la importancia de la consulta telefónica en su trabajo diario, en menos del 25 % de los centros existe una política formal sobre la consulta telefónica, y menor es la cantidad de ellos que tiene un programa específico de formación. No existen datos sobre la organización de la consulta telefónica en los hospitales de nuestro medio. En nuestro caso, desde que se ha instaurado el registro de consulta telefónica los MIR reciben durante su primer año de residencia una sesión especial sobre el manejo de las consultas telefónicas. En nuestro servicio, a diferencia de la mayoría de las experiencias extranjeras, todas las consultas son respondidas por médicos. No hemos encontrado diferencias significativas en el tipo de consejo administrado, en el cumplimiento, ni en el trato recibido en relación al grado del médico que atendía la llamada, a excepción de los MIR de familia, que derivan de forma significativa con mayor frecuencia los pacientes para ser valorados, probablemente por su menor experiencia en pediatría. Por otro lado, no se ha detectado ningún caso de evolución desfavorable en relación al consejo recibido.
Otro de los aspectos ampliamente revisado en la literatura médica es el grado de cumplimiento de las instrucciones recibidas y la satisfacción de las familias con el sistema de consulta telefónica. En nuestro caso, el cumplimiento global es del 75 %, más bajo que en la mayoría de las series 17,23,26,28 y lo que puede ser más grave, casi un tercio de las familias a las que se recomienda una valoración no acude. En la serie de Lee et al 4 el 25 % de los pacientes derivados no acude; Spriluvis et al 26 recogen un cumplimiento del 61 % en los pacientes derivados al SUP; en el caso de Baker et al 30 sólo el 46 % de los pacientes cumple la instrucción de acudir. Hemos comprobado la buena evolución de nuestros casos y, generalmente, el motivo de no venir era que la situación del paciente había mejorado, pero es un dato que se debe tener en cuenta, ya que en este grupo pueden escaparse pacientes potencialmente graves y es posible que el fallo esté en que no transmitimos el consejo de acudir con la suficiente claridad.
Con respecto a la opinión de las familias sobre este tipo de atención sanitaria, todas las series que lo han revisado recogen porcentajes muy altos de satisfacción 6,8,23,28,31. También las familias en nuestro medio están satisfechas con este sistema y estiman generalmente muy útil los consejos que se les administran.
La consulta telefónica en nuestro servicio de urgencias supone un trabajo añadido no desdeñable para el equipo médico de guardia porque, además, la mayor parte de las llamadas se aglutinan en el período de mayor afluencia de pacientes (17-23 h). Esta distribución y presión de las llamadas también la registran otros autores en series similares 6,14,23. Es fundamental por tanto una organización correcta del sistema de llamadas para agilizar el proceso y para asegurar el correcto funcionamiento.
En la consulta telefónica existen varias cuestiones a las que puede responderse con bastante precisión: dosis y efectos de fármacos, paciente visto recientemente en el servicio del que disponemos de informe, contacto con un tóxico, instrucciones básicas en situaciones de riesgo vital, actitud ante el contacto con ciertas enfermedades (meningococemia, etc.). Pero lo más habitual, y coincidimos con otras series, es que el motivo de consulta sea la presencia de determinado síntoma 17,19,28,32,33. En este caso, y teniendo en cuenta que el teléfono nunca puede ser instrumento de diagnóstico, nuestra actuación debe limitarse a orientar a la familia, sobre lo que debe vigilar y subrayar los síntomas que deberían obligarles a solicitar un valoración médica.
Al responder una consulta telefónica se adquiere una responsabilidad con el paciente, y aunque en la actualidad existe un vacío legal en este campo puede haber problemas legales, sobre todo en caso de no identificar una situación de riesgo vital. Para minimizar o prevenir los riesgos hay una serie de condiciones que deben cumplirse:
1.Sistema gestionado por personal entrenado.
2.Sistema adecuado de recogida de datos (informatizado, que permita el acceso y análisis de la información almacenada).
3.Datos básicos que se han de registrar: datos epidemiológicos, profesional que atiende la llamada, teléfono, motivo de consulta, recomendación que se da, preguntar siempre sobre enfermedades crónicas.
4.Derivar al paciente para valoración ante cualquier problema serio.
5.Garantizar la confidencialidad.
A pesar de que todavía hay múltiples aspectos mejorables y revisables, según nuestra experiencia, la consulta por teléfono puede ser un instrumento seguro y útil para resolver determinados problemas y puede evitar parte de esas consultas no urgentes que cada vez son más frecuentes y son en gran parte las responsables del colapso de los SUP. Es fundamental para que este sistema funcione, conocer que tiene sus limitaciones y riesgos y que no todo problema es solucionable por teléfono. La persona que atiende la llamada debe estar adecuadamente formada para ello. Debe existir un sistema organizado de atención de las llamadas, con un teléfono de fácil acceso desde el exterior, un protocolo de recogida de datos para cada llamada, una base informática para el almacenamiento de datos y un sistema de evaluación continua del correcto funcionamiento del sistema.