Introducción
La traqueostomía percutánea es un procedimiento bien establecido en pacientes adultos que permanecen en coma tras un traumatismo craneal grave o bien que precisan una traqueostomía para el mantenimiento de la ventilación mecánica a largo plazo 1-3. Aunque persiste el debate acerca de la relación riesgo-beneficio de esta nueva técnica en comparación con la traqueotomía quirúrgica clásica 4,5, en muchas unidades de cuidados intensivos (de adultos), la traqueostomía percutánea ha reemplazado prácticamente a la traqueostomía convencional 2,6. Además, recientemente se ha sugerido que la realización precoz de la traqueostomía percutánea en los adultos críticamente enfermos mejora la supervivencia cuando se compara con la traqueostomía diferida en el tiempo 7.
Hasta ahora, la experiencia con la traqueostomía percutánea en pacientes pediátricos es muy limitada 8,9 y se han señalado posibles riesgos de la técnica, en especial cuando se realiza sin control endoscópico 9. Sin embargo, la creciente experiencia con la traqueostomía percutánea y la disponibilidad del fibrobroncoscopio pediátrico, debería facilitar su puesta en práctica e incrementar su margen de seguridad en niños y adolescentes 6,10,11. Por ello, consideramos de interés la comunicación de 3 casos en los que la traqueostomía percutánea se realizó a la cabecera del paciente, en la unidad de cuidados intensivos pediátricos (UCIP).
Observaciones clínicas
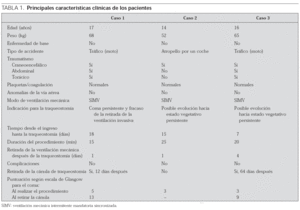
Presentamos a tres adolescentes que fueron ingresados en nuestra UCIP debido a traumatismos graves relacionados con accidentes de tráfico (tabla 1). En todos ellos se evidenciaron datos de lesión cerebral grave y posibilidad de evolución a una situación de coma persistente. La traqueostomía fue indicada para permitir un tratamiento adecuado y a largo plazo de la vía aérea. Tras una detallada evaluación de la situación clínica de los pacientes, se les consideró candidatos para la realización de una traqueostomía percutánea. Las técnicas de traqueostomía (quirúrgica y percutánea) fueron explicadas a los padres de los enfermos, quienes otorgaron su consentimiento informado verbal y por escrito para su realización.
Los pacientes eran adolescentes bien desarrollados y no obesos, sin anomalías anatómicas de la cabeza, cuello y vía aérea. Se descartó la presencia de alteraciones de la coagulación e infección. Los pacientes fueron sedados con midazolam y sometidos a ventilación mecánica en modo sincronizado; inmediatamente antes de iniciarse el procedimiento se les administró analgesia con fentanilo y fueron relajados con vecuronio. Los pacientes se mantuvieron bajo monitorización hemodinámica y respiratoria; la fracción inspiratoria de oxígeno se ajustó para obtener una saturación arterial de oxígeno alrededor de 95 %.
La traqueostomía percutánea se realizó de modo electivo, en horario matinal, por dos de los autores, a la cabecera de los pacientes y fue asistida por la visión directa y continua de la tráquea a través de un fibrobroncoscopio pediátrico (mientras uno de los operadores manejaba el endoscopio, el otro realizaba la traqueostomía). El método elegido fue el Ciaglia Blue Rhino de Cook® (William Cook Europe, Bjaeverskow, Dinamarca) 12. Este método, basado en la técnica de Seldinger, se deriva de la técnica original descrita por Ciaglia 1 y permite la dilatación progresiva del estoma en un solo paso, mediante un dilatador curvado específico 11. Para realizar la traqueostomía percutánea, el cuello del paciente se extendió ligeramente, se practicó una laringoscopia directa y, tras desinflar el balón de neumotaponamiento, se retiró el tubo endotraqueal hasta la posición en que dicho balón pudo observarse inmediatamente por debajo de la glotis. Antes de la punción traqueal, el fibrobroncoscopio pediátrico fue introducido a través del tubo endotraqueal para guiar el procedimiento y fue mantenido hasta que el tubo de traqueostomía estuvo colocado y se confirmó que su posición era correcta.
El tiempo total del procedimiento, desde la administración de la analgesia hasta la fijación del tubo de traqueostomía, osciló entre 15 y 25 min. No se observaron efectos adversos ni complicaciones durante el procedimiento ni en los días subsiguientes (tabla 1).
Caso 1
Se trataba de un varón de 17 años que fue ingresado tras sufrir un accidente de tráfico cuando iba en moto. Presentaba un traumatismo múltiple y grave: abdominal (rotura esplénica y hemoperitoneo), torácico (neumotórax y contusión pulmonar izquierdos) y craneal (hematoma epidural, neumoencéfalo y áreas de contusión frontal y temporal izquierdas). El hematoma epidural fue tratado quirúrgicamente y el neumotórax fue evacuado, mientras que la rotura esplénica fue manejada de modo conservador. Al cabo de 10 días fue extubado y colocado en ventilación no invasiva con presión positiva continua bifásica (BiPAP) mediante mascarilla facial, pero tuvo que ser reintubado debido a que los reflejos protectores de la vía aérea eran insuficientes. Un nuevo intento de retirada de la ventilación invasiva, realizado el día 17, también fracasó. Por ello, se realizó la traqueostomía percutánea a los 18 días del ingreso, sin observar incidencias ni durante el procedimiento ni en los días posteriores. La puntuación según la escala del coma de Glasgow fue inferior a 7 durante los primeros 17 días; posteriormente su nivel de conciencia fue mejorando de forma progresiva, alcanzando una puntuación de 14 el día 23 desde su ingreso. La traqueostomía percutánea fue retirada sin problemas el día 30 (12 días después del procedimiento). En el seguimiento posterior el paciente no desarrolló estridor ni problemas de fonación.
Caso 2
Chica de 14 años que sufrió un traumatismo craneoencefálico grave al ser atropellada por un automóvil. En el momento del ingreso, la puntuación según la escala del coma de Glasgow era de 3. Presentaba edema cerebral y hemorragia subaracnoidea. Además del tratamiento neurointensivo, la paciente fue mantenida con ventilación invasiva durante 14 días. Debido a la ausencia de mejoría clínica y ante la posibilidad de evolución hacia un estado vegetativo, se realizó una traqueostomía percutánea el día 15 de su ingreso, sin incidencias. La paciente pudo ser destetada de la ventilación mecánica un día después. Se mantiene con la traqueostomía percutánea en estado vegetativo persistente, tras haber transcurrido 9 meses desde su ingreso.
Caso 3
Adolescente varón de 16 años que fue ingresado tras sufrir un accidente de tráfico cuando iba en moto. Presentaba un traumatismo múltiple y grave con: traumatismo abdominal (rotura esplénica), torácico (neumotórax y hemotórax) y craneal (contusiones parenquimatosas diseminadas, hemorragia intraventricular y hemorragia subaracnoidea). La puntuación según la escala del coma de Glasgow era de 3. Se realizaron toracocentesis y esplenectomía. Ante la posibilidad evolutiva hacia un estado vegetativo, se realizó la traqueostomía percutánea al séptimo día desde su ingreso. Se mantuvo con ventilación invasiva hasta el día 21. El nivel de conciencia fue mejorando de forma muy lenta e incompleta. Fue posible la retirada de la traqueotomía el día 70 desde su ingreso (64 días después del procedimiento), sin incidencias.
Discusión
Los pacientes que quedan en coma tras un traumatismo craneoencefálico grave suelen tener problemas para mantener la vía aérea, debido a la ineficacia de los reflejos protectores de dicha vía aérea. Por lo tanto, cuando esta evolución clínica se observa o pronostica, se indica realizar una traqueostomía, que será mantenida a largo plazo.
De forma clásica, la traqueostomía era realizada por cirujanos en el área quirúrgica. Desde hace varios años, se han desarrollado diversas técnicas de traqueostomía percutánea y, actualmente, a la mayoría de los pacientes adultos que precisan una traqueotomía no urgente, cuando están críticamente enfermos, se les realiza una traqueostomía percutánea en la unidad de cuidados intensivos, por parte del equipo médico asistencial de dichas unidades 1-6. Aunque este es un tema debatido, la traqueostomía percutánea ha demostrado ser comparable con la traqueostomía quirúrgica en términos de seguridad y de relación coste-beneficio 2-7. Al menos en teoría, la traqueostomía percutánea presentaría ventajas en relación con la traqueostomía quirúrgica que incluyen menor duración del procedimiento, menor hemorragia inmediata, incisión cutánea más reducida, menor disección, menor riesgo de perforación de la pared posterior de la tráquea y mejor resultado estético tras la retirada de la cánula 6. La traqueostomía percutánea podría ser preferible en los pacientes críticamente enfermos, ya que puede realizarse a la cabecera del paciente, sin necesidad de interrumpir su monitorización y sus cuidados intensivos, evitando además los riesgos inherentes a su desplazamiento al área quirúrgica 6.
Por otra parte, la traqueostomía percutánea no está libre de posibles complicaciones, que pueden ser precoces (hemorragias, fugas aéreas, pérdida del control de la vía aérea y lesión de tejidos blandos), intermedias (hemorragia persistente e infección de la herida operatoria) y tardías (estenosis traqueal, fístulas traqueoesofágicas, necrosis del cartílago traqueal y granulación excesiva del tejido alrededor del traqueostoma) 6,9.
El momento más adecuado para la realización de la traqueostomía percutánea es un tema controvertido, pero un estudio reciente ha demostrado que la traqueostomía precoz puede mejorar la supervivencia de los pacientes y disminuir la incidencia de neumonía nosocomial 7.
La experiencia con la traqueostomía percutánea en niños es muy limitada. Hasta ahora sólo se han publicado dos series de casos 8,9. Toursarkissian et al 8 comunicaron las primeras experiencias en 11 adolescentes con edades entre 10 y 20 años; el procedimiento fue realizado a la cabecera del paciente pero con una técnica ciega (sin guía endoscópica). Uno de los pacientes presentó una complicación operatoria y otra postoperatoria; ocho de los niños fueron descanulados y no se detectaron estenosis traqueales 8. Scott et al 9 comunicaron los casos de 2 pacientes (de 11 y 15 años) que desarrollaron estenosis traqueales significativas tras la realización de una traqueostomía percutánea; los procedimientos se practicaron también a la cabecera de los pacientes, mediante una técnica ciega. Estos autores han sugerido evitar la traqueostomía percutánea en niños y utilizar la fibrobroncoscopia como guía durante la intervención y previamente a la retirada de la cánula 9.
Según nuestro conocimiento, esta es la primera serie de pacientes adolescentes en los que se realizó la traqueostomía percutánea guiada por endoscopia y mediante el sistema Ciaglia Blue Rhino (Cook®)12. Teniendo en cuenta que la observación y guía endoscópica del procedimiento incrementa la seguridad de la técnica 10 y dado que el fibrobroncoscopio está disponible en muchas UCIP 11, consideramos que este tipo de vigilancia debe ser obligatoria cuando se practique una traqueostomía percutánea. La fibrobroncoscopia también podría ser útil para evaluar la vía aérea en el momento en que se plantee la retirada de la cánula de traqueotomía 9.
La serie de casos que presentamos es claramente limitada, ya que incluye sólo a 3 adolescentes, cuyo tamaño no era muy diferente del de un adulto medio. Aunque de nuestra experiencia no pueden realizarse extrapolaciones para recomendar la traqueostomía percutánea, consideramos que, como técnica alternativa, debe tenerse en cuenta en los adolescentes, un grupo de pacientes que pueden constituir un porcentaje significativo de ingresos en UCIP a consecuencia de un traumatismo.
En resumen, la traqueostomía percutánea parece ser un tratamiento electivo y seguro en adolescentes en los que se anticipe la necesidad de proteger la vía aérea o la ventilación invasiva a largo plazo, siempre que sea realizada por personal experto y con vigilancia endoscópica. Son necesarios estudios adicionales para definir su papel en niños más pequeños.
Agradecimientos
A los Dres. Vicente Ginesta Galán y Jesús Cortiñas Díaz, del Servicio de Anestesiología y Reanimación del Hospital Clínico Universitario de Santiago de Compostela, por sus consejos, apoyo y colaboración.