La saturación cerebral de oxígeno (SrcO2) es una medida del estado de perfusión y oxigenación. El objetivo ha sido analizar la relación entre la SrcO2 y varios parámetros hemodinámicos y respiratorios.
Pacientes y métodosEntre octubre del 2011 y julio del 2012, se intervino a 43 niños que fueron incluidos en un estudio prospectivo, observacional y descriptivo. Se midieron la SrcO2 y la presión arterial media (PAM), y se realizaron gasometrías en sangre arterial y venosa. Se determinaron la saturación arterial (SaO2), la saturación venosa (SvcO2), la presión arterial de oxígeno (paO2) y anhídrido carbónico (paCO2), y el lactato, y se calcularon la paO2/FiO2, el índice de oxigenación (IO) y la extracción tisular de oxígeno (ETO2). Estas medidas fueron correlacionadas con la SrcO2, determinándose además la concordancia (índice Kappa) entre esta variable y las que resultaron significativas en el análisis de correlación.
ResultadosLa edad y el peso fueron de 27,3 meses y 9,2 kg. Se encontraron una correlación positiva de la SrcO2 con la SvcO2 (r=0,73, p<0,01) y con la PAM (r=0,59, p<0,01), y una correlación negativa con la ETO2 (r=−0,7, p<0,01). La SrcO2 no se correlacionó con las variables respiratorias. El análisis de concordancia estableció un índice Kappa aceptable (> 0,4) entre la SrcO2 y la SvcO2, y entre la SrcO2 y la ETO2.
ConclusionesLa SrcO2 se relaciona estadísticamente con variables hemodinámicas como la PAM, la SvcO2 y la ETO2, pero no con variables respiratorias.
Regional cerebral oxygen saturation (rSO2) is a measure of the general state of perfusion and oxygenation. We aim to analyze the relationship between this and various hemodynamic and respiratory parameters.
Patients and methodsForty-three patients, operated on between October 2011 and July 2012, were included in this prospective observational descriptive study. The following parameters were measured: mean arterial pressure, both arterial and central venous oxygen saturation and partial pressures of oxygen and carbon dioxide, and lactate levels. From these parameters, the oxygenation index and the oxygen extraction ratio were calculated. These measurements were studied to evaluate whether rSO2 correlated significantly with the other parameters.
ResultsThe average age and weight of the patients were 27.3 months and 9.2kg, respectively. The rSO2 correlated positively with both central venous oxygen saturation (r=0.73, P<.01) and mean arterial pressure (r=0.59, P<.01), and negatively with the oxygen extraction ratio (r=−0.7, P<.01). No correlation was found with the respiratory parameters. Concordance analysis established an acceptable Kappa index (> 0.4) between the rSO2 and central venous oxygen saturation, and between the rSO2 and oxygen extraction ratio.
ConclusionsRegional cerebral oxygen saturation correlates well with hemodynamic parameters - mean arterial pressure, venous saturation, and the tissue oxygen extraction. However, it does not correlate with respiratory parameters.
La saturación regional cerebral de oxígeno (SrcO2) representa la cantidad de oxígeno que el tejido cerebral posee y que se encuentra contenido en las arteriolas, capilares y vénulas. Su medición en tiempo real, a través de un sensor colocado en la región frontal, nos informa de forma continua y no invasiva del adecuado balance entre el aporte y el consumo de oxígeno en el cerebro1.
La SrcO2 se ha correlacionado de forma directa con algunos parámetros hemodinámicos, como la saturación venosa central de oxígeno (ScvO2)2. Otros autores, en cambio, no la han encontrado3.
El objetivo de este trabajo ha sido analizar la relación existente entre la SrcO2 y una serie de parámetros hemodinámicos y respiratorios, que son determinados habitualmente en el postoperatorio de las cardiopatías congénitas.
Pacientes y métodosEn un hospital infantil de tercer nivel, y en un periodo comprendido entre octubre del 2011 y julio del 2012, se intervinieron consecutivamente a 43 niños con diversos tipos de cardiopatías congénitas. Se realizó un estudio prospectivo, observacional y descriptivo, aprobado por el comité de ética e investigación sanitaria del hospital, y en el que se obtuvo previamente consentimiento informado de los padres.
Se agruparon las cardiopatías según el método internacional de estratificación de riesgo de la cirugía RACHS-14,5 en 6 categorías, siendo el nivel 1 el de menor complejidad y el nivel 6 el de máxima.
Los criterios de inclusión fueron: a) edad < 14 años; b) peso<40 kg y > 2,5 kg, y c) intervención con circulación extracorpórea. Los criterios de exclusión fueron: a) denegación consentimiento informado, y b) contraindicación para canular la vena yugular interna derecha. Para optimizar la interpretación de los datos, se clasificó a los pacientes en 3 grupos en función de la edad: de 0 a 1 mes, mayores de 1 mes hasta 1 año, y mayores de 1 año hasta 14 años.
El estudio se realizó en la UCI pediátrica y se basó en la medición continua de la SrcO2, y en la realización de gasometrías en sangre arterial, procedente de la arteria radial o cubital, y de sangre venosa, extraída de un catéter situado en vena yugular interna.
La técnica para recoger la señal de la SrcO2 se fundamenta en la emisión de un haz lumínico por espectrometría cercana al infrarrojo Near-infrared spectroscopy (NIRS), a través de un solo sensor adherido a la piel de la región frontal media de la cabeza, que se conecta a un monitor NIRS (Invos Cerebral Oximeter, Somanetics, Troy, EE. UU.) y nos permite determinar el valor numérico. La SrcO2 ha presentado los mismos valores en ambos hemisferios en un estudio realizado en niños sometidos a cirugía cardíaca, por lo que su medición unilateral, o en la región media frontal, sería suficiente, reduciéndose así el gasto económico al utilizar un solo sensor6.
En las muestras de sangre se midieron la saturación arterial de oxígeno (SaO2), la SvcO2, la presión parcial arterial de oxígeno (paO2), la presión parcial arterial de anhídrido carbónico (paCO2) y el lactato venoso. Con estos parámetros, se calcularon el cociente paO2/fracción inspiratoria de oxígeno (FiO2), el índice de oxigenación (IO) y la extracción tisular de oxígeno (ETO2). El valor recogido de la SrcO2 y de la presión arterial media (PAM) fue el que presentaba el paciente en el monitor en el momento de las distintas extracciones.
Se hicieron varias determinaciones en forma secuencial. La primera, tras la intervención quirúrgica al ingreso del paciente en UCI y las siguientes, a las 4 y 8 h, y por último, a las 8h del día siguiente. Se consideraron variables respiratorias: la SaO2, la paO2, la paCO2, la paO2/FiO2, y el IO, y variables hemodinámicas: la SvcO2, la PAM, la ETO2 y el lactato venoso.
La SvcO2 muestra el valor de oxígeno residual que llega al corazón tras la extracción por los tejidos; su valor normal es del 70%. Está determinada por el equilibrio entre el aporte y el consumo de oxígeno tisular, siendo su disminución una manifestación de un aumento en la extracción de oxígeno por los tejidos, determinado probablemente por un descenso del gasto cardíaco.
El IO relaciona la PaO2 con la presión media en la vía aérea (Paw) y la FiO2, y se calcula según la fórmula: IO=FiO2×Paw/PaO2, siendo su valor normal ≤ 5. Valora la oxigenación en relación con el grado de asistencia respiratoria.
La ETO2 calcula el porcentaje de oxígeno extraído por los tejidos; este parámetro junto con la SvcO2 y el lactato son los que mejor estiman el gasto cardíaco. Se calculó obteniendo la diferencia entre la SaO2 y la SvO2 y, posteriormente, dividiendo el resultado entre la SaO2 (ETO2=[SaO2– SvO2] ÷ SaO2)7. Los valores normales oscilan entre 0,24 y 0,28, considerando algunos autores que una cifra mayor de 0,5 posee una alta capacidad predictiva de muerte8.
Análisis estadísticoEn primer lugar, se realizó un análisis descriptivo de las variables cualitativas usando frecuencias absolutas y relativas. Se utilizaron además la mediana y el rango intercuartílico en las variables cuantitativas, dado que no seguían una distribución normal.
Para valorar la asociación entre variables cuantitativas se usó el coeficiente de rango de Spearman. Se consideró que un coeficiente de correlación (r) presenta una débil asociación estadística si está comprendido entre 0 y 0,30; moderada si está entre 0,30 y 0,60; fuerte si oscila entre 0,60 y 0,80, y muy fuerte si es igual o mayor de 0,8.
La concordancia entre variables dicotómicas se analizó mediante el índice Kappa. Se consideró un índice Kappa aceptable cuando su valor es superior a 0,4. Para valorar las características diagnósticas de las variables frente a la variable SrcO2 dicotomizada, se cálculo el área bajo la curva y sus correspondientes intervalos de confianza.
ResultadosLos valores medios de edad, peso, tiempos quirúrgicos, tiempo de ventilación mecánica, tiempo de estancia en UCI-P y categoría de riesgo quirúrgico (RACHS-1) se expresan en la tabla 1. Las intervenciones quirúrgicas a las que fueron sometidos los pacientes según su afección de base se resumen en la tabla 2. Las frecuencias y la mortalidad de cada una de las categorías de riesgo quirúrgico se exponen en la tabla 3.
Estadística descriptiva de la población estudiada
| P50 | P25-75 | |
| Edad (meses) | 6,00 | 0,86-35.50 |
| Peso (kg) | 5,80 | 3,65-10,65 |
| CEC (min) | 120 | 82–157 |
| P aórtico (min) | 68 | 27–101 |
| VMC (h) | 45 | 8,75-115 |
| Estancia UCI-P (días) | 5 | 4–10 |
| RACHS-1 | 3 | 2–3 |
CEC: circulación extracorpórea; P aórtico: pinzamiento aórtico; VMC: ventilación mecánica convencional.
Tipo de intervención quirúrgica
| Intervención quirúrgica | Frecuencia |
| Switch arterial | 7 |
| Corrección Fallot | 7 |
| Corrección canal AV | 6 |
| Cierre CIV | 3 |
| Switch arterial+cierre CIV | 2 |
| Cierre CIA | 2 |
| Nikaidoh | 2 |
| Recambio Contegra | 2 |
| Resección subaórtica | 2 |
| YASUI | 1 |
| Prótesis valvular aórtica | 1 |
| Prótesis valvular pulmonar | 1 |
| Norwood | 1 |
| Fontan | 1 |
| Corrección truncus | 1 |
| Jatene+coartectomía | 1 |
| Cierre DAP+cierre CIA | 1 |
| Ampliación TSVD | 1 |
| Ampliación TSVD+cierre CIA+cierre CIV | 1 |
Canal AV: canal auriculoventricular; CIA: comunicación interauricular; CIV: comunicación interventricular; DAP: ductus arterioso permeable; TSVD: tracto de salida del ventrículo derecho.
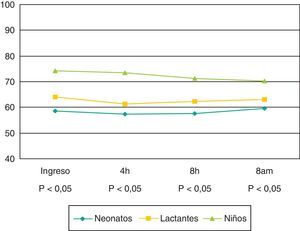
Los neonatos presentaron el mayor nivel de complejidad quirúrgica, correspondiéndose con una puntuación media ± desviación estándar en la escala RACHS-1 de 3,7±1,2; le siguieron en orden decreciente, y con una puntuación parecida, los niños (2,7±1) y después los lactantes (2,6±0,8). Se han encontrado diferencias estadísticamente significativas en la SrcO2 entre los distintos grupos de edad y en las distintas determinaciones realizadas, siendo más bajas en neonatos y más altas en niños (fig. 1).
La SrcO2 no se correlacionó con las variables respiratorias estudiadas, salvo una moderada correlación positiva al ingreso entre la SrcO2 y la PaO2/FiO2 (r=0,4, p<0,01). No se observó ningún tipo de correlación con la PaO2 ni con el IO.
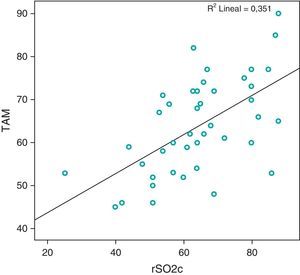
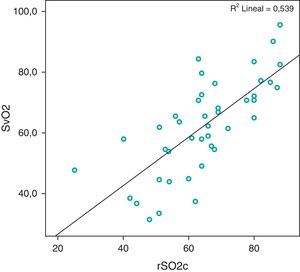
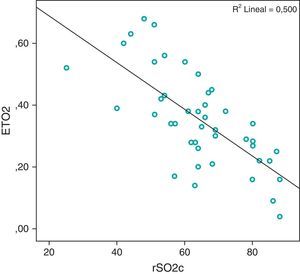
Con respecto a las variables hemodinámicas, se encontró una correlación positiva de la SrcO2 con la SvcO2 en todas las determinaciones, siendo más significativa a las 4 h (r=0,73, p<0,01). También fue positiva con la PAM en todas las determinaciones, excepto la realizada a las 8 h del día siguiente, obteniéndose igualmente un mayor valor del coeficiente de correlación a las 4 h (r=0,59, p<0,01). Entre la SrcO2 y la ETO2, la correlación fue negativa en todas las determinaciones, consiguiéndose también un valor mayor de correlación a las 4 h (r=–0,7, p<0,01). No se obtuvo ningún tipo de correlación con los niveles de lactato.
En el análisis de las escalas inotrópica e inotrópica-vasoactiva, se obtuvo una correlación moderada negativa solo a las 8 h del día siguiente de la intervención, tanto en la escala inotrópica (r=0,4, p<0,01) como en la inotrópica-vasoactiva (r=0,4, p<0,01).
El análisis de concordancia se realizó exclusivamente a las 4 h, ya que fue en ese momento donde el análisis de correlación entre las variables resultó ser estadísticamente más significativo. Los valores de la ETO2 ≥ 0,4 se correspondieron con una SrcO2 ≤ 60 en el 23,3% de los casos, y los valores ≤ 0,4 lo hicieron con una SrcO2>60 en el 55,8% (índice Kappa=0,532; p<0,001). La SvcO2>65 presentó una concordancia con una SrcO2>60 en el 41,9% de los casos y la SvcO2 ≤ 65 se correspondió con una SrcO2 ≤ 60 en el 32,6% (índice Kappa=0,506; p<0,001). El índice Kappa obtenido (0,5) en ambas comparaciones indica una buena concordancia, que es significativamente distinta (p<0,001) de la simplemente esperada por el azar.
Se estudiaron las curvas COR, estableciéndose un punto de corte de la SrcO2 en 60, para así determinar la capacidad predictiva que poseen las variables hemodinámicas con respecto a la SrcO2. Se obtuvieron áreas bajo la curva COR ≥ 0,7, correspondientes a test buenos o muy buenos desde el punto de vista estadístico (tabla 4).
Valor predictivo de las variables hemodinámicas con respecto a la SrcO2
| ABC | IC del 95% | p | |
| PAM 4h | 0,84 | 0,72-0,96 | < 0,01 |
| ETO2 4h | 0,86 | 0,74-0,98 | < 0,01 |
| ETO2 8h | 0,71 | 0,52-0,90 | < 0,05 |
| SvcO2 4h | 0,88 | 0,78-0,98 | < 0,01 |
| SvcO2 8h | 0,76 | 0,57-0,95 | < 0,05 |
ABC: área bajo la curva COR; ETO2 4h: extracción tisular de oxígeno a las 4h; ETO2 8h: extracción tisular de oxígeno a las 8h; IC del 95%: intervalo de confianza del 95%; SvcO2 4h: saturación venosa central de oxígeno a las 4h; SvcO2 8h: saturación venosa central de oxígeno a las 8h; PAM 4h: presión arterial media a las 4h.
En situaciones de shock con hipoperfusión, se producen un descenso de la PAM y una reducción del aporte de oxígeno a los tejidos, esto provoca un aumento de la ETO2 y, como consecuencia de ello, una reducción de la SvcO2. La incidencia de hipoperfusión tras la cirugía cardíaca en un estudio realizado en adultos, se puso de manifiesto mediante la determinación de la SvcO2 y del lactato, de forma que los pacientes con un descenso de la SvcO2<70% y una elevación del lactato ≥ 4mmol/L, tuvieron peor pronóstico9. Estos hallazgos también han sido corroborados en niños intervenidos de cardiopatías congénitas10.
En este estudio se ha comprobado que la SrcO2 se correlaciona positivamente con la PAM y la SvcO2 (figs. 2 y 3), de manera que cuando el valor de estas 2 variables aumenta, por una mejora del estado hemodinámico, también aumenta la SrcO2. Por el contrario, la SrcO2 se correlaciona negativamente con la ETO2 (fig. 4), pues cuando aumenta la ETO2 por un estado de hipoperfusión por shock o insuficiencia cardíaca, se produce un descenso de la SrcO2.
Los estados de hipoperfusión es conveniente identificarlos en el periodo postoperatorio inmediato, ya que un prolongado descenso de la SrcO2 hasta un valor de 45% por un periodo de 180 min se ha asociado a la aparición de lesiones cerebrales o empeoramiento de las existentes en las imágenes de la resonancia magnética1. Estudios en adultos sugieren que puede producirse isquemia cerebral cuando la SrcO2 desciende más de un 10%, y en niños si el valor llega a ser del 50%6.
La buena correlación que se ha obtenido en este estudio entre la SrcO2 y la ScvO2 se puede explicar porque la sangre venosa, donde se determina la saturación de oxígeno, procede de un catéter colocado en el territorio de la vena cava superior que recoge sangre del cerebro11. Otros autores también han encontrado una asociación significativa (r=0,58, p<0,001) entre la SrcO2 y la ScvO212, esta última medida en la cava superior mediante el catéter de fibra óptica Pediasat2.
Sin embargo, en determinados pacientes y situaciones clínicas, la SrcO2 no predice la SvcO2 y, por ello, no puede ser considerada su sustituto13,14. Por ejemplo, en niños intervenidos de Norwood por presentar el síndrome de hipoplasia de cavidades izquierdas, la SrcO2 se ha correlacionado fuertemente con la PAM, pero débilmente con la SvcO2, laSaO2, el flujo pulmonar, el flujo sistémico, el aporte de oxígeno y la extracción de oxígeno, y pobremente con el consumo de oxígeno14. En los resultados expuestos en el apartado anterior, se ha puesto de manifiesto un aceptable nivel de concordancia entre la SrcO2 y las variables hemodinámicas SvcO2 y ETO2, lo cual indica que las variaciones de cada una de estas 2 variables se corresponden con variaciones concordantes de la SrcO2.
La monitorización de la SrcO2, al ser una técnica continua, no invasiva y fácil de realizar, puede detectar precozmente estados de hipoperfusión por bajo gasto cardíaco o shock. Sin embargo, debemos ser cautos al extrapolar las medidas de un territorio como el cerebral a todo el organismo, ya que la SrcO2 puede reflejar solo cambios locales y no necesariamente indicar hipoperfusión en todo el organismo1. Por el contrario, la medida de la ScvO2 en la cava superior es mucho más específica y fiable del estado hemodinámico, ya que nos da una información más global de todo el territorio sistémico.
La medición de la SrcO2 se ha incorporado en la monitorización postoperatoria de las cardiopatías congénitas, pero siempre junto a otras variables hemodinámicas de valor ya contrastado, como la PAM, la diuresis, la SvcO2, la ETO2, el lactato, etc. La SrcO2 posee además una elevada capacidad para predecir la evolución postoperatoria tras la cirugía, como se ha demostrado en un estudio en el que los pacientes que presentaron un descenso postoperatorio durante 48 h a un valor del 52,8% tuvieron peor pronóstico que los que presentaron un valor del 60,8%15.
Las diferencias encontradas en la SrcO2 entre los distintos grupos de edad podrían estar condicionadas por el grado de complejidad de las intervenciones quirúrgicas, ya que esto condiciona un curso postoperatorio más complicado. De este modo, los neonatos, que fueron los que tuvieron mayor nivel de complejidad quirúrgica en la escala RACHS-1, presentaron valores mas bajos de la SrcO2 (fig. 1). Sin embargo, es conocido también que en condiciones basales la SrcO2 varía dependiendo de la edad del paciente, siendo el valor medio en niños por debajo de un año de 62,7±8, y por encima de un año de 70,4±6.
Limitaciones del estudio: aunque en este trabajo las discordancias son muy escasas, sería conveniente realizar estudios multicéntricos con un mayor número de casos para corroborar estos hallazgos.
Como conclusiones, podemos afirmar que: a) la SrcO2, medida en el postoperatorio de las cardiopatías congénitas, se modifica significativamente dependiendo de la edad del paciente; b) las variaciones producidas en la SrcO2 presentan una correlación estadística significativa con variables hemodinámicas, como la PAM, la ScvO2 y la ETO2, y no con variables respiratorias, y c) por último, la SrcO2 se puede considerar como un parámetro que nos informa del estado de perfusión cerebral, el cual depende directamente del estado hemodinámico.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.
A la Prof. Dra. Mercedes Loscertales Abril, por el entusiasmo que nos transmite y por su entrega en la consecución de objetivos para una mejor asistencia clínica.