Introducción
Cada año el virus influenza es la causa de un elevado número de infecciones respiratorias en el mundo, que afecta a todos los grupos de edad 1-4. Las características de la gripe en la edad pediátrica son definitivas para entender el papel que los niños tienen en la diseminación, las peculiaridades y la gravedad de las epidemias producidas anualmente por el virus de la influenza 1-4. La enfermedad se disemina entre los más pequeños de forma rápida dada la aglomeración de niños en guarderías y colegios; la tasa de ataque en preescolares y escolares es superior al 30 % siendo más elevada en los que acuden a guarderías 1-4. Los niños son los mayores diseminadores de la enfermedad debido a que excretan virus una semana antes y una después del inicio de los síntomas clínicos, mientras que el adulto lo hace 2 días antes y 5 días después de iniciada la enfermedad 1-4. También la carga viral de virus excretados es mucho mayor en el niño que en el adulto. Todos estos factores ya contrastados en la literatura médica desde hace años, hacen considerar al niño como un factor fundamental en la cadena de transmisión de la enfermedad 1-4.
La gripe en el niño puede cursar de forma subclínica y en ocasiones con extremada gravedad, así como complicarse con sobreinfecciones bacterianas graves 5,6. A diferencia del adulto, el cuadro catarral y febril clásico puede acompañarse de manifestaciones gastrointestinales 5,6. El diagnóstico se hace difícil fuera de las semanas del pico epidémico y por lo general no se hace una búsqueda rutinaria de la etiología, lo que dificulta la percepción real de la carga de la enfermedad infantil. De hecho la gripe en el niño es habitualmente infradiagnosticada, en especial por debajo de los 5 años, franja de edad en la que es más frecuente y ocasiona un elevado número de hospitalizaciones y consultas médicas 7. La subestimación y el desconocimiento del impacto real que esta enfermedad tiene anualmente en pediatría, pude contribuir a que no se tomen medidas más enérgicas que contribuyan al control de la enfermedad en la edad infantil 7. La gripe en los niños no produce una mortalidad elevada, pero sí es motivo de un elevado consumo de recursos sanitarios. Las consultas pediátricas llegan a incrementarse en un 50-100 % y por lo tanto crece considerablemente el consumo de antibióticos y el número de ingresos hospitalarios. Esta situación es especialmente frecuente en los lactantes y los niños sanos menores de 24 meses 8-12. La enfermedad en la edad infantil tiene un notable impacto socioeconómico porque comporta un destacable absentismo escolar y falta al trabajo por parte de los padres, que o se contagian o deben cuidar a sus hijos mientras están enfermos 13-16.
Se presenta a continuación el informe actualizado para la temporada 2006-2007 de las recomendaciones que sobre prevención de la gripe en el niño hizo el Comité Asesor de Vacunas (CAV) para la temporada 2005-2006 17.
Prevención de la gripe
Quimioprofilaxis
En la actualidad no se recomienda para la edad pediátrica la profilaxis o el tratamiento con amantadina o rimantadina 18,19. Los inhibidores de la neuraminidasa, zanamivir y oseltamivir, aunque en Estados Unidos son aplicables en la profilaxis de la gripe a partir de los 5 años y del año de edad, respectivamente 1, zanamivir no está aprobado en España para la profilaxis en niños menores de 12 años, oseltamivir sí está autorizado como profilaxis para niños a partir de los 12 meses.
Vacunas frente a la gripe
La vacunación es la forma más eficaz de disminuir la incidencia y morbilidad de la gripe. Debe hacerse cada año, dado que la composición de la vacuna varía según la cepa de virus gripal prevista para cada invierno. Su inmunogenicidad no dura más allá de los 9 meses, proporcionando una protección en torno al 70 %, que es algo menor en inmunodeficientes y ancianos.
Existen 2 tipos de vacunas:
a)Vacunas con virus inactivados.
b)Vacunas de virus atenuados (no comercializadas todavía en Europa).
Vacunas inactivadas
Se obtienen a partir del cultivo de virus en huevos embrionados, inactivándose con formol o betapropiolactona. Son trivalentes, contienen 2 cepas del virus A y una del virus B.
Existen los siguientes tipos de vacunas inactivadas para uso infantil:
1.Vacunas de virus fraccionados. Son las más usadas ya que su tolerancia es excelente.
2.Vacunas de subunidades. Contienen exclusivamente los antígenos de superficie hemaglutinina y neuraminidasa, sin ningún otro componente del virus, son poco reactogénicas.
Vacunas de subunidades adyuvadas con el agente MF59, con lo que se consigue una mayor inmunogenicidad.
Vacunas de subunidades virosómicas. Se trata de vacunas muy inmunógenas y exentas de reacciones adversas.
Composición de la vacuna frente a la gripe para la temporada 2006-2007
Durante la estación de gripe 2005-2006, los virus influenza A (H1N1), A (H3N2), y B cocircularon por todo el mundo. En África, se comunicaron un pequeño número de casos. En Asia, predominaron los virus influenza A (H1N1) e influenza B. En Europa, fueron más comunes los casos de virus influenza B pero influenza A (H1N1) y A (H3N2) también fueron identificados.
La Organización Mundial de la Salud comunica que para esta temporada 2006-2007 las vacunas deben contener las siguientes cepas 20:
1.Cepa A/Wisconsin/67/2005 (H3N2).
2.Cepa A/New Caledonia/20/1999 (H1N1).
3.Cepa B/Malaysia/2506/2004.
Esta vacuna representa un cambio en el virus Influenza A (H3N2) y en el B. Alternativamente a la cepa A/Wisconsin/67/2005-like (H3N2), puede utilizarse una cepa antigénicamente equivalente como es la cepa A/Hiroshima/52/2005. Para el componente de influenza B, puede utilizarse de forma alternativa la cepa B/Ohio/ 1/2005.
Recomendaciones de vacunación pediátrica
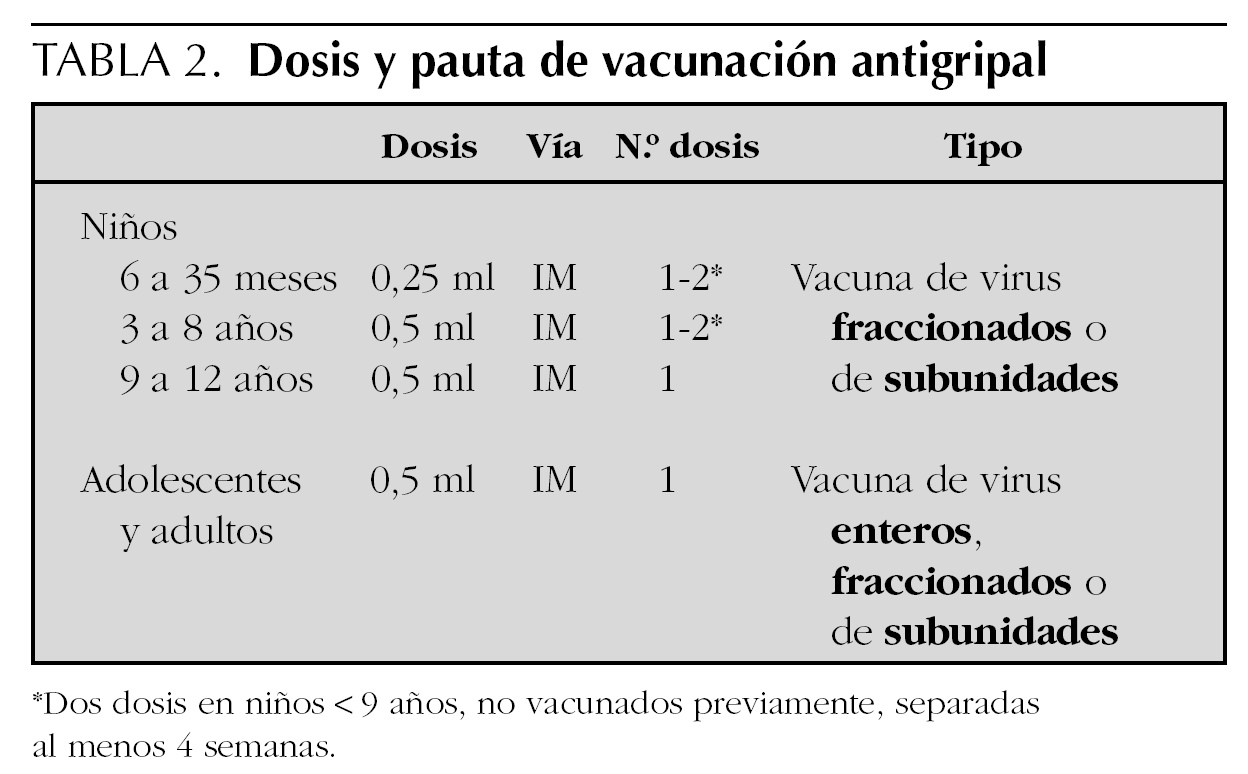
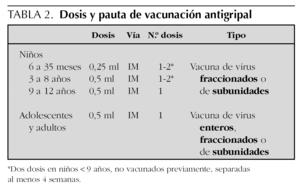
El CAV recomienda la vacunación antigripal anual, preferiblemente durante los meses de octubre y noviembre, de todos aquellos niños que pertenecen a categorías de riesgo de desarrollar complicaciones graves por la infección por el virus influenza o de cualquier sujeto que pueda actuar como vector de transmisión de la enfermedad a estos niños en grupos de riesgo (tabla 1), siguiendo la pauta especificada en la tabla 2, y considerando las contraindicaciones reseñadas en la tabla 3.
El CAV quiere insistir en la importancia de que todos los pediatras y en general médicos o sanitarios que desarrollen su trabajo con niños, se vacunen frente a la gripe, no sólo como una medida de profilaxis personal sino como una protección para los niños sanos y enfermos con los que trabajan.
Por el momento el CAV no puede recomendar la vacunación sistemática universal de gripe de todos los niños sanos mayores de 6 meses, tal como ya se viene haciendo en el calendario vacunal americano (niños sanos de 6 a 59 meses), o el calendario vacunal canadiense (niños sanos de 6 a 23 meses), entre otros 1,21,22. Previo a esta recomendación son necesarios estudios epidemiológicos realizados específicamente en nuestro país que valoren el impacto de la gripe en el niño, el papel de los niños como fuente de contagio para adultos de riesgo, los costes directos e indirectos ocasionados por la enfermedad en este grupo poblacional, y por tanto la eficiencia de la vacunación sistemática en nuestro entorno. En este sentido, el CAV recomienda que se realicen estudios que permitan conocer las tasas de incidencia y hospitalización debidas a esta epidemia anual en la línea de algunos trabajos ya iniciados 8,11,12. Además y al igual que sucede en el resto de Europa, la ausencia de disponibilidad de la vacuna atenuada adaptada al frío de administración en aerosol por vía intranasal, condiciona también la dificultad de implantación de la vacunación universal antigripal. No obstante, y en función de las evidencias existentes, el CAV considera que cualquier niño mayor de 6 meses se puede vacunar cuando los padres lo soliciten, los pediatras lo consideren oportuno, o las circunstancias personales o ambientales en las que se desenvuelve el niño lo hagan recomendable, aunque deberán tener prioridad de acceso a la vacuna los niños de riesgo 12. El CAV tiene en la actualidad abierto un período de estudio sobre la vacunación antigripal, y cualquier cambio en la recomendación universal sobre esta vacuna se reflejaría en el Calendario de Vacunación de la AEP para el año 2007.
Correspondencia: Dr. E. Bernaola Iturbe.
Coordinador del Comité Asesor de Vacunas AEP.
Aralar, 4, bajo. 31002 Pamplona. España.
Correo electrónico: bernaola@teleline.es
Recibido en julio de 2006.
Aceptado para su publicación en julio de 2006.