La fisiopatología de la parálisis facial (PF) idiopática sigue siendo un asunto controvertido pero cada vez está más admitida como una de sus causas más frecuentes, la reactivación del virus herpes simple (VHS) con daño inflamatorio en el trayecto intrapetroso del nervio facial1,2. Si bien la mera presencia de VHS en el nervio no justifica su posible etiología viral3. Por otro lado, se admite que una gran mayoría de los casos de eritema multiforme (EM) siguen a la reactivación o la infección por el VHS4.
Presentamos el caso de un niño de 2 años y 3 meses, que acude por síntomas de 3 días de evolución consistente en fiebre de hasta 38,5° C y erupción cutánea, que comenzó en el tronco y la cara, y se extendió a los miembros de forma progresiva sin prurito. Mostraba asimetría facial en las últimas 24h. No refería ingesta de fármacos ni tratamientos previos. Antecedentes de gingivoestomatitis de apariencia herpética el mes anterior.
A la exploración presentaba buen estado general y destacamos dos hallazgos de interés:
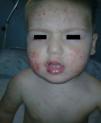
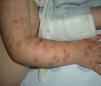
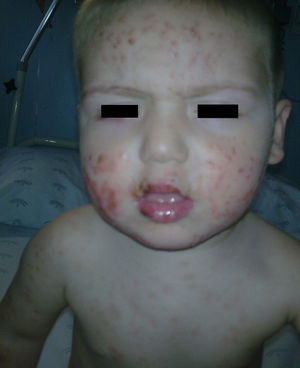
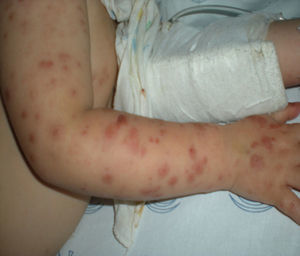
Lesiones dérmicas localizadas en la cara —región malar—, tronco, espalda, región escrotal y miembros —afectando palmas y plantas, consistentes en máculo-pápulas bien delimitadas, con centro más oscuro y en alguna de ellas vesícula central. A nivel peribucal, en el dorso de las manos, la región supraciliar y el pabellón auricular presentaba lesiones vesiculosas con signos de impetiginización (figs. 1 y 2).
Paresia facial periférica derecha grado IV5 (fig. 1). El resto de la exploración general y neurológica no ofrecía datos patológicos.
Entre las pruebas complementarias, destacan un hemograma con leucocitosis y neutrofilia. La bioquímica básica (glucosa, urea, creatinina, sodio, potasio, cloro, proteínas totales, calcio) fue normal. Aminotransferasas ligeramente aumentadas con transaminasa glutamicoxalacética 77 U/l y transaminasa glutámico pirúvica 107 U/l. Proteína C reactiva 25,1mg/l. Hemocultivo negativo. PCR a virus del grupo herpes en el exudado de las lesiones positiva para el VHS-1 y negativas para virus herpes humano tipo 6, virus de la varicela zóster, citomegalovirus y virus de Epstein-Barr.
El paciente fue diagnosticado de EM y PF asociada y ante la sospecha etiológica del VHS, se inició aciclovir intravenoso a 30mg/kg/día para evitar recidivas posteriores. Durante su estancia la evolución clínica fue favorable. Completó un total de 7 días con aciclovir, con recuperación de las lesiones dérmicas y mejoría de la PF durante la semana del ingreso, que fue completa al mes de evolución.
En relación con la PF, es conocida la presencia del genoma de distintos virus en el ganglio geniculado de sujetos que nunca presentaron una PF y así existen estudios3 que encuentran el genoma de VHS en 12 de 14 casos (86%) y el virus de la varicela en 6 de los 14 (43%) casos analizados mediante PCR en autopsias realizadas por otros motivos. La patogenia por el VHS de la PF no puede entonces explicarse por la mera presencia del virus, ya que su incidencia es mucho mayor que la incidencia de la PF, estimada en torno a 20/100.000 persona y año. Es necesario, por tanto, demostrar la reactivación de la infección o la primoinfeción activa por VHS para concluir que ésta pueda ser su etiología. En nuestro paciente, la asociación del EM y la PF puede apoyar la teoría de la reactivación viral en la patogenia de la PF. Así también en otros casos de infecciones activas por virus herpes humano tipo 6 se ha constatado la relación de una PF y un exantema roseoliforme en el mismo paciente6. También en casos de varicela activa se constata la fuerte asociación con la PF durante el curso de la enfermedad7,8.
La respuesta al tratamiento con aciclovir fue positiva, tanto del EM como de la PF. La recuperación ad íntegrum de las lesiones dérmicas se constató a las 2 semanas y la PF se resolvió sin secuelas al mes. Si bien el beneficio del tratamiento antiviral es discutido en la PF, existen publicaciones a favor y en contra. En general, los estudios más favorables se relacionan con la precocidad en la instauración del tratamiento y la utilización de la vía intravenosa a dosis altas9 o cuando se administra valaciclovir por vía oral como tratamiento antiviral, cuya biodisponibilidad es mayor que la del aciclovir por vía oral10. Nosotros empleamos la vía intravenosa durante los 7 días de tratamiento y puede que ello haya contribuido a la evolución mostrada.
No hemos encontrado descrita con anterioridad la coexistencia de PF y EM en el mismo paciente, si bien es esperable su asociación sobre la base de la fisiopatología etiológica conocida para ambas entidades. Podemos inferir que la PF de nuestro paciente estuvo en aparente relación con la reactivación de una infección por herpes simple tipo I y que el tratamiento precoz con aciclovir por vía intravenosa se asoció a una buena evolución de ambas patologías.