Las intervenciones no farmacológicas puestas en marcha en territorios del hemisferio sur tras la declaración de la pandemia por COVID-19 en marzo de 2020, han puesto de manifiesto toda una serie de cambios inesperados en la propagación de otros virus. Dentro del proyecto Estudio Colaborativo Español para la Atención de Lactantes Hospitalizados por Bronquiolitis Aguda (ECEALHBA) presentamos este estudio cuyo objetivo ha sido constatar las repercusiones de la pandemia sobre la temporada epidémica de bronquiolitis de 2020 a 2021 en el centro y este de España.
Material y métodosEstudio multicéntrico, observacional, descriptivo y ambispectivo de una muestra de lactantes ingresados por bronquiolitis aguda en alguno de los 16 hospitales españoles participantes en la investigación. Se compararon desde el punto de vista cualitativo y cuantitativo las cinco temporadas epidémicas previas a la pandemia, de 2015 a 2020, con la última de 2020 a 2021.
ResultadosUn total de 4.643 lactantes ingresaron en alguno de los hospitales participantes durante el periodo de estudio. Se describe un descenso porcentual de ingresos del 94,1% entre el periodo previo y la temporada epidémica coincidente con la pandemia. Septiembre pasó a ser el mes pico de ingresos en lugar de diciembre y enero como era habitual, con un descenso progresivo de los ingresos a partir de ese momento hasta el final del seguimiento en abril de 2021. El rinovirus, de forma atípica, ha sido el agente responsable de la mayoría de las bronquiolitis en esta última temporada de 2020 a 2021.
ConclusionesLas intervenciones no farmacológicas puestas en marcha como consecuencia de la COVID-19 han hecho desaparecer de su ubicación cronológica habitual la temporada epidémica de bronquiolitis aguda de 2020 a 2021. Cabe plantearse investigaciones específicas para dilucidar el lugar que ocupan estas medidas junto a las vacunas y fármacos antivirales para el control de las infecciones respiratorias de etiología viral en la población pediátrica.
Non-pharmaceutical interventions that have been implemented in southern hemisphere countries because of COVID-19 pandemic declaration in March 2020, have evidenced some unexpected changes in the way of spreading of many other viruses. This study as a part of ECEALHBA's Project, reports the consequences of COVID-19 pandemic over 2020–2021 bronchiolitis epidemic period in the Central and Eastern regions of Spain.
MethodMulticenter, observational, descriptive and ambispective study of admitted infants with the diagnosis of bronchiolitis in 16 Spanish hospitals involved in the investigation project. Five epidemic periods previous to COVID-19 pandemic, from 2015 to 2020, were compared with the current one, 2020–2021, in both a qualitative and quantitative manner.
ResultsTotal of 4643 infants were admitted to the participating hospitals along the study period. Pandemic season hospital admissions for bronchiolitis were 94.1% lower than in pre-pandemic period. December and January were peak months for bronchiolitis admissions during pre-pandemic period, but September was the peak month during pandemic year. There was a progressive decrease of admissions from this moment until the end of the follow up, in April 2021. Rhinovirus has been the commonest etiology for bronchiolitis in 2020–2021 epidemic period of bronchiolitis.
ConclusionsSome of the non-pharmaceutical interventions initiated because of COVID-19 pandemic are probably related to the dramatic decrease of bronchiolitis cases in 2020–2021 season. It would be rewarding to purpose novel research to clarify how these simple interventions can be useful, close to vaccines and antiviral drugs, to achieve the goal of avoiding the spread of respiratory viruses in pediatric population.
A finales de 2019 se detectaron en Wuhan, China, pacientes afectos de neumonía provocada por un virus desconocido hasta la fecha1. Esto, sin saberse en aquel momento, iba a convertirse en una catástrofe sanitaria global con importantes repercusiones sanitarias, sociales y económicas. El 11 de marzo de 2020, la Organización Mundial de la Salud declaró oficialmente la pandemia de la COVID-19, provocada por un coronavirus, el SARS CoV-2. En aquellas fechas, los países del hemisferio Sur se preparaban para sus respectivas temporadas epidémicas virales invernales, entre los meses de junio y agosto, fundamentalmente protagonizadas por el virus respiratorio sincitial (VRS) y el virus de la gripe2. Se esperaba una coexistencia de todos estos y otros virus que pudieran dar lugar a un colapso de sus sistemas sanitarios2. No obstante, este colapso no fue como se esperaba sino únicamente como consecuencia del SARS-CoV-2, provocando una epidemia mundial en medio de la cual el resto de los virus, entre ellos el VRS responsable de la bronquiolitis aguda (BA), se encontraban sorprendentemente desaparecidos2–4.
Clínicamente, la BA es el primer episodio de dificultad respiratoria precedido de sintomatología catarral que padecen lactantes de hasta dos años de edad y que, en países desarrollados, supone la causa más frecuente de ingreso en menores de 12 meses5. El VRS es el responsable de este cuadro clínico en más de la mitad de los casos, aunque otros como rinovirus, bocavirus, adenovirus, metapneumovirus, influenza y parainfluenzavirus, enterovirus y coronavirus6 —probablemente por este orden de frecuencia7,8—, son también responsables del mismo9. La BA, en países del hemisferio norte y clima templado como España, se presenta a modo de brotes epidémicos anuales que abarcan desde octubre de un año hasta abril del siguiente, concentrándose la mayor parte de los ingresos entre diciembre y febrero, provocando un incremento de las necesidades asistenciales y saturando en ocasiones las unidades de lactantes hospitalarias10.
La pandemia por la COVID-19 ha generado, a partir de marzo de 2020, la adopción por parte de la población de un conjunto de intervenciones no farmacológicas tales como higiene de manos, uso de mascarilla facial y diversas medidas de limitación de la movilidad que han tenido como objetivo controlar la expansión del virus11. Estas medidas de salud pública llevadas a cabo de forma continua y prolongada han provocado la disminución no solo de las enfermedades infectocontagiosas típicamente pediátricas12–16, sino también los ingresos y la demanda asistencial de la población pediátrica en general17–19, modificando además el modo de realizar esta asistencia20. Independientemente y con anterioridad a todo esto, en enero de 2019 y en el seno de un grupo de pediatras españoles, surgió la idea de estudiar de forma colaborativa la variabilidad interhospitalaria en la atención prestada a lactantes ingresados con el diagnóstico de BA. Esta idea se concretó a lo largo del citado año en un proyecto de investigación ECEALHBA (Anexo A). Así nace este primer estudio dentro del citado proyecto cuyos objetivos han sido describir, cualitativa y cuantitativamente, las temporadas epidémicas de BA en base a los ingresos hospitalarios, desde el año 2015 hasta 2020 y compararlas con la del 2020 a 2021 en el contexto de la COVID-19 para averiguar cuál ha sido el efecto de la pandemia sobre la temporada epidémica del 2020 a 2021 de BA.
Material y métodosDiseño y poblaciónEstudio multicéntrico observacional, descriptivo y ambispectivo de una muestra de lactantes con edad ≤ 12 meses ingresados por BA en alguno de los 16 hospitales españoles participantes en el proyecto ECEALHBA.
Muestra, criterios de inclusión y exclusiónSe envió memoria e invitación a participar en el proyecto a todos los hospitales públicos de Castilla La Mancha (CLM) y de la Comunidad Valenciana (CV). Para el periodo comprendido entre el 1 de septiembre de 2020 y el 15 de abril de 2021, se incluyeron de forma prospectiva todos los lactantes que ingresaron con el diagnóstico de BA basado en los criterios de McConnochie21 modificados para la edad. Se fijó como fecha de fin de recolección de casos el 15 de abril de 2021, por considerarse con base en la literatura que en ese mismo mes cada año, las temporadas epidémicas están prácticamente finalizadas. Respecto al periodo entre el 1 de septiembre de 2015 hasta el 31 de agosto de 2020, cinco temporadas epidémicas se incluyeron de forma retrospectiva todos aquellos lactantes con diagnóstico al alta de BA según la Clasificación Internacional de Enfermedades (CIE-9 o CIE-10), códigos: 466.11, 466.19, J21.0, J21.8 y J21.9, respectivamente, sin otras restricciones ni exclusiones.
Recolección de variablesSe recopilaron las mismas variables a lo largo de todo el estudio. En la fase retrospectiva, mediante la solicitud anonimizada a la Unidad de Codificación de Historias Clínicas y Servicio de Microbiología de cada hospital participante. La base de datos en formato Excel de cada hospital participante fue transferida a modo de agregados anonimizados al centro coordinador del estudio y responsable del análisis global de todos los datos. En el periodo prospectivo, mediante un formulario diseñado a tal efecto y consentimiento informado para la inclusión de cada paciente. Las variables seleccionadas fueron: número de pacientes ingresados por BA, su fecha de nacimiento, fecha de ingreso, fecha de alta, sexo, edad, nacionalidad, duración de la estancia hospitalaria (DEH), prueba diagnóstica de VRS y necesidad de ingreso en unidad de cuidados intensivos (UCI). En cuanto a la etiología de la BA, y solo en la fase prospectiva del estudio, se investigó si se habían realizado otras pruebas diagnósticas para tratar de averiguar qué virus era el responsable de la BA en caso de tratarse de un paciente VRS negativo.
Análisis estadístico de los datosLas variables cualitativas se presentaron mediante su valor absoluto seguido de su porcentaje respecto al total. Las variables cuantitativas que siguieron una distribución normal se presentaron como media y desviación estándar (DE), mientras que la mediana y rango intercuartil (IQR), se utilizó para la presentación de aquellas que no siguieron una distribución normal. La gestión estadística de los datos se realizó mediante el programa SPSS para Windows versión 21.0 (SPSS Inc., Chicago, Illinois, EE. UU.).
Consideraciones éticasEl presente estudio, como parte del proyecto ECEALHBA, recibió la aprobación de los Comités de Ética para la Investigación del hospital promotor y del resto de hospitales colaboradores. Se han seguido los principios de la Declaración de Helsinki y las normas reguladores de la Ley Orgánica 3/2018, del 5 de diciembre, de Protección de Datos Personales y Garantía de los Derechos Digitales para todo lo referente a la recolección, transferencia y análisis de los datos y en cualquier otra circunstancia en la que se interactúo con la familia o el paciente para el desarrollo de la investigación, obteniéndose consentimiento informado de los padres o tutores de los pacientes para la inclusión de estos en el estudio y para poder acceder, en caso necesario, a la historia clínica del paciente con fines de investigación.
ResultadosUn total de 4.643 lactantes ingresaron en alguno de los 16 hospitales durante las seis temporadas epidémicas estudiadas. El perfil predominante era el de un lactante varón, de nacionalidad española, con edad ≤ 3 meses, que permaneció ingresado entre cuatro y siete días, sin precisar cuidados en una UCI, siendo el agente viral más frecuentemente responsable del cuadro clínico el VRS, tal y como se muestra en la tabla 1. La mayoría de los hospitales participantes en el estudio no disponen de UCI, tratándose por tanto de hospitales de mediano o pequeño tamaño. Los hospitales estudiados, en su conjunto, asisten a un total de 2.664.520 habitantes, de los cuales 373.247, un 14,0%, son población pediátrica de 0-14 años y 364 días. En ellos, tiene lugar un promedio de 937 nacimientos y 211 ingresos de lactantes anualmente y trabajan entre cuatro y 43 facultativos pediatras en el hospital más pequeño y el de mayor tamaño, respectivamente. En la tabla 2 se muestran con detalle el resto de los indicadores para poder comparar entre sí los hospitales participantes.
Características principales de los pacientes incluidos en el estudio (n = 4.643)
| Sexo, mujer 1.936 (41,7%) |
| Nacionalidad, español 3.900 (84,6%) |
| Edad, grupos |
| Neonato 539 (11,6%) |
| Lactante ≤ 3 meses 2.214 (47,7%) |
| Lactante > 3 meses 1.889 (40,7%) |
| Edad, meses 2,4 (IQR: 1,4-4,5) |
| DEH, grupos |
| ≤ 1 día 358 (7,7%) |
| De 2 a 3 días 1.687 (36,3%) |
| De 4 a 7 días 2.070 (44,6%) |
| > 7 días 527 (11,4%) |
| DEH, días 4,4 (DE: 2,7) |
| VRS, positivo 2.849 (64,1%)* |
| Ingreso en UCI, sí 367 (7,9%) |
IQR: rango intercuartil; DEH: duración de la estancia hospitalaria; VRS: virus respiratorio sincitial: UCI: Unidad de Cuidados Intensivos.
Características de los hospitales participantes en el estudio
| Hospital | TST | TSP | RN anuales | NP (PN/SG) | Ingresos lac/año | Camas ped y lac | Cunas neonatales | IncubadorasUCINEO | CamasUCIP | Pediatras plantilla | Pediatrasresidentes |
|---|---|---|---|---|---|---|---|---|---|---|---|
| H. de Tomelloso | 62.353 | 8.520 | 405 | 2.000/36 | 96 | 6 | - | - | - | 4 | - |
| H. de Puertollano | 70.578 | 9.178 | 270* | 2.000/36 | 76 | 6 | 2 | - | - | 5 | - |
| H. de Manzanares | 41.671 | 5.594 | 342 | No límite/35 | 98 | 9 | 3 | - | - | 5 | - |
| H. G. de Albacete | 273.000 | 35.981 | 1.769 | No límite | 320 | 18 | 18 | 6 | 3 | 24,5** | 16 |
| H. de Villarrobledo | 61.019 | 7.447 | 372 | 1.900/35 | 68 | 6 | 2 | - | - | 5 | - |
| H. de Cuenca | 135.541 | 16.619 | 672 | 1.500/32 | 179 | 16 | 7 | - | - | 9 | - |
| H. de Sagunto | 151.394 | 21.846 | 654 | 2.000/35 | 140 | 14 | 4 | - | - | 7 | - |
| H. de Xátiva | 194.799 | 26.165 | 926 | 1.500/32 | 182 | 20 | 7 | - | - | 8 | 4 |
| H. de La Ribera | 246.264 | 34.937 | 1.362 | 1.500/34 | - | 24 | 14 | - | - | 14 | 8 |
| H. de Gandía | 177.464 | 27.300 | 1.091 | 1.500/32 | 236 | 18 | 6 | - | - | 9 | 8 |
| H. G. de Castellón | 284.183 | 40.071 | 1.339 | No límite | 443 | 34 | 18 | 8 | 4 | 21 | 16 |
| H. de La Plana | 187.616 | 28.452 | 1.225 | 1.500/34 | 231 | 9 | 6 | - | - | 8 | - |
| H. de Vinarós | 90.364 | 13.073 | 476 | 2.000/35 | 204 | 8 | 6 | - | - | 6 | - |
| H. G. de Alicante | 274.913 | 41.587 | 2.037 | No límite | 538 | 42 | 32 | 12 | 5 | 43 | 24 |
| H. de Alcoy | 136.081 | 18.581 | 917 | 1.500/32 | 96 | 11 | 6 | 1 | - | 8 | 4 |
| H. Dr. Peset | 277.280 | 37.896 | 1.132 | 32 | 262 | 22 | 10 | - | - | 13 | 4 |
| Total | 2.664.520 | 373.247 | 14.989 | - | 3.169 | 263 | 141 | 27 | 12 | 191 | 82 |
| Promedio o rango | 166.533 | 23.328 | 937 | - | 211 | 6 - 42 | 2 - 32 | 1 - 12 | 3 - 12 | 4 - 43 | 2 - 24 |
H.: Hospital; H.G.: Hospital General; TST: tarjetas sanitarias totales; TSP: tarjetas sanitarias pediátricas; RN: recién nacidos; NP: nivel de prematuridad; PN: peso al nacimiento; SG: semanas de gestación; ped: pediátricas; lac: lactantes; UCINEO/UCIP: Unidad de Cuidados Intensivos Neonatales/Unidad de Cuidados Intensivos Pediátricos; EG: edad gestacional.
Nivel de prematuridad (NP). Este concepto haría referencia al hecho de a partir de qué peso y edad gestacional, el recién nacido, podría quedarse ingresado para cuidados y tratamiento en el hospital al que se refiere.
Tarjetas Sanitarias Pediátricas (TSP). Se refiere a las tarjetas sanitarias de pacientes de 0 a 14 años y 364 días a 31 de diciembre de 2020.
Los recién nacidos anuales están referidos al año 2020.
Los ingresos de lactantes, edad ≤ 24 meses, sin contar la edad neonatal (desde el nacimiento hasta el día 27 de vida incluido), están referidos al año 2019.
Cuando la casilla está ocupada por el guion «-», quiere decir que dicho indicador no existe en el hospital en concreto, que no tiene sentido su expresión o que no se ha sido posible obtener ese dato.
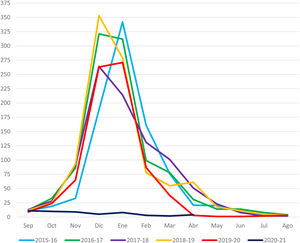
Desde el 1 de septiembre de 2015 hasta el 15 de abril de 2020, cinco temporadas epidémicas, limitándolas específicamente a esta fecha como de fin de temporada para poder establecer una comparación correcta, se produjeron un total de 4.436 ingresos, con un promedio de 887,2 ingresos por temporada, mientras que, en ese mismo lapso, pero en la temporada de 2020 a 2021, se produjeron únicamente 52. Esto supone un descenso porcentual de los ingresos del 94,1%. Si nos referimos al total de ingresos desde septiembre de un año hasta agosto del siguiente, en cuatro de esas cinco temporadas epidémicas previas a la pandemia, el número de ingresos osciló entre prácticamente 900 y algo más de 1.000 por temporada. No obstante, en la temporada previa a la de la pandemia de 2019 a 2020, este número de ingresos fue de 767, sensiblemente inferior. Este descenso está justificado al producirse un menor número de ingresos por BA a partir del mes de marzo del año 2020. Esto puede observarse en la figura 1 y en la tabla 3. Respecto a estas cinco temporadas previas a la pandemia, el mes pico de ingresos por temporada se correspondió con diciembre o enero y el mes de inicio y final de temporada, en la mayoría de ellas, con noviembre y abril o mayo respectivamente, a excepción de la previamente citada de 2019 a 2020 en la que el fin de temporada se correspondió con el mes de marzo, con tan solo 38 ingresos. De forma muy distinta, el mes pico de esta temporada 2020 a 2021 ha sido septiembre con un descenso paulatino de los ingresos hasta diciembre, un repunte posterior en enero del 2021, para descender de nuevo a tres ingresos en febrero, dos en marzo y cuatro más hasta el 15 de abril. Todos estos datos pueden objetivarse de una forma más visual en la figura 1.
Casos de bronquiolitis aguda ingresados por hospital y por temporada epidémica
| Hosp/Tepi | 2015-16 | 2016-17 | 2017-18 | 2018-19 | 2019-20 | 2020-21 | Totales |
|---|---|---|---|---|---|---|---|
| H. de Tomelloso | 26 (8/16/2) | 17 (8/4/5) | 26 (12/10/4) | 13 (6/6/1) | 27 (15/12/0) | 7 (1/6/0) | 116 (50/54/12) |
| H. de Puertollano | 21 (11/10/0) | 25 (18/7/0) | 23 (7/16/0) | 26 (13/13/0) | 11 (7/4/0) | 0 (0/0/0) | 106 (56/50/0) |
| H. de Manzanares | 23 (8/12/3) | 28 (10/16/2) | 31 (10/21/0) | 20 (9/9/2) | 28 (18/10/0) | 0 (0/0/0) | 130 (55/68/7) |
| H. G. de Albacete | 63 (44/19/0) | 99 (68/31/0) | 97 (62/35/0) | 100 (72/28/0) | 77 (63/14/0) | 5 (0/5/0) | 441 (309/132/0) |
| H. de Villarrobledo | 10 (7/3/0) | 16 (13/3/0) | 20 (14/5/1) | 21 (13/7/1) | 5 (4/1/0) | 0 (0/0/0) | 72 (51/19/2) |
| H. de Cuenca | 17 (10/6/1) | 29 (9/17/3) | 35 (11/16/8) | 24 (11/9/4) | 21 (2/2/17) | 4 (0/4/0) | 130 (43/54/33) |
| H. de Sagunto | 18 (7/3/8) | 54 (31/19/4) | 32 (25/5/2) | 45 (26/18/1) | 28 (21/6/1) | 4 (1/3/0) | 181 (111/54/16) |
| H. de Xátiva | 41 (28/10/3) | 48 (39/7/2) | 46 (35/10/1) | 58 (42/12/4) | 40 (33/7/0) | 2 (0/2/0) | 235 (177/48/10) |
| H. de La Ribera | 132 (69/62/1) | 140 (79/59/2) | 93 (46/47/0) | 136 (98/38/0) | 101 (73/25/3) | 6 (2/2/2) | 608 (367/233/8) |
| H. de Gandía | 43 (21/20/2) | 41 (26/15/0) | 42 (18/23/1) | 63 (36/25/2) | 50 (39/11/0) | 2 (1/1/0) | 241 (141/95/5) |
| H. G. de Castellón | 140 (91/47/2) | 139 (96/42/1) | 131 (95/36/0) | 119 (99/19/1) | 95 (67/27/1) | 7 (0/7/0) | 631 (448/178/5) |
| H. La Plana | 77 (59/16/2) | 94 (54/38/2) | 71 (40/27/4) | 72 (55/16/1) | 49 (40/9/0) | 2 (0/2/0) | 365 (248/108/9) |
| H. de Vinarós | 41 (5/2/34) | 48 (12/16/20) | 27 (11/12/4) | 42 (15/13/14) | 32 (23/9/0) | 2 (0/2/0) | 192 (66/54/72) |
| H. G. de Alicante | 175 (66/102/7) | 177 (105/72/0) | 157 (114/42/1) | 176 (128/43/5) | 130 (101/29/0) | 6 (0/6/0) | 821 (514/294/13) |
| H. de Alcoy | 22 (19/2/1) | 17 (12/2/3) | 19 (13/4/2) | 27 (17/7/3) | 20 (15/5/0) | 1 (0/1/0) | 106 (76/21/9) |
| H. Dr. Peset | 42 (21/21/0) | 40 (23/17/0) | 78 (44/34/0) | 51 (21/30/0) | 53 (28/25/0) | 4 (0/4/0) | 268 (137/131/0) |
| Totales | 891 (474/351/66) | 1.012 (603/365/44) | 928 (557/343/28) | 993 (661/293/39) | 767 (549/196/22) | 52 (5/45/2) | 4.643 (2.849/1.593/201) |
H.: Hospital; H.G.: Hospital General; Hosp: hospital; Tepi: temporada epidémica.
Los resultados de cada casilla se refieren a «casos totales por hospital y temporada (casos VRS positivos / casos VRS negativos / casos no testados)».
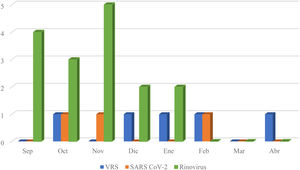
En el periodo previo a la pandemia, el VRS fue el responsable del 73,0% de las BA en las que se investigó su etiología y que ingresaron entre los meses de noviembre y febrero, mientras que en el resto del año el VRS fue solo responsable del 26,5% de los casos de BA. Por el contrario, en la temporada de 2020 a 2021 entre los 50 casos sobre un total de 52 en los que se investigó el VRS únicamente resultaron positivos cinco de ellos, un 10%. En 51 de los 52 pacientes se estudió el SARS CoV-2. Este resultó positivo en tres de ellos, un 5,9%. El rinovirus fue estudiado como posible agente etiológico únicamente en 18 de los 52 casos totales de BA. En 16 de estos 18 casos, un 88,8%, resultó positivo. No se constató ningún caso de coinfección viral. De esta manera 24 casos de BA fueron positivos a alguno de estos tres virus y el responsable en la mayor parte de ellos fue el rinovirus, 16 de esos 24 casos, un 66,6%. Estos datos los encontramos gráficamente representados en la figura 2. Los ingresos totales, por hospital y por temporada presentados en función de la prueba diagnóstica para la determinación del VRS, pueden observarse en la tabla 3.
DiscusiónTal y como cabía esperar tras la experiencia en el hemisferio sur, podía ocurrir lo que finalmente ha ocurrido y demostramos con los resultados de nuestra investigación. Las intervenciones no farmacológicas puestas en marcha con objeto de controlar la pandemia de la COVID-19 son las responsables, al menos en parte, del control de la diseminación del VRS, haciendo prácticamente desaparecer de su ubicación cronológica habitual la temporada epidémica de BA 2020-2021 en nuestro país. De igual forma, en otros territorios del hemisferio norte, incluida España, ya han sido comunicados datos en los que se observa un descenso importante de la demanda asistencial pediátrica general17,22–26 y específicamente de aquellos procesos infectocontagiosos de los que son responsables agentes virales, tales como BA, otitis media aguda, resfriado común, laringitis, gripe, neumonía, gastroenteritis y crisis de asma22–25, pero no de otros que, aunque también de origen infeccioso, no son transmisibles de persona a persona, como las infecciones cutáneas o las infecciones del tracto urinario23.
En lo que se refiere al Continente Europeo y exclusivamente al impacto de la COVID-19 sobre la BA, únicamente dos publicaciones muestran resultados en este mismo sentido27,28. En ellas se describen unos descensos porcentuales de los ingresos por BA del 92,527 y 82,5%28, muy cercanos, aunque inferiores al nuestro, 94,1%. En ambas, dado el cese precoz en la recogida de datos que los investigadores llevaron a cabo —en la 4ª semana del mes de diciembre de 2020—, afirmaron que no se produjo el inicio del pico de ingresos por BA27,28 sin poder más que especular sobre si la temporada epidémica de BA 2020-2021 iba a retrasarse o por el contrario iba a desaparecer, al menos de su ubicación temporal habitual entre el mes de octubre de un año y abril del siguiente. En la presente investigación, al seguir con la observación y recogida de ingresos hasta el mes de abril de 2021, sí podemos afirmar que la temporada epidémica de BA 2020-2021 no ha existido cronológicamente cuando se esperaba.
La explicación para nuestros hallazgos ya había sido comunicada en otras investigaciones hace décadas29 y deben hacernos reflexionar sobre los beneficios potenciales que unas intervenciones no farmacológicas bien gestionadas y adecuadamente trasladadas a la población serían capaces de aportar en lo referente a la eficiencia del sistema sanitario y la salud de la población. Podrían evitarse días perdidos de trabajo a padres, cuidadores y empresas, morbimortalidad en población vulnerable, masificaciones en unidades de urgencias hospitalarias, uso de terceras camas en unidades de hospitalización y se prevendría morbilidad en la población general que podría con unos planteamientos adecuados, convertir nuestro sistema sanitario en un sistema más eficiente de cara a temporadas epidémicas venideras. No es menos cierto que estos periodos en los que se apliquen estas intervenciones pueden generar un aumento de susceptibilidad de la población a otros agentes infecciosos que puedan ocasionar en el futuro brotes más intensos y prolongados e incluso en momentos no esperados30. Tampoco podemos olvidar las consecuencias sobre la salud mental de niños, adolescentes31 y padres32 que estas medidas restrictivas puedan ocasionar que hace necesaria una adecuada gestión y aplicación de las mismas sobre la población.
En la última temporada epidémica del presente estudio, el VRS ha desaparecido prácticamente como agente responsable de BA y ha emergido en su lugar, el rinovirus. Este, ha sido el responsable en 16 de los 24 casos de BA con etiología conocida, un 66,6% de los casos, teniendo en cuenta además que en solo 18 de los 52 casos totales de BA se había investigado este virus. Estos porcentajes de etiología en BA ingresadas son similares a los del propio VRS de temporadas epidémicas previas. Esto no había sido comunicado todavía al día de hoy y llama poderosamente la atención dado que en estudios anteriores se le otorga el segundo puesto en importancia desde el punto de vista etiológico, tras el VRS, con menos del 20% de los casos8. Sobre este virus sabemos que se encuentra viable en la comunidad durante todo el año, y que provoca brotes en primavera y otoño. Se trata de un virus que no presenta una cubierta lipídica tal y como sí la tienen el VRS y el coronavirus, por lo que su capacidad de internalización en el huésped no se altera con el lavado de manos como en estos otros3. Además, existen evidencias de que la interacción entre el rinovirus con otros virus como el de la influenza o el mismo SARS CoV-2, provocaría un descenso en la replicación de estos dos últimos como consecuencia de un aumento en la secreción de interferón en las células del epitelio respiratorio del huésped33. Estos y otros motivos podrían explicar el control de la diseminación conseguida para el caso del VRS y el SARS CoV-2 y el efecto contrario para el rinovirus.
No podemos dejar de mencionar, por su relevancia, lo acontecido y descrito de nuevo en territorios del hemisferio sur tras el levantamiento de las restricciones por la COVID-19. Este es el caso de Nueva Gales del Sur, Australia, dónde se ha descrito un repunte de casos de BA a expensas de un aumento de la circulación del VRS, iniciado en octubre de 2020 y que se ha prolongado al menos hasta enero de 2021, en plena época estival en estos territorios34. Este fenómeno podría también describirse de forma similar en países del hemisferio norte como España, pudiendo entonces afirmar que la epidemia de BA por el VRS no desapareció, sino que se retrasó.
Es a partir del mes de abril del 2021 cuando con un seguimiento de los casos mediante un estudio multicéntrico, colaborativo y continuado en el tiempo, podría obtenerse la información necesaria para extraer conclusiones adecuadas a este respecto.
En la presente investigación se pone de manifiesto la asociación temporal entre la puesta en marcha de medidas como la de higiene de manos, uso de mascarilla facial y aislamiento de individuos afectos con objeto de controlar la diseminación del SARS CoV-2 y la disminución de la capacidad de diseminación del VRS en la población de dos Comunidades Autónomas en España. Dadas estas evidencias, se propone la realización de estudios específicos con objeto de conocer con mayor precisión cual es el lugar que estas medidas podrían ocupar en combinación con la vacunación y los fármacos antivirales en la gestión sanitaria no solo de futuras pandemias sino también de las temporadas epidémicas anuales provocadas por otros virus, tales como, VRS, influenza, parainfluenzavirus y rinovirus.
FinanciaciónPara la realización del presente estudio, el equipo investigador no ha recibido financiación de ningún tipo.
Conflicto de interesesNinguno de los autores de la presente investigación presenta ningún tipo de conflicto de interés.
Molini Menchón N2; Olmos García JM4; Silvestre Beneyto R4; Felipe Almira E5; Sánchez-Sánchez A6; Vicent Castelló MC6; Marcilla Vázquez C7; Pareja León M7; García Maset L8; Coret Sinisterra A8; Campayo Losa F9; Castillo Ochando F9; Pantoja Martínez J10; Povo Martín S10; Caballero Mora FJ11; Edo Tena A12; Rabasco Álvarez L12; Moya Díaz-Pintado MT13; Amat Madramani A14; Cardete Pascual I14; Moreno López M15; Pons Morales S16.
2Hospital General Universitario de Castellón. Castellón. España.
4Hospital Universitario Virgen de los Lirios. Alcoy. Alicante. España.
5Hospital Universitario Francisco Borja. Gandía. Valencia. España.
6Hospital General Universitario de Alicante. Alicante. España.
7Hospital General Universitario de Albacete. Albacete. España.
8Hospital Universitario de Sagunto. Sagunto. Valencia. España.
9Hospital General de Villarrobledo. Villarrobledo. Albacete. España.
10Hospital Universitario de La Plana. Crta. Villarreal. Castellón. España.
11Hospital Santa Bárbara. Puertollano. Ciudad Real. España.
12Hospital de Vinarós. Vinarós. Castellón. España.
13Hospital Virgen de Altagracia. Manzanares. Ciudad Real. España.
14Hospital Universitario de La Ribera. Alcira. Valencia. España.
15Hospital General de Tomelloso. Tomelloso. Ciudad Real. España.
16Hospital Universitario Dr. Peset. Valencia. España.