Introducción
En los últimos años el óxido nítrico inhalado (ONi) se ha convertido en un arma terapéutica clave para el tratamiento de los neonatos con hipertensión pulmonar persistente del recién nacido. El ONi ha demostrado su eficacia al reducir la necesidad de oxigenación por membrana extracorpórea (ECMO) en al menos el 40 % de los recién nacidos de más de 34 semanas de edad gestacional con insuficiencia respiratoria hipoxémica asociada a hipertensión pulmonar1, y se ha aprobado su uso para esta indicación2,3. En el recién nacido pretérmino (edad gestacional < 34 semanas) no existe suficiente evidencia científica actualmente para recomendar su uso, siendo aún controvertido su posible efecto terapéutico4. Se ha sugerido sin embargo que en ciertas situaciones de insuficiencia respiratoria hipoxémica en el recién nacido pretérmino, con escasa respuesta al tratamiento convencional, el empleo de ONi puede ser beneficioso al mejorar la oxigenación y reducir la necesidad de ventilación mecánica agresiva4-7.
Exponemos nuestra experiencia en tres recién nacidos pretérmino atendidos en nuestra unidad en los que el empleo de ONi fue eficaz en el manejo de su cuadro de insuficiencia respiratoria hipoxémica con escasa respuesta al tratamiento convencional.
Observaciones clínicas
Caso 1
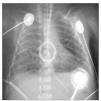
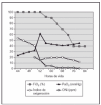
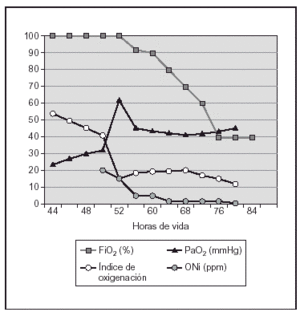
Recién nacida pretérmino, con edad gestacional de 27 + 5 semanas, peso al nacimiento 975 g (percentil 25), nacida por cesárea por desprendimiento de placenta. Precisó intubación al nacimiento, con un test de Apgar de 6/7 al minuto y 5 min de vida. Se administró la primera dosis de surfactante a los 20 min de vida, seguido de extubación precoz y colocación de presión positiva continua en vía aérea por vía nasal (CPAPn) bien toleradas. A las 27 h de vida necesitó reintubación por pausas de apnea y aumento del trabajo respiratorio; tras la radiología pulmonar se confirmó atelectasia bilateral y se administró una segunda dosis de surfactante, con lo cual mejoró de forma transitoria la oxigenación. En las siguientes horas, a pesar de ventilación mecánica convencional presentó hipoxemia e hipercapnia progresivas por lo que se inició ventilación de alta frecuencia oscilatoria (VAFO) a las 32 h de vida sin mejoría (fracción inspiratoria de oxígeno [FiO2] de 100 %, presión media en la vía aérea [PMA] 13 cmH2O, amplitud 100 %, 9 Hz), siendo la gasometría: pH, 7,17; presión parcial de dióxido de carbono (PCO2), 55 mmHg; presión parcial de oxígeno (PO2), 25 mmHg. En la radiografía de tórax se observa enfisema intersticial asimétrico y sobredistensión pulmonar (fig. 1). Tras la administración una tercera dosis de surfactante la hipoxemia se mantenía (presión parcial arterial de oxígeno [PaO2] en arteria umbilical de 30 mmHg), y a las 50 h de vida se decidió administrar ONi a 5 ppm, pero ante la falta de respuesta inicial, se aumentó transitoriamente la dosis (menos de 1 h) a 20 ppm, con lo que mejoraron los parámetros de oxigenación (PaO2 e índice de oxigenación) como puede observarse en la figura 2. El tratamiento con ONi se mantuvo 30 h y la paciente fue extubada a los 12 días de vida.
Figura 1. Caso 1. Radiografía de tórax que muestra enfisema intersticial asimétrico y sobredistensión pulmonar.
Figura 2. Caso 1. Evolución de los parámetros respiratorios. ONi: óxido nítrico inhalado; FiO2: fracción inspiratoria de oxígeno; PaO2: presión parcial arterial de oxígeno.
Caso 2
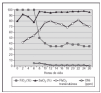
Recién nacido pretérmino de 25 + 6 semanas de edad gestacional y peso al nacimiento de 585 g (percentil 25). Nacido por cesárea por corioamnionitis aguda, con administración prenatal de corticoides y antibióticos. Fue intubado al nacimiento y presentó un test de Apgar de 5 y 7 al minuto y a los 5 minutos, respectivamente. Se aplicó ventilación mecánica convencional desde el nacimiento y se administró la primera dosis de surfactante en los primeros 15 min de vida. El niño desarrolló progresivamente insuficiencia respiratoria hipoxémica a pesar de la VAFO y la administración de dos nuevas dosis de surfactante como queda reflejado en la figura 3. Se inició tratamiento con ONi a las 16 h de vida (FiO2 100 %; PMA 17 cmH2O; delta de presión, 25 cmH2O) con dosis inicial y máxima de 5 ppm, con mejoría de la oxigenación (saturación de oxígeno [SaO2] de 75 % previa al tratamiento con ONi) disminuyendo la FiO2 al 40 %, con SaO2 de 100 %. Tras la estabilización se redujo de manera progresiva la concentración de ONi a 1 ppm hasta su retirada a las 24 h de tratamiento.
Figura 3. Caso 2. Evolución de los parámetros respiratorios. ONi: óxido nítrico inhalado; VAFO: ventilación de alta frecuencia oscilatoria; FiO2: fracción inspiratoria de oxígeno; PvCO2: presión parcial venosa de dióxido de carbono; PMAP: presión media en la arteria pulmonar.
El paciente fue extubado a los 45 días de vida. En su evolución posterior, desde el punto de vista respiratorio, ha desarrollado una enfermedad pulmonar crónica.
Caso 3
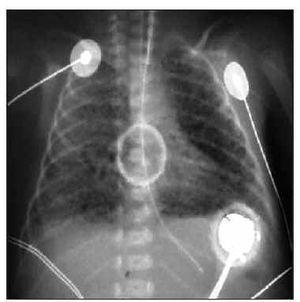
Recién nacida pretérmino de 26 + 6 semanas de edad gestacional y peso al nacimiento de 876 g (percentil 50). Nació por cesárea debido a oligoamnios y registro cardiotocográfico patológico. Bolsa rota 5 semanas con administración prenatal de antibióticos y corticoides. Intubación y administración de surfactante al nacimiento, con un test de Apgar de 5 y 7 al minuto y a los 5 min de vida. Se repitió la dosis de surfactante a las 6 h de vida por hipoxemia progresiva a pesar de la ventilación mecánica convencional (presión pico inspiratoria [PIP], 30; FiO2, 100 %) con mejoría transitoria. Se inició VAFO sin conseguir una mejoría de la oxigenación y desarrolló hipertensión pulmonar con gradiente de saturación pre-posductal de 80-68 %. En la ecocardiografía se comprobaron signos de hipertensión pulmonar sin cardiopatía estructural. En la radiografía de tórax se observó hipoplasia pulmonar. Se inició ONi a las 7 h de vida a 5 ppm con mejoría inmediata de la SaO2 (78 a 97 %) y de la PaO2 transcutánea (54 a 78 mmHg) como puede observarse en la figura 4. Se mantuvo el tratamiento con ONi durante 6 h permitiendo disminuir asistencia respiratoria y pasar a ventilación mecánica convencional (PIP, 20; FiO2, 40 %), posteriormente ONi a 1 ppm hasta su retirada transcurridas 20 h de tratamiento. Extubación programada a los 9 días de vida bien tolerada con CPAP nasal con FiO2 máxima de 30 %.
Figura 4. Caso 3. Evolución de los parámetros respiratorios. FiO2: fracción inspiratoria de oxígeno; SaO2: saturación de oxígeno; PaO2: presión parcial arterial de oxígeno; ONi: óxido nítrico inhalado.
En los 3 casos se descartó la existencia de cardiopatía estructural por ecocardiografía. Se midieron diariamente los niveles de metahemoglobinemia que se mantuvieron en todo momento por debajo del 1 %.
Discusión
El ONi es un potente vasodilatador pulmonar y su utilización en recién nacidos a término con hipertensión pulmonar se ha generalizado en los últimos años1,8-12. Por el contrario, la administración de este gas a prematuros (edad gestacional < 34 semanas) sigue siendo controvertida, y en el momento actual se considera una terapia compasiva no aprobada5,7. Los ensayos clínicos realizados por Kinsella2 demuestran que el tratamiento con ONi a 5-10 ppm en recién nacidos pretérmino con enfermedad hipoxémica grave mejora la oxigenación de dichos pacientes. No obstante, los efectos secundarios potenciales relacionados con un posible daño oxidativo pulmonar y sobre todo con el riesgo de hemorragia intracraneal limitan en gran medida el uso de ONi en prematuros. Si bien hay respuestas aisladas beneficiosas, no se puede asumir que la administración de ONi a prematuros deba de ser un tratamiento generalizado en situaciones de hipoxemia refractaria al tratamiento convencional.
En los recién nacidos a término la administración de ONi a 20 ppm parece segura y en ningún estudio se ha observado un aumento de incidencia de hemorragia cerebral a estas dosis. En prematuros, debido a la vulnerabilidad para desarrollar hemorragia intracraneal, se recomienda la utilización de ONi en dosis más bajas (5 ppm). En el ensayo clínico (controlado, doble ciego) realizado por Kinsella et al2 la incidencia de hemorragia intracraneal fue la misma en el grupo de prematuros tratados con ONi a 5 ppm que en el grupo control. Igualmente en el ensayo colaborativo franco-belga3 tampoco se observó un aumento de hemorragia intracraneal en pretérminos tratados con ONi a dosis más altas (10 ppm). En los 3 casos presentados iniciamos la administración de ONi a 5 ppm pero en el caso 1, ante la falta de respuesta inicial, aumentamos transitoriamente la dosis a 20 ppm y una vez comprobado el aumento de la PaO2 disminuimos nuevamente la dosis a 5 ppm y posteriormente a 1 ppm. La paciente no ha presentado hemorragia intracraneal y pensamos que la utilización del ONi evitó en este caso un mayor barotrauma al permitir disminuir la asistencia respiratoria. El caso 2 sí desarrolló hemorragia intraventricular grave 2 días después de la suspensión del ONi, pero resulta difícil evaluar el posible daño debido al tratamiento con ONi, puesto que el paciente presentaba numerosos factores de riesgo asociados (hipotensión arterial, ventilación mecánica, sepsis por Klebsiella pneumoniae, etc.). En el tercer caso la ecografía transfontanelar realizada en las primeras horas de vida se encontró hemorragia intraventricular grado II bilateral que no aumentó tras la administración de ONi. La lesión evolucionó favorablemente, presentando al alta leve hemorragia subependimaria bilateral.
La administración de ONi a prematuros con hipoxemia refractaria a los tratamientos habituales permite mejorar su oxigenación y disminuir el tiempo total de ventilación mecánica, pero en la actualidad no se ha podido demostrar que esto aumente la supervivencia de estos niños. La última revisión de la Cochrane (2003)4 sobre el uso de ONi en recién nacido pretérmino señala el efecto beneficioso del ONi a corto plazo, pero matiza que no existen datos suficientes para determinar la eficacia de este tratamiento a más largo plazo.
Sugerimos un test con ONi como terapia de rescate en los casos de hipoxemia refractaria al tratamiento convencional, hasta que nuevos estudios prospectivos, controlados y aleatorizados no demuestren su eficacia en esta población. Todavía quedan muchos aspectos por resolver en cuanto a criterios de inicio de tratamiento con ONi, dosis máxima, duración, seguimiento a largo plazo, etc., de ahí la necesidad de realizar estudios controlados para poder determinar la utilidad y seguridad del ONi en prematuros, así como su función en la prevención de enfermedades como la displasia broncopulmonar.