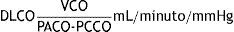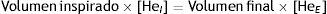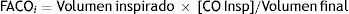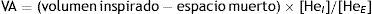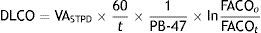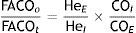La capacidad de difusión es la técnica que mide la capacidad del aparato respiratorio para realizar el intercambio gaseoso y así diagnosticar la disfunción de la unidad alvéolo-capilar.
El parámetro más importante a evaluar es la capacidad de difusión del CO (DLCO). Actualmente hay nuevos métodos para medir la capacidad de difusión utilizando óxido nítrico (NO). Existen diferentes métodos de medida, aunque en este artículo nos referiremos sobre todo a la técnica de la respiración única, la más utilizada y mejor estandarizada.
Su complejidad, sus ecuaciones de referencia, las diferencias en equipamiento, la variabilidad interpacientes y las condiciones en las que se realiza hacen que exista una gran variabilidad interlaboratorio, habiéndose realizado estandarizaciones para hacer este método más fiable y reproducible.
Se analizan los aspectos prácticos de la técnica, especificando las recomendaciones para la realización de un procedimiento adecuado, sistemática de calibración y cálculos y ajustes necesarios. También se exponen sus aplicaciones clínicas.
Se produce un aumento de la transferencia de CO en las enfermedades en las que existe un aumento del volumen sanguíneo en los capilares pulmonares, en la policitemia y en la hemorragia pulmonar. Existe una disminución de la DLCO en los pacientes con reducción del volumen alveolar o en los defectos de difusión, ya sea por alteración de la membrana alvéolo-capilar (enfermedad intersticial) o por disminución del volumen de sangre en los capilares pulmonares (embolia pulmonar o hipertensión pulmonar primaria). También se exponen otras causas de disminución o aumento de la DLCO.
The diffusion capacity is the technique that measures the ability of the respiratory system for gas exchange, thus allowing a diagnosis of the malfunction of the alveolar-capillary unit. The most important parameter to assess is the CO diffusion capacity (DLCO). New methods are currently being used to measure the diffusion using nitric oxide (NO). There are other methods for measuring diffusion, although in this article the single breath technique is mainly referred to, as it is the most widely used and best standardized.
Its complexity, its reference equations, differences in equipment, inter-patient variability and conditions in which the DLCO is performed, lead to a wide inter-laboratory variability, although its standardization makes this a more reliable and reproductive method.
The practical aspects of the technique are analyzed, by specifying the recommendations to carry out a suitable procedure, the calibration routine, calculations and adjustments. Clinical applications are also discussed. An increase in the transfer of CO occurs in diseases in which there is an increased volume of blood in the pulmonary capillaries, such as in the polycythemia and pulmonary hemorrhage. There is a decrease in DLCO in patients with alveolar volume reduction or diffusion defects, either by altered alveolar-capillary membrane (interstitial diseases) or decreased volume of blood in the pulmonary capillaries (pulmonary embolism or primary pulmonary hypertension). Other causes of decreased or increased DLCO are also highlighted.
La principal función de los pulmones es establecer el intercambio de oxígeno (O2) y dióxido de carbono (CO2) entre tejidos y aire ambiente. El intercambio gaseoso depende de 3 procesos: ventilación, difusión y perfusión pulmonar.
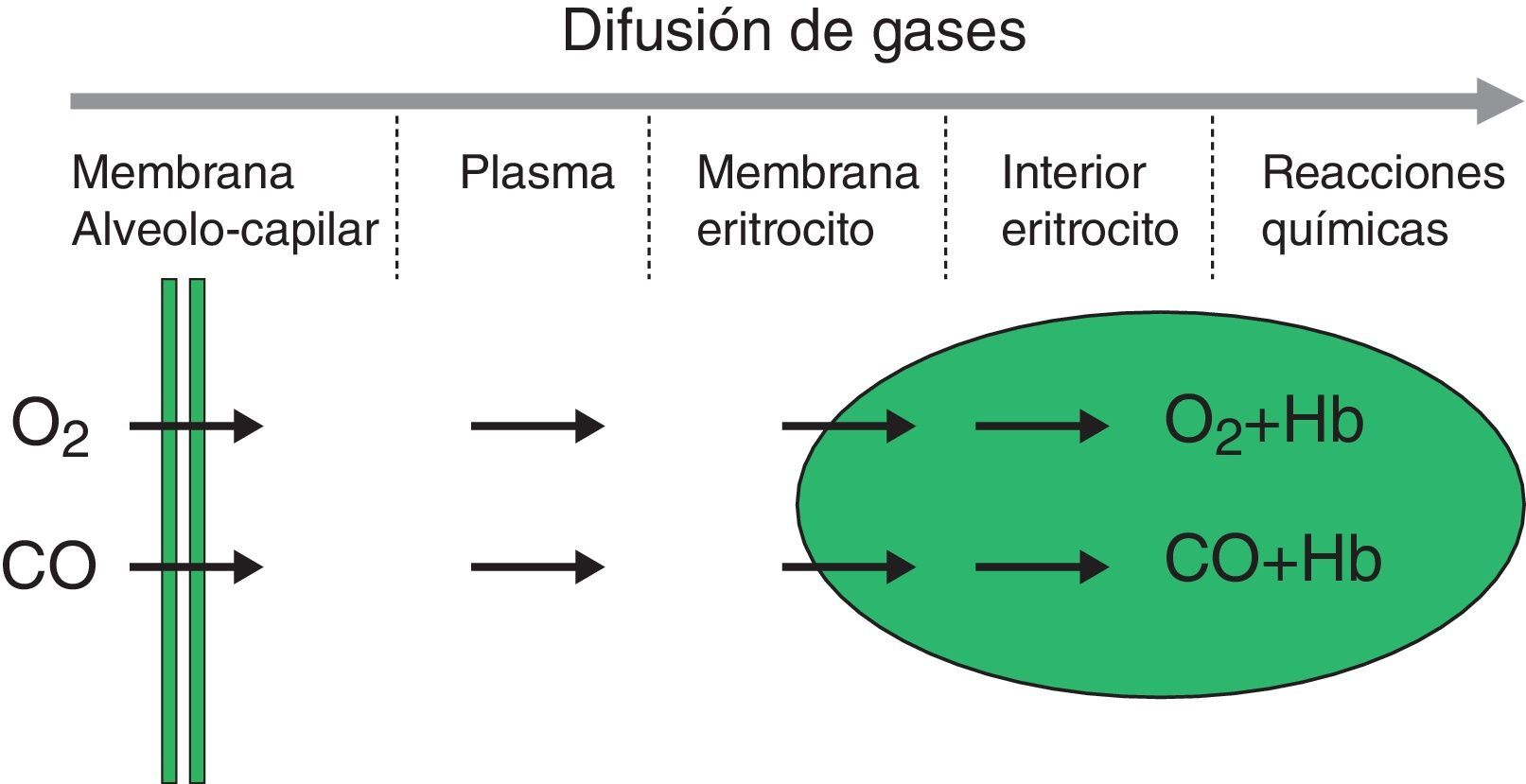
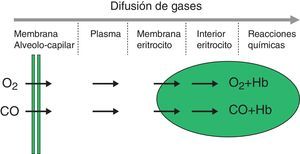
El proceso de difusión es definido como el flujo de partículas de un área de mayor concentración a un área de menor concentración. La velocidad de transferencia por difusión de cualquier gas a través de una membrana (fig. 1) es directamente proporcional a la superficie de la membrana e indirectamente proporcional a su grosor; también depende del peso molecular, gradiente de presión y solubilidad del gas, de la relación ventilación-perfusión de las unidades pulmonares, velocidad de unión con la hemoglobina y valores de hemoglobina. La velocidad de difusión del CO2 es 20 veces mayor que la del O2.
La medición de la difusión da información sobre la transferencia del gas entre el alvéolo y la sangre de los capilares pulmonares y generalmente nos referimos a ella como la capacidad de difusión DLCO1,2. Para valorar la integridad funcional del proceso de difusión se debe utilizar un gas que no exista en sangre venosa, que tenga afinidad por la hemoglobina y que sea soluble en la sangre. El gas universalmente utilizado es el monóxido de carbono (CO).
La capacidad de difusión del CO (DLCO) es la cantidad de dicho gas captada por minuto (VCO: mL de CO captado por minuto) en relación con el gradiente de CO a través de la membrana alvéolo-capilar (diferencia entre las presiones parciales de CO en el alvéolo [PACOco y en la sangre capilar [PCCO) en mmHg).
Actualmente existen nuevos métodos para medida de la capacidad de difusión a través de la utilización de óxido nítrico (NO), ya que este gas es independiente de la presión de O2 y del hematocrito y tiene mayor afinidad por la Hb que el CO. Además, la TLNO está menos influida por el volumen sanguíneo capilar que la TLCO, representando la verdadera capacidad de difusión de la membrana alvéolo-capilar. Por otro lado, el índice TLNO/TLCO podría ser un buen indicador de la afectación en el intercambio gaseoso que mejoraría los estudios vigentes en la actualidad3,4. En fibrosis quística, el análisis combinado con CO y NO podría mejorar su valoración funcional5. Se está investigando también la influencia del tiempo de parada respiratoria para permitir la difusión del NO en comparación con el CO6. Constituye, por lo tanto, la utilización de NO un método prometedor7.
Técnicas de medición de la difusiónExisten 3 métodos principales para medir la DLCO: a) técnica de reinhalación (rebreathing), b) técnica de respiraciones múltiples o del estado estable (steady state) y c) técnica de la respiración única ([SB]: single breath). El método más utilizado y mejor estandarizado es el último8.
- a)
Método de la reinhalación: el paciente respira durante 10-15 s en una pequeña bolsa que contiene CO y helio (He). Poco utilizado en la práctica clínica.
- b)
Técnica de respiraciones múltiples: muchos niños tienen dificultades para retener la respiración durante 10 s o tienen un volumen corriente (VC) inferior a 1,5 L, de tal forma que no pueden realizar la técnica de respiración única; por ello se han ideado otras técnicas9.
La más utilizada se denomina «Técnica de respiración múltiple o del estado estable» en la que se ordena al paciente que realice respiraciones normales a VC tras ser conectado a un sistema cerrado que contiene una mezcla de gases con 5% de He y 0,3% de CO de tal forma que se monitoriza continuamente la desaparición del CO del sistema y la caída del He debido a la dilución del mismo. Durante el procedimiento, el CO2 es absorbido, mientras que el O2 se mantiene entre el 20 y el 22%. La ventilación del niño se mide con un transductor de desplazamiento acoplado al fuelle o pistón que se moviliza con las respiraciones mientras son analizadas continuamente las concentraciones de He, CO y O2. Como el paciente se conecta al sistema a capacidad residual funcional (CRF), dicha CRF es determinada por la dilución del He mientras que la capacidad de difusión se calcula por la caída progresiva del CO. Los resultados van a depender de la ventilación alveolar, siendo necesario un patrón de respiración lo más estable posible10.
También puede utilizarse una bolsa inspiratoria con una válvula de doble vía que contenga una mezcla de CO a una concentración determinada. Se realizan varias respiraciones recogiendo el gas espirado, que es analizado. La captación del CO la obtendremos multiplicando la diferencia entre las concentraciones inspirada y espirada por el volumen ventilatorio por minuto. También es necesario medir la presión parcial alveolar de CO a la cual se efectúa la transferencia11.
Existen valores predichos para TLCO y TLCO/VA con esta técnica para pacientes de 6 a 18 años12.
Es previsible que la utilización de nuevos sistemas que analizan el CO respiración a respiración sin realizar estimaciones de su concentración sino determinación en tiempo real pueda evitar errores generados con las otras técnicas.
No obstante son necesarios nuevos estudios de validación y estandarización de esta técnica.
- c)
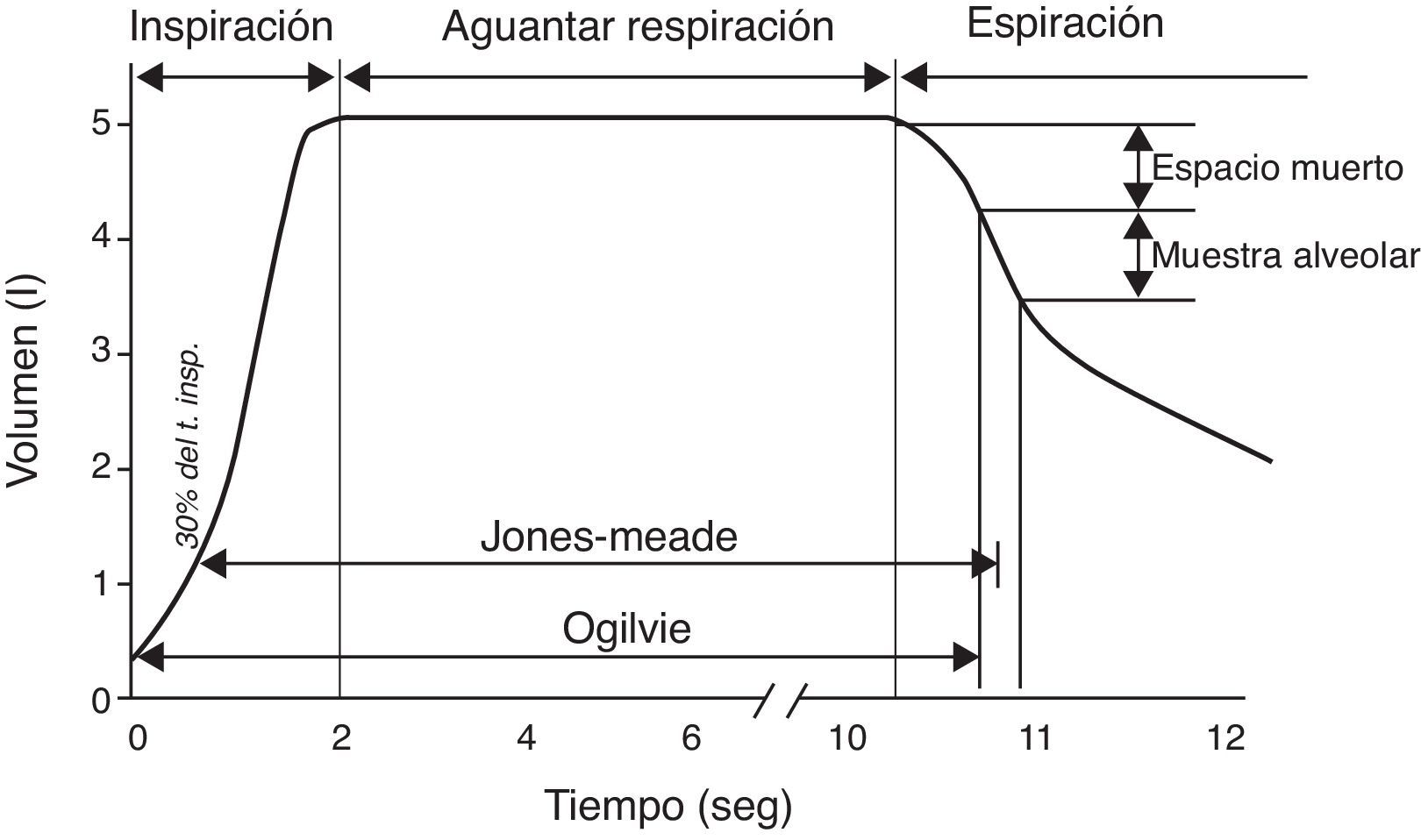
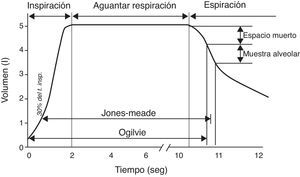
Método de la respiración única (DLCOSB): la medición de DLCO por respiración única consiste en hacer que el paciente exhale el aire hasta VR y luego efectúe una inspiración rápida de más del 90% de la capacidad vital de un gas que contenga CO 0,3%, He 10%, O2 21% y nitrógeno en equilibrio. Después de la inhalación rápida del gas, la respiración se retiene 10 s a TLC para permitir su difusión y posteriormente se hace espirar al paciente rápidamente. Se descarta la primera parte (entre 0,5 y 1 L) por corresponder al espacio muerto que no ha sufrido el proceso de difusión, utilizándose la segunda, representativa del gas que ha estado en el alvéolo (fracción alveolar). En esta segunda fracción se determina la concentración final de CO y He. La concentración inicial de CO en el gas alveolar no es la misma que la concentración de CO en el gas inspirado que se administra al paciente, pues este gas debe diluirse en el aire existente en el pulmón después de la espiración máxima (VR) y en aire del espacio muerto del sistema. Dado que solo se conoce la concentración del gas que se administra y no la que existe en el espacio alveolar, para calcular esta última se utiliza un gas trazador (generalmente He). El He es un gas inerte que no difunde a través de la membrana alvéolo-capilar. Por lo tanto, si se conoce la concentración inicial de He en el gas que se administra (HeI) y el volumen de gas inspirado (se mide con el espirómetro), la concentración final de Helio (HeE), que se mide en el aire exhalado, dependerá del volumen final en el que el He se ha disuelto (volumen alveolar+espacio muerto).
Conociendo este volumen final se podrá calcular fácilmente la concentración de CO alveolar inicial FACOi:
El uso de He permite además calcular el volumen alveolar (VA) que sería el volumen de aire en el espacio alveolar (el que se difunde).
El espacio muerto depende tanto del espacio muerto del sistema (debe ser menor de 100mL) que conocemos, como del espacio muerto anatómico (2,2mL/kg de peso).
La principal crítica a este método es que mide la difusión en una situación muy poco fisiológica: durante una inspiración máxima y mientras se aguanta la inspiración, lo que no ocurre en la respiración normal a volumen corriente.
Otro de los problemas de la DLCO es que estamos expresando con un solo valor las diferentes propiedades de millones de unidades respiratorias que son diferentes según la región pulmonar.
La DLCO con respiración única depende de la cantidad de tejido pulmonar que realiza el intercambio gaseoso. Por este motivo en estos pacientes es conveniente valorar la capacidad de difusión por unidad de volumen pulmonar KCO (DLCO/VA)13,14.
La complejidad de la técnica, las ecuaciones de referencia de la prueba, las diferencias en el equipamiento, la variabilidad interpacientes y las condiciones en las que se realiza la prueba hacen que exista una gran variabilidad interlaboratorio15, mucho mayor que con el resto de las mediciones de función pulmonar, por lo que se hace imprescindible la estandarización2,8,16,17. Se han establecido valores de referencia en niños sanos de raza blanca de 5 a 19 años para DLCO y VA18.
No debemos olvidar que los valores absolutos obtenidos con estas 2 técnicas, respiración única y múltiple, son diferentes ya que se realizan a CPT y CRF respectivamente y la capacidad de difusión está relacionada con la superficie del área evaluada, siendo menores en la última; por ello, cuando se comparan ambas técnicas, los resultados se deben calcular en DS o Z score de los correspondientes valores predichos.
Aspectos prácticos de la técnicaPreparación del pacienteDebe abstenerse de fumar durante 24 h, evitar el alcohol al menos 4 h antes, con un ayuno de al menos 2 h, y no haber realizado ejercicio. Permanecerá sentado por lo menos 5 min antes del test y a lo largo del procedimiento19.
Si requiere O2 es preferible suspenderlo al menos 5 min antes de empezar la prueba. Si no se puede, los resultados deben ser valorados con precaución.
EquipoEl paciente respira a través de un neumotacógrafo que mide el volumen de aire inspirado y está conectado a una válvula con 3 vías que permite que el enfermo respire inicialmente del ambiente; posteriormente, durante la inspiración forzada, se abre el paso a la bala de gas y en la espiración se abre a la bolsa de recogida de la muestra de gas alveolar. Durante los 10 s en que mantiene la respiración debe existir un oclusor que impida la espiración y además un sensor de presión para valorar si el paciente está realizando maniobras de Valsalva (espiración) o Muller (inspiración) que modifican el volumen sanguíneo capilar pulmonar. La maniobra de Valsalva disminuye la DLCO y la maniobra de Muller la aumenta20. Por último, necesitaremos unos analizadores de gases para conocer la concentración de CO y He espirados. El sistema debe tener un espacio muerto menor de 100mL. Todo el aparataje debe ser calibrado diariamente21.
Procedimiento de la prueba- 1)
Explicar la maniobra. Es conveniente realizar primero alguna simulación sin inhalar gas.
- 2)
Se pone la boquilla en la boca y la pinza en la nariz y se le indica que respire tranquilamente.
- 3)
Se le dice que exhale hasta VR. Si existe enfermedad obstructiva importante se recomienda que la espiración se limite a 6 s.
- 4)
Se realiza una inspiración rápida hasta TLC:
- a)
El volumen inspiratorio (VI) debe ser de por lo menos 90% de la mayor CV previa (debe realizarse previamente una espirometría como guía).
- b)
La inspiración debe ser lo suficientemente rápida para que el 90% del VI se inhale entre 1,5 y 2 s en individuos sanos y en menos de 4,0 s en pacientes con enfermedad obstructiva. Si la inspiración dura 5 s la DLCO se incrementa alrededor de un 13%.
- a)
- 5)
Debe aguantar la respiración 10 s.
- a)
Durante este tiempo no debe realizar esfuerzos espiratorios ni inspiratorios contra el oclusor.
- a)
- 6)
Posteriormente debe exhalar rápidamente.
- a)
Se rechaza la primera parte (unos 750mL). Si el paciente tiene una CV<2 L puede reducirse a 500mL.
- b)
El volumen analizado debe ser entre 500 y 1.000mL y debe ser exhalado en menos de 4 s.
- a)
- 7)
Se le dice que se quite la pinza nasal y que permanezca sentado.
- 8)
La prueba debe repetirse hasta lograr al menos 2 valores que tengan una variabilidad menor del 10% y menor de 3mL/min/mmHg. Entre cada prueba deben pasar al menos 4 min. En pacientes con obstrucción importante puede ser necesario esperar hasta 10 min entre pruebas para que lave completamente los gases. Puede ser útil pedir al paciente que realice inspiraciones profundas para así lavar mejor el gas.
- 9)
Cálculos:
Dado que el cálculo de la capacidad de difusión se realiza por unidad de tiempo (mL de CO absorbidos por min), es crucial el cálculo exacto del tiempo que el paciente aguanta la inspiración, que es durante el que se produce la difusión del CO22,23. El método de Jones-Meade para medir el tiempo comienza a contar desde el 30% del tiempo de inspiración y termina en el 50% del tiempo de recolección de la muestra de gas alveolar (fig. 2).
En los pacientes obstruidos puede ser preferible realizar el test después del uso de un broncodilatador, aunque si aumenta la frecuencia cardiaca, aumenta el volumen minuto incrementándose la DLCO. Por ello se aconseja realizar la prueba después de 30 min de la administración del broncodilatador.
AjustesAjuste para la hemoglobina (Hb)Los pacientes con anemia tienen una DLCO disminuida pues la captación de CO por los eritrocitos es menor. La corrección de Cotes24 para Hb permite calcular la DLCO ajustada en los varones adultos con Hb<14,6 g/dL o en mujeres y niños menores de 15 años con Hb<13,4 g/dL.
Varones con edad≥15 años:
Niños < 15 años y mujeres:
Se aconseja poner en el informe ambos valores, el de la DLCO medida y el de la DLCO ajustada para la Hb.
Aplicaciones clínicasLa transferencia de CO puede estar tanto aumentada como disminuida en diversos procesos (tabla 1)8.
Procesos asociados con alteraciones en la DLCO
| Reducción extrapulmonar del volumen alveolar |
| Reducción del esfuerzo respiratorio o debilidad muscular |
| Deformidades torácicas que impiden la insuflación completa del tórax |
| Situaciones de reducción de la reacción CO-Hb |
| Anemia |
| Embolia pulmonar |
| Cambios en las propiedades de unión de la Hb (carboxihemoglobina, FiO2 aumentada) |
| Enfermedades que alteran la membrana alvéolo-capilar y la unión CO-Hb reduciendo la DLCO |
| Resección pulmonar (puede haber un incremento compensador de la reacción CO-Hb) |
| Enfisema |
| Enfermedad pulmonar intersticial |
| Edema pulmonar |
| Vasculitis pulmonar |
| Hipertensión pulmonar |
| Situaciones que incrementan la reacción CO-Hb y aumentan la DLCO |
| Policitemia |
| Cortocircuito izquierda-derecha |
| Hemorragia pulmonar |
| Asma |
| Cambios en las propiedades de unión de la Hb (reducción de la FiO2) |
| Maniobra de Muller (reducción de la presión intratorácica) |
| Ejercicio |
| Posición supina |
| Obesidad |
Aumenta la transferencia de CO en las situaciones en las que existe un aumento del volumen sanguíneo en los capilares pulmonares (ejercicio, cortocircuitos izquierda-derecha), policitemia y hemorragia pulmonar (DLCO falsamente elevada). Ocasionalmente, en asmáticos existe aumento de la DLCO debido al incremento del volumen sanguíneo pulmonar por la presión intratorácica negativa generada tras inspiraciones rápidas.
Disminuye la DLCO en los pacientes con reducción del volumen alveolar o en los defectos de difusión (alteración de la membrana alvéolo-capilar [enfermedad pulmonar intersticial —fibrosis pulmonar idiopática, alveolitis alérgica extrínseca, esclerodermia, sarcoidosis, asbestosis—] o disminución del volumen de sangre en los capilares pulmonares [embolia pulmonar o hipertensión pulmonar primaria]). En el enfisema pulmonar la DLCO está característicamente disminuida por pérdida de superficie de membrana alvéolo-capilar secundaria a la rotura alveolar que origina aumento de la TLC con una KCO (DLCO/VA) disminuida. En la insuficiencia cardiaca congestiva la reducción de la DLCO parece ser secundaria al edema intersticial. Otras causas de disminución de la DLCO son la anemia, fallo renal, tabaquismo o uso de marihuana.
En los pacientes con enfermedad restrictiva, especialmente en niños con deformidades de la caja torácica o con enfermedades neuromusculares en los que los pulmones normales son restrictivos por la deformidad o por debilidad muscular, la superficie para la difusión es relativamente grande por unidad de volumen pulmonar, por lo que la DLCO puede ser normal. Por ello se debe comparar la DLCO/VA del paciente con los valores de referencia según la TLC del paciente (restrictiva) en lugar de según la TLC teórica del paciente25.
En la fibrosis quística podemos encontrar tanto elevación como disminución de la DLCO. Al inicio, el factor de transferencia puede estar aumentado por incremento de la cantidad de sangre que llega al pulmón debido a oscilaciones de presión pleural secundarias a obstrucción bronquial; posteriormente, con la aparición de cor pulmonale se altera la microcirculación pulmonar, reduciéndose progresivamente la difusión26.
Las indicaciones del test de DLCO se expresan en la tabla 221.
Indicaciones de la medición de DLCO
| 1. Evaluación y seguimiento de las enfermedades que afectan al parénquima pulmonar (las relacionadas con reacciones a fármacos, neumoconiosis o sarcoidosis) |
| 2. Evaluación y seguimiento del enfisema |
| 3. Diferenciación entre la bronquitis crónica, enfisema y asma |
| 4. Valoración de la afectación pulmonar en las enfermedades sistémicas |
| 5. Valoración de enfermedades cardiovasculares |
| 6. Predicción de la desaturación arterial durante el ejercicio en algunos pacientes con enfermedad pulmonar |
| 7. Valoración y cuantificación del grado de invalidez asociada a la fibrosis pulmonar o al enfisema |
| 8. Valoración de los efectos pulmonares de la quimioterapia y de otros agentes que producen alteración pulmonar |
| 9. Valoración de la hemorragia pulmonar |
| 10. Como indicador precoz de algunas infecciones pulmonares que producen neumonitis difusa (Vg: neumonía por Pneumocystis) |
En la práctica las principales indicaciones en pediatría serían las siguientes10:
Monitorización de tratamientos tóxicos para los pulmonesLa quimioterapia (methotrexate, nitrofurantoína, azatioprina, penicilamina, ciclofosfamida y especialmente la bleomicina) puede producir una disminución importante de la DLCO que debe ser monitorizada.
La radiación torácica puede provocar una alteración irreversible de la difusión.
Los tratamientos para enfermedades autoinmunes o reumatológicas también pueden alterar la difusión pulmonar.
Los inmunosupresores utilizados tras el trasplante de órganos se han asociado con enfermedad pulmonar obstructiva y restrictiva.
Diagnóstico y monitorización de pacientes con enfermedad pulmonar intersticial crónicaLa alteración de la capacidad de difusión es uno de los signos iniciales de la enfermedad pulmonar intersticial y un indicador fundamental de la evolución y de la respuesta al tratamiento.
Monitorización de niños con enfermedades que producen sangrado pulmonarEn la hemosiderosis pulmonar primaria, el síndrome de Goodpasture o la enfermedad de Wegener, el incremento de la capacidad de difusión puede predecir la recaída o indicar progresión en pacientes asintomáticos. Además, una hemosiderosis pulmonar que no responde al tratamiento puede a la larga producir una fibrosis pulmonar, con lo que disminuiría la difusión.