La administración de litio durante la lactancia conlleva el riesgo de presentar efectos secundarios en el lactante como consecuencia del paso del mismo a través de la leche materna. Esto hace que, frecuentemente, se recomiende a las gestantes la administración de lactancia artificial a su futuro bebé.
Presentamos el caso de una gestante de 37 semanas diagnosticada de trastorno bipolar, en tratamiento con litio, que acude a la consulta de psiquiatría perinatal por deseo de amamantar. Como antecedentes relevantes destacan dos descompensaciones graves de su trastorno en relación con retirada de la medicación ante la intención de búsqueda del embarazo. En la valoración psiquiátrica el examen mental materno es normal, con conciencia de enfermedad y buen apoyo conyugal y familiar, por lo que se recomienda mantener tratamiento con carbonato de litio (800mg/día, durante embarazo, parto y lactancia) y lactancia materna a demanda cuando tenga lugar el nacimiento. Se realiza un plan profiláctico de psicosis puerperal mediante psicoeducación, insistiendo en la necesidad de favorecer el descanso y el sueño en el puerperio inmediato, así como un adecuado acompañamiento familiar.
A las 40 semanas de edad gestacional nace por cesárea por desproporción pélvico-cefálica un varón con peso de 3.140g y Apgar 9/10, sin precisar reanimación. Inicia lactancia a demanda en las 2h siguientes al parto. La exploración física del recién nacido es normal, salvo la presencia de un hipospadias balánico y criptorquidia derecha. No se observó durante su estancia en la maternidad alteración neurológica alguna (letargia, hipotonía, succión débil o reflejo de Moro disminuido en intensidad).
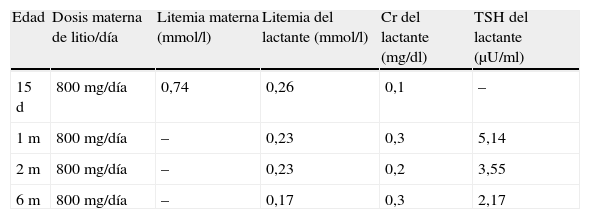
Es valorado en consultas de seguimiento neonatal a los 15 días de vida, 1 m, 2 m y 6 m, realizando de forma periódica controles clínicos donde no se apreciaron alteraciones neurológicas. Igualmente se realizan controles analíticos periódicos (tabla 1), donde se objetiva de forma mantenida una litemia por debajo del nivel terapéutico, así como una elevación transitoria de la hormona estimulante del tiroides pero con función tiroidea normal y sin apreciar en ningún momento alteraciones electrolíticas o del perfil hepático que sugieran toxicidad al litio. Es valorado a los 6 m en consultas de neurología infantil, presentando un desarrollo psicomotor adecuado a la edad y una exploración neurológica dentro de la normalidad.
Concentraciones de litio en el plasma materno y del lactante y función tiroidea y renal de éste a lo largo de la evolución.
| Edad | Dosis materna de litio/día | Litemia materna (mmol/l) | Litemia del lactante (mmol/l) | Cr del lactante (mg/dl) | TSH del lactante (μU/ml) |
| 15 d | 800 mg/día | 0,74 | 0,26 | 0,1 | – |
| 1 m | 800 mg/día | – | 0,23 | 0,3 | 5,14 |
| 2 m | 800 mg/día | – | 0,23 | 0,2 | 3,55 |
| 6 m | 800 mg/día | – | 0,17 | 0,3 | 2,17 |
Durante la evolución, la madre presenta un episodio de disforia, irritabilidad e insomnio pertinaz de 24h de duración que remite tras la administración de 2,5mg de olanzapina durante 2 semanas. Posteriormente, se encuentra eutímica, sin alteraciones psiquiátricas evidentes y con buen control clínico. Durante los 6 meses que siguen al parto persiste la estabilidad afectiva junto con elevada satisfacción personal por conseguir lactancia materna exclusiva. Subjetivamente relaciona bienestar afectivo con lactancia.
El carbonato de litio, administrado durante el embarazo, se asocia a diversos efectos teratogénicos y es principalmente relevante su toxicidad a nivel cardíaco1. Asimismo, su administración durante la lactancia se asocia a efectos adversos en el lactante, principalmente a nivel de la función tiroidea, renal o neurológica2,3. Por todos estos motivos, además del temor a que el litio se excretara a dosis altas en la leche materna4, tradicionalmente se ha desaconsejado éste durante el embarazo o la lactancia por lo que a las gestantes con trastorno bipolar se les recomendaba optar por la lactancia artificial5,6.
Sin embargo, en estudios recientes se ha observado que los niveles de litio en la leche y el suero plasmático de lactantes expuestos son bajos y bien tolerados2, por lo que algunos autores han sugerido que se revisen las recomendaciones internacionales sobre el uso del mismo en madres lactantes. Asimismo, se ha observado una variabilidad interpersonal alta en el paso del litio a leche materna4, por lo que se recomienda un seguimiento estrecho que incluya una monitorización de los niveles de litio en leche y/o en plasma del lactante7.
En el caso presentado no se objetivaron alteraciones clínicas ni analíticas en relación con la medicación administrada a la madre durante la lactancia, lo cual permitió mantener la alimentación deseada. La lactancia materna puede ser una opción segura en hijos de madres en tratamiento con carbonato de litio siempre que se realice un seguimiento de los niveles de litio en el mismo y/o en la leche materna.