Introducción
La fiebre es uno de los motivos principales de consulta en las unidades de urgencias de pediatría hospitalarias. En nuestra unidad, la fiebre constituye alrededor del 30 % de los motivos de consulta 1.
La fiebre suele estar causada por un proceso viral, aunque, en ocasiones, en los lactantes un cuadro de fiebre sin focalidad y el buen aspecto también puede corresponder a la presentación de una bacteriemia oculta que, en un pequeño porcentaje de pacientes, se asocia a la posibilidad de una evolución tórpida (fundamentalmente meningitis 2). La mayoría de los hemocultivos positivos en los lactantes con bacteriemia oculta están causados por el neumococo. La introducción de la vacuna conjugada neumocócica (VCN) ha supuesto una disminución de las enfermedades invasivas por neumococo en la población vacunada 3,4.
Los lactantes que consultan por fiebre sin focalidad lo suelen hacer por procesos muy poco evolucionados 1, de forma que los síntomas y/o signos que acompañaban a la presentación clásica de diferentes procesos se ven con menor frecuencia en urgencias, lo cual obliga a desarrollar nuevas estrategias de tratamiento de los pacientes que acuden a estas unidades y cobran importancia la observación continuada de los niños, ya sea en el domicilio o en el hospital. Este aspecto cobra enorme relevancia en el grupo de pacientes al que nos estamos refiriendo dada la posibilidad de que un niño con excelente aspecto presente una bacteriemia oculta 5,6, la diversidad de aproximaciones a estos pacientes que existe en la literatura médica 7,8 y la escasa adherencia de los pediatras hacia las recomendaciones establecidas 9-11.
En nuestro servicio de urgencias pediátrico, en las fechas de este estudio, la decisión de practicar una analítica sanguínea y recogida de hemocultivo en el grupo de lactantes de 3-24 meses de edad con buen aspecto y fiebre sin focalidad estaba determinada por la cuantía de la fiebre (recomendado si la temperatura es > 40 °C).
El objetivo de este estudio es conocer las características de los niños de 3 a 24 meses de edad que consultan en una unidad de urgencias pediátrica hospitalaria con fiebre sin focalidad, el tratamiento administrado por el pediatra en la sala de urgencias y la evolución posterior de los niños.
Pacientes y método
Revisión retrospectiva de los 733 episodios correspondientes a todos los lactantes de 3 a 24 meses de edad que consultaron en urgencias de pediatría de nuestro hospital por presentar fiebre sin focalidad entre el 1 de septiembre y el 31 de diciembre de 2003.
La reconsulta en urgencias (visita no programada en urgencias la semana siguiente al episodio inicial) por el mismo proceso febril no se consideró un nuevo episodio.
Se registraron los datos sociodemográficos y el estado de vacunación antineumocócica de aquellos que, por su edad, podían haber recibido al menos dos dosis de vacuna, así como las pruebas complementarias practicadas, los tratamientos aplicados o recomendados, el diagnóstico recibido, el destino de los niños y la reconsulta. Así mismo se intentó contactar telefónicamente con los lactantes diagnosticados de síndrome febril sin focalidad y que fueron tratados ambulatoriamente, con objeto de conocer la evolución de estos niños (diagnóstico final y tratamiento recibido).
Se consideraron las siguientes definiciones:
1. Fiebre sin foco: registro axilar o rectal en domicilio o en urgencias (en urgencias siempre rectal) de una temperatura igual o superior a 38 °C, sin cuadro catarral evidente o síntomas respiratorios (taquipnea) o un proceso diarreico.
2. Síndrome febril sin focalidad: lactante con fiebre sin focalidad y en el cual la exploración física no puso de manifiesto la fuente de la fiebre (otitis media aguda, infección osteoarticular o de tejidos blandos, estertores en la auscultación pulmonar).
3. Bacteriemia oculta: proceso febril en el que el niño no presenta clínicamente sensación de gravedad pero en el que se detectan bacterias patógenas en sangre.
El criterio de inclusión en el estudio fueron los lactantes de 3 a 24 meses con fiebre sin focalidad. Se excluyeron los siguientes casos:
1. Niños aquejados por inmunodeficiencias.
2. Pacientes en los cuales la anamnesis y/o la exploración física permitían identificar el origen de la fiebre, expresamente los niños diagnosticados, según la codificación diagnóstica de la Sociedad Española de Urgencias de Pediatría (SEUP) 12 de:
a)Infección aguda de las vías aéreas superiores: cuadro catarral que se presenta con o sin febrícula o fiebre, que afecta a las vías aéreas superiores y que se presenta con rinorrea, congestión, hiperemia de las mucosas y tos irritativa.
b)Gastroenteritis aguda: aumento del volumen diario de las heces con aumento de la frecuencia y liquidez de las mismas, asociado o no con vómitos y/o fiebre.
Para el análisis estadístico se utilizó el paquete estadístico Stata 8 para Windows. La estadística descriptiva se ha realizado utilizando la media con desviación estándar para variables cuantitativas y los porcentajes para las cualitativas. La comparación entre grupos se realizó utilizando el test exacto de Fisher para variables cualitativas y la t de Student o el test de Mann-Whitney para variables cuantitativas en función de las características distribucionales de los datos. El análisis de los factores predictores de la petición de analítica sanguínea se ha realizado por medio del ajuste de un modelo de regresión logística múltiple. Se ha establecido un proceso de selección de variables manual "hacia atrás", incluyendo las variables categóricas por medio de la construcción de variables indicadoras (dummies). El contraste de hipótesis se ha realizado a través del likelihood ratio test evaluando interacciones de primer grado entre las variables predictoras. El nivel de significación utilizado ha sido del 5 %. La estimación del grado relativo de disposición a pedir analítica sanguínea se ha realizado a través de la odds ratio (OR) con su intervalo de confianza (IC) del 95 %.
Resultados
Entre el 1 de septiembre y el 31 de diciembre de 2003 se registraron 22.000 episodios correspondientes a niños menores de 14 años en urgencias de pediatría. De estos, 6.438 (29,2 %) consultaron por fiebre y 2.755 eran niños de 3-24 meses de edad.
De los 2.755 niños entre 3 y 24 meses de edad que consultaron por fiebre, 733 (26,6 %) consultaron por fiebre sin focalidad. Los lactantes de 3 a 24 meses con fiebre sin focalidad representaron el 3,3 % del total de episodios registrados en los 4 meses del estudio en urgencias.
Características clínicas
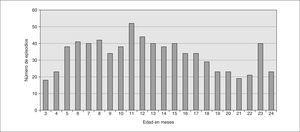
Hubo un discreto predominio de varones (383 casos, 52,2 %) y la distribución por edades se refleja en la figura 1. Del grupo de niños de edad igual o superior a 6 meses (654), la vacuna conjugada antineumocócica 7-valente (VCN-7v) estaba recogida en 541 (82,7 %), y habían recibido al menos dos dosis de VCN 205 casos (37,8 %).
Figura 1. Distribución por edades de los lactantes de 3 a 24 meses que consultaron por fiebre sin focalidad.
El tiempo de evolución desde que la familia detectó la fiebre hasta la consulta fue inferior a 6 h en 237 (32,3 %); entre 7 y 12 h en 146 (19,9 %); entre 13 y 24 h en 160 (21,8 %); entre 25 y 48 h en 102 (13,9 %) y de una duración superior a 48 h en 88 (12 %).
La temperatura máxima registrada en el domicilio (recogida en 693 pacientes, 94,5 %) fue 39,0 ± 0,6 °C (límites, 37,3-41,5 °C) y en 436 episodios (62,9 %) la temperatura fue mayor o igual a 39 °C.
Habían recibido al menos una dosis de antibiótico 25 niños (3,4 %) (16 amoxicilina, 5 cefalosporina y 4 macrólidos).
La temperatura se registró en urgencias en 718 niños (97,8 %), siendo su registro medio (38,2 ± 0,9 °C) significativamente inferior al recogido en el domicilio (p < 0,00001). En 191 niños (26,6 %) se registró en urgencias una temperatura mayor o igual a 39 °C.
Tratamiento en urgencias
Se practicó al menos una prueba complementaria en 552 pacientes (75,3 %), principalmente tira reactiva de orina (522; 71,2 %). La tira reactiva de orina estaba alterada (leucocituria y/o nitrituria) en 55 (10,5 % de tiras realizadas). A los 55 lactantes con leucocituria y/o nitrituria se les practicó analítica sanguínea, como es habitual en nuestra unidad. En 2 pacientes con leucocituria en la orina el diagnóstico de infección del tracto urinario (urocultivo por sondaje uretral) no se confirmó.
De entre los lactantes que consultaban por fiebre sin focalidad y o bien no se les practicó tira reactiva de orina o bien esta fue normal (678 pacientes), se practicó analítica sanguínea y hemocultivo a 66 (9,7 %), radiografía de tórax a 65 (9,6 %), examen de LCR a 12 (1,7 %) y coprocultivo a dos (0,3 %). Las variables que en estos 678 pacientes mostraron una asociación estadísticamente significativa con la solicitud de analítica sanguínea fueron:
1. Menor edad del lactante (3-6 meses como referencia):
a)Lactantes entre 6 y 11 meses: OR, 0,24; IC 95 %, 0,11-0,49.
b)Lactantes de 12 meses o mayores; OR, 0,15 (límites, 0,07-0,3).
2. Mayor tiempo de evolución de síntomas: más de 12 h frente a menos de 6 h; OR, 2,3 (límites, 1,2-4,43).
3. Temperatura máxima registrada en casa: superior a 40 °C frente a menos de 39 °C: OR, 4,22 (límites, 1,5-11,84).
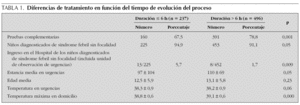
El grupo de lactantes con procesos de menos de 6 h de evolución presentó diferencias de tratamiento con respecto a los que consultaban por procesos más prolongados (tabla 1) con un menor porcentaje de niños a los que se practicó pruebas complementarias y una mayor tasa de ingresos.
Los diagnósticos de los 733 pacientes fueron: síndrome febril sin focalidad, 677 (92,3 %); infección del tracto urinario, 53 (7,2 %), y meningitis bacteriana, 3 (0,4 %).
Evolución posterior
Los 53 pacientes diagnosticados de infección del tracto urinario fueron tratados de forma ambulatoria y evolucionaron bien. Los tres con meningitis bacteriana ingresaron en el hospital y evolucionaron de manera favorable.
De los 677 niños diagnosticados de síndrome febril sin focalidad, 5 casos (0,73 %) ingresaron por sospecha de infección bacteriana potencialmente grave, recibieron tratamiento antibiótico intravenoso y evolucionaron bien. El resto (672 casos) fue tratado ambulatoriamente (con información escrita acerca de los aspectos que se debían observar en domicilio), 17 (2,5 %) tras pasar unas horas en la unidad de observación.
De los 672 niños diagnosticados de síndrome febril sin focalidad y tratados ambulatoriamente, 92 (13,6 %) reconsultaron en urgencias (tiempo medio transcurrido 2,3 ± 1,5 días). En 57 casos (61,9 %) el diagnóstico se modificó tras la reconsulta: infección aguda de las vías aéreas superiores (incluida otitis media aguda [OMA]), 34; gastroenteritis aguda, 8; exantema súbito, 7; bronquiolitis, 4; infección urinaria, 3 (los 3 con tira reactiva de orina negativa para leucocituria y/o nitrituria en la visita inicial), y neumonía, 1. De estos niños, se pautó antibiótico a 28 (30,4 %), 91 siguieron tratamiento ambulatorio y uno ingresó en planta (diagnóstico final síndrome febril sin focalidad).
Un total de 580 niños fueron diagnosticados inicialmente de síndrome febril sin focalidad y tratados ambulatoriamente y no reconsultaron. De estos, se contactó telefónicamente con 482 (83,1 %). El diagnóstico definitivo de estos niños fue establecido por su pediatra, variando en 101 (20,9 %, porcentaje significativamente inferior al que varió en los niños que reconsultaron en urgencias, 62,3 %, p < 0,00001): infección aguda de las vías aéreas superiores (incluida OMA), 79; gastroenteritis aguda, 14; exantema súbito, 3; bronquiolitis, 3; neumonía, 2. De estos 482 pacientes, 42 (8,7 %) recibieron antibiótico indicado por su pediatra, porcentaje significativamente inferior al de los niños que recibieron antibiótico tras reconsultar en urgencias (p < 0,00001).
De los 574 niños diagnosticados inicialmente de síndrome febril sin focalidad y tratados ambulatoriamente y en los que se pudo completar el seguimiento (bien por reconsultar en urgencias o por contacto telefónico), el diagnóstico varió en 158 (27,5 %) (tabla 2), y recibieron antibiótico 70 (12,1 %).
Todos los niños diagnosticados inicialmente de síndrome febril sin focalidad evolucionaron bien y todos los hemocultivos recogidos fueron negativos.
Discusión
En nuestro entorno, los lactantes de 3-24 meses con fiebre sin focalidad consultan en un elevado porcentaje por procesos de duración muy recortada. Más del 90 % recibieron el diagnóstico de síndrome febril sin focalidad y son tratados de manera ambulatoria y cerca del 30 % de ellos reciben un diagnóstico final diferente al inicial. En nuestra unidad, uno de cada 3 lactantes de 3-24 meses con fiebre sin focalidad consultó por procesos de una duración menor de 6 h, con la dificultad que esto supone para la identificación del paciente con una infección grave.
La actitud que se debe seguir ante un lactante con buen aspecto y fiebre sin focalidad es uno de los mayores retos de los pediatras, dada la posibilidad de que un lactante con estas características pueda presentar una bacteriemia oculta, generalmente por neumococo. El riesgo de presentarla se incrementa en ciertos segmentos de edad, cuando existe una mayor temperatura y alteración de las pruebas de respuesta inflamatoria, fundamentalmente número de leucocitos y recuento absoluto de neutrófilos 11. En nuestra unidad se recomienda la extracción de analítica y hemocultivo si la temperatura es superior a 40 °C, con objeto de intentar identificar el lactante con fiebre sin focalidad y buen aspecto con mayor riesgo de presentar una bacteriemia.
La evolución de los lactantes con bacteriemia oculta por neumococo generalmente es buena, si bien en un porcentaje que oscila entre el 2 y el 5 % de los casos puede evolucionar hacia una meningitis neumocócica. Esto hace que se extremen las precauciones en el tratamiento de estos niños, sobre todo sabiendo que ni la anamnesis, ni la exploración física ni las pruebas complementarias descartan en todos los casos la bacteriemia oculta. De hecho, en un estudio realizado en nuestro entorno, el juicio clínico del pediatra apoyado en la realización de pruebas complementarias mostró un valor limitado en la identificación de pacientes con infección bacteriana potencialmente grave 5. En estos pacientes la observación continuada intra o extrahospitalaria según los casos es fundamental (p. ej., en nuestra serie, los 3 niños diagnosticados de infección del tracto urinario en la reconsulta en urgencias tenían una tira reactiva anodina en la visita inicial).
De todas maneras, el primer paso en la evaluación de un lactante febril consiste en identificar a los pacientes con fiebre sin focalidad y distinguirlos de los que presentan un foco que pueda explicar el origen de la fiebre, hecho importante de cara a la observación que debe hacer la familia. Esto no siempre es sencillo y el diagnóstico que reciben estos niños puede ser diferente en función del médico que atiende al niño, a pesar de los esfuerzos unificadores realizados en la codificación diagnóstica 12. Este hecho puede justificar que, evolutivamente, los niños diagnosticados de síndrome febril sin focalidad reciban otros diagnósticos (fundamentalmente infección aguda de las vías aéreas superiores 12 y, menos, gastroenteritis aguda).
Una vez identificado el lactante con síndrome febril sin focalidad, su tratamiento se fundamenta en la ausencia de antecedentes personales de interés, la edad del niño, su aspecto y la posibilidad de practicar exploraciones complementarias.
La presencia de ciertos antecedentes personales (inmunodeficiencia, uropatía, etc.) incrementa el riesgo de infección bacteriana potencialmente grave. Estos niños son excluidos de los protocolos de tratamiento del lactante con fiebre sin focalidad.
La edad entre 3 y 24 meses se relaciona con un mayor riesgo de bacteriemia oculta, si bien el riesgo no es uniforme. Así, aunque el riesgo es mayor a partir de los 6 meses de edad 13,14, en nuestra unidad de urgencias se practican comparativamente más determinaciones analíticas sanguíneas y hemocultivos a los niños con edades comprendidas entre los 3 y los 6 meses. Probablemente esto pueda estar relacionado con la cercanía de este grupo de edad a los lactantes menores de 3 meses, en los cuales se practicaron determinaciones analíticas sanguíneas y hemocultivo de manera sistemática, pero también es reflejo de la adherencia irregular a los protocolos de tratamiento ya referida en la literatura médica 9-11.
Para facilitar el tratamiento del lactante con fiebre sin focalidad y, sobre todo, identificar aquellos a los que se han de practicar pruebas complementarias, se han publicado diversos protocolos de actuación en urgencias 15, si bien la adhesión de los pediatras a estos ha sido bastante irregular 9,10. Aunque en todos los protocolos de tratamiento del lactante con fiebre sin focalidad se advierte que el juicio del pediatra debe estar por encima de los mismos, también es verdad que el tratamiento de los lactantes con fiebre sin focalidad en urgencias ha estado condicionado por la temperatura encontrada en ellos 6-8. En nuestra unidad de urgencias se recomienda practicar analíticas sanguíneas y hemocultivos en los lactantes con fiebre sin focalidad y temperatura superior a 40 °C, lo cual se refleja en los resultados de nuestra serie. De todas formas, no existe un punto de corte a partir del que practicar siempre un análisis sanguíneo sistemáticamente. Además, como se refleja en nuestra serie, el pediatra valora otros elementos, además de la temperatura, de cara a solicitar análisis sanguíneos y hemocultivos en los lactantes de 3-24 meses con fiebre sin focalidad y buen aspecto.
A pesar de que en la literatura médica no existan recomendaciones al respecto, el tiempo de evolución influyó de manera significativa en la actitud tomada con estos pacientes. En aquellos con una duración más recortada se practicaron menos determinaciones analíticas sanguíneas y hemocultivos. Aunque los test de respuesta inflamatoria (recuento leucocitario, proteína C reactiva sérica) tienen menos valor en cuadros poco evolucionados, la recogida de un hemocultivo en cuadro recortados no pierde valor, sobre todo cuando los resultados pueden estar disponibles en menos de 24 h y facilitar un adecuado tratamiento de los niños. Los niños con procesos más recortados son ingresados en observación o en planta con más frecuencia probablemente por preferir el pediatra realizar una observación más estrecha en las primeras horas de la fiebre.
De todas formas, la imposibilidad de identificar a todos los lactantes con fiebre sin foco con una infección bacteriana potencialmente grave hace de la observación intrahospitalaria o domiciliaria un instrumento capital en el tratamiento de estos niños. El hecho de que cerca del 30 % de nuestros pacientes reciban un diagnóstico final diferente al inicial y la posibilidad de una evolución tórpida de los lactantes con bacteriemia oculta refuerza este aspecto.
En nuestro estudio se practica una radiografía de tórax a cerca del 10 % de los lactantes con fiebre sin focalidad, porcentaje muy similar al de los niños a los que se practica análisis de sangre. Este resultado puede sorprender dado que se trata de pacientes con fiebre sin focalidad. En estos pacientes la radiografía de tórax no debe practicarse de manera sistemática. Sólo en aquellos lactantes con un recuento leucocitario superior a 20.000/ml parece estar indicada la realización de esta prueba 16, si bien diferentes autores 17,18 han cuestionado esta recomendación. En nuestra serie, la dificultad existente en ocasiones para clasificar al proceso como fiebre sin focalidad puede explicar las peticiones de radiografías de tórax efectuadas en estos niños. Esto se vería refrendado también por el hecho de que el diagnóstico final diferente al inicial más habitual en estos pacientes fue el de infección aguda de vías aéreas superiores.
La aparición de la VCN-7v generó grandes expectativas de cambio en la aproximación clínica a los lactantes con fiebre sin focalidad 19. Así, los protocolos de tratamiento del lactante con fiebre sin focalidad han comenzado a ser modificados tras la introducción de la VCN, si bien las discrepancias según los autores son importantes. La incidencia de infecciones invasivas debidas al neumococo ha sufrido una disminución importante en poblaciones correctamente vacunadas 3,20,21, aunque la actitud que se debe tomar con estos niños sigue siendo objeto de controversia 7,8. De esta forma, algunos recomiendan practicar a lo sumo un análisis de orina a los lactantes con 3-24 meses con buen aspecto y fiebre sin foco superior a 39 °C 8, incluso llegando a tachar de obsoleta la práctica de analítica sanguínea en niños vacunados 22. Otros, aun reconociendo el declive de la enfermedad neumocócica invasiva, recomiendan no diferenciar el tratamiento de los niños vacunados frente a los no vacunados 7. En cualquier caso, dado que la población vacunada frente al neumococo tiene un menor riesgo de padecer enfermedad invasiva neumocócica, neumonía y OMA 3,4,20,21, parece que el tratamiento de los niños vacunados debiera ser diferente al de los que no han recibido la VCN 23, a pesar de que en nuestra serie el hecho de tener una cobertura vacunal antineumocócica no influyera en el tratamiento de estos lactantes. El hecho de que la VCN no sea universal en nuestro entorno dificulta la adopción de protocolos consensuados en el tratamiento de estos niños. Es obvia la necesidad de estudios prospectivos, bien protocolizados para establecer la incidencia de la enfermedad invasiva neumocócica en este grupo de edad una vez suministrada de manera universal la VCN, e intentar "ubicar" esta vacuna en los esquemas de tratamiento de estos pacientes.
Nuestro estudio tiene limitaciones. Se trata de un estudio retrospectivo con la dificultad que esto conlleva para una sistematización en la selección de pacientes y en la recogida y registro de información. Los criterios de inclusión y de exclusión utilizados creemos que, al menos parcialmente, contrarrestan esta limitación y reflejan la situación real en nuestra práctica clínica. Por otro lado, es imposible extraer conclusiones definitivas sobre el tratamiento de estos pacientes sin el diseño de un estudio prospectivo y multicéntrico, de tal forma que se pudiera estimar de forma válida la tasa de incidencia de bacteriemia oculta en nuestro medio. Aun así, un estudio de estas características probablemente sería más adecuado realizarlo una vez generalizada la VCN, sabiendo que la disminución progresiva de la incidencia de bacteriemia observada en la población vacunada esboza un panorama diferente al actual si la incidencia llega a ser menor al 0,5 % de los lactantes con fiebre sin focalidad, temperatura superior a 39 °C y buen estado general 24.
Nuestro trabajo estudia las características de los lactantes de 3-24 meses que consultan con fiebre sin focalidad, explora los factores que influyen en el tratamiento de estos pacientes y su evolución posterior, y pone de manifiesto la corta evolución del proceso febril en un porcentaje muy importante de pacientes que consultan, la irregular cobertura antineumocócica existente en los niños que acuden a los servicios de urgencias pediátricos hospitalarios, la necesidad de una actualización en su tratamiento en la cada vez más cercana era posvacunación antineumocócica y la importancia de una observación continuada en los pacientes con procesos poco evolucionados.