Se describe el caso de un trastorno del eje hipotálamo hipofisario en un niño de 10 años que comenzó con diabetes insípida y evolucionó a un panhipopituitarismo. En estos casos siempre se debe sospechar una lesión hipotalámica oculta y realizar seguimiento. A los 3 años, se detectó la aparición de lesiones en el tallo hipofisario. Los marcadores tumorales fueron negativos pero la lesión creció y fue biopsiada. El resultado anatomopatológico fue de hipofisitis linfocitaria. En el seguimiento hubo un aumento de los marcadores tumorales, por lo que se realizó una nueva biopsia que fue diagnóstica de germinoma. La hipofisitis linfocitaria es muy rara en estas edades y algunos casos son diagnosticados finalmente de germinoma. El interés radica en resaltar la importancia del seguimiento de los casos de diabetes insípida central y en cuestionar un posible diagnóstico de hipofisitis linfocitaria, o mejor infundibuloneurohipofisitis linfocitaria, muy raro en estas edades y que puede enmascarar un germinoma, con muy pocos casos reportados.
A case is presented of a 10-year old boy who had a hypothalamic-pituitary axis disorder. He initially presented with diabetes insipidus that progressed to panhypopituitarism. A hidden hypothalamic lesion should be suspected in all these cases, and should be followed up.
New lesions were found in the pituitary stem three years later. Although tumor markers were negative, there was an increase in size, and a biopsy was performed. The histopathology reported a Lymphocytic Hypophysitis. There were increases in the tumor markers during the follow-up, thus a second biopsy was performed, with the diagnosis of Germinoma.
Lymphocytic Hypophysitis is an uncommon diagnosis in children. Few cases have been reported, and in some cases, they were later diagnosed with Germinoma.
We believe this case highlights the importance of the follow-up of children with Central Diabetes Insipidus with a normal MRI, as well as not taking the diagnosis of Lymphocytic Hypophysitis/lymphocytic Infundibular neurohypophysitis as definitive, as it is a rare diagnosis at this age, and could mask a Germinoma, as recorded in some cases.
La diabetes insípida central (DIC) se debe a un déficit parcial o total de la hormona antidiurética que va a conducir a la incapacidad para concentrar la orina. Por tanto, la poliuria y la polidipsia van a ser las características clínicas principales1-3.
En el diagnóstico diferencial de esta entidad se incluyen varios procesos de distinta etiología: malformaciones, neoplasias, alteraciones autoinmunes, trastornos inflamatorios e infecciones1,2,4,5. Avances recientes en el campo de la resonancia magnética (RM) han permitido disminuir el número de DIC clasificadas como idiopáticas6. En numerosos pacientes (17,5-52%7-9) continúa siendo difícil establecer la causa subyacente. El hallazgo por RM más frecuente en un niño con DIC es el engrosamiento del tallo hipofisario y el diagnóstico diferencial incluye fundamentalmente la histiocitosis de células de Langerhans (HCL) y el germinoma, y con menos frecuencia el craneofaringioma, el glioma hipotalámico, las infiltración por leucemia/linfoma, las metástasis de tumores del sistema nervioso central y excepcionalmente la sarcoidosis. La hipofisitis linfocitaria muestra unos hallazgos de imagen superponibles a los de la HCL y, aunque es propia de adultos, puede afectar a niños.
Es importante un seguimiento estrecho, ya que se han diagnosticado germinomas décadas después del diagnóstico de DIC5,10,11.
Caso clínicoEn mayo del 2003 se remitió a endocrinología pediátrica un niño de 10 años por talla baja, polidipsia y poliuria. Hasta los 8 años había mantenido el peso y la talla en P10-25; desde entonces, la velocidad de crecimiento disminuye, quedando la talla en P<3. Además, las semanas previas asociaba polidipsia y poliuria.
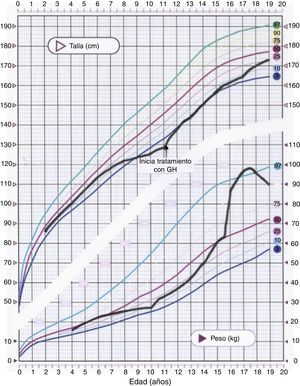
Las mediciones auxológicas y las determinaciones hormonales se representan en la tabla 1 y la figura 1.
Mediciones auxológicas y determinaciones hormonales
| Inicial (2003) | A los 3 años del diagnóstico (2006) | A los 4 años del diagnóstico (2007) | Valores normales (10-14 años) (media ± DE) | |
| Edad cronológica (años) | 10 | 13 | 14 | – |
| Edad ósea (Greulich y Pyle) (años) | 8 | 12 | – | – |
| Altura (cm) | 125,5 | 146 | 152 | – |
| TSH (mUI/ml) | 4 | 0,046 | 0,068 | 2,0±1,8 |
| T4L (ng/dl) | 1,5 | 1,04 | 1,05 | 1,3±0,28 |
| IGF-1 (ng/ml) | 98 | 214 | 153 | 174±67 |
| Cortisol plasmático (μg/dl) | 16 | 14,87 | 18,5±8,2 | |
| FSH (mUI/ml) | 0,12 | < 0,3-3,0 | ||
| LH (mUI/ml) | < 0,1 | 0,2-2,1 | ||
| Testosterona (ng/ml) | 0,051 | 0,06 | 0,68±0,02 |
La diuresis era de 7.400 cc/día (10 cc/kg/h), con polidipsia de 7.840 cc/día. Sodio basal en plasma de 144 mEq/l y Osm p de 277 mOsm/kg; Osm ur: 73 mOsm/kg, Osm ur/Osm p = 0,26.
El test de restricción hídrica se tuvo que suspender a las 5 h por aumento de natremia a 156 mEq/l. En ese momento, el cociente Osm ur/Osm p no se había modificado significativamente, siendo de 0,3. Se administró desmopresina, que incrementó la osmolaridad urinaria hasta 460 mOsm/kg. Con el diagnóstico de DIC, se inició tratamiento con desmopresina intranasal, con buena respuesta.
El test de estimulación de la GH con clonidina y el test del ejercicio confirmaron su déficit. Se inició tratamiento sustitutivo, consiguiendo un aumento de la velocidad de crecimiento con recuperación de percentiles de talla.
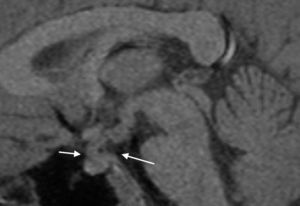
La RM fue normal. Se prosiguió con el tratamiento y se continuó con controles clínicos, hormonales y RM cada 6 meses. A los 13 años, se inició tratamiento sustitutivo con tiroxina por hipotiroidismo. A los 14 años, la hormona foliculoestimulante, la hormona luteinizante y la testosterona, así como el desarrollo de caracteres sexuales secundarios, persistían en estadio prepuberal. El cortisol era de 0,1 μg/ml, desarrollando por tanto un panhipopituitarismo.
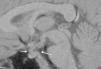
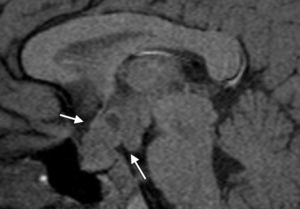
Los controles de RM fueron normales hasta el año 2006, en que se observó un engrosamiento del tallo hipofisario, con un nódulo captante en el tuber cinereum hipotalámico, de 7mm de diámetro, compatible con infundibuloneurohipofisitis linfocitaria. No se evidenciaron otras alteraciones morfológicas ni de intensidad de la señal (fig. 2). Se suspendió el tratamiento con GH hasta conocer la naturaleza del la lesión. Los marcadores tumorales en plasma en ese momento fueron negativos (alfafetoproteína 1,1ng/ml, antígeno carcinoembrionario 0,2ng/ml, β-HCG 2,9 UI/l). En la RM 6 meses después se observó un engrosamiento del tallo hipofisario, ausencia de brillo de la neurohipófisis y un nódulo hipotalámico. Tras la administración de contraste, había un realce homogéneo. Todo el eje hipotálamo-hipofisario estaba aumentado con respecto al control anterior, el diámetro mayor era de 7 y en ese momento era de 10mm. Estos hallazgos podrían ser indicativos de enfermedad inflamatoria (histiocitosis de Langerhans, hipofisitis linfocitaria), aunque dado el crecimiento de la lesión se debería descartar el germinoma.
Se realizó una biopsia transesfenoidal con técnica microquirúrgica con neuronavegador. En el estudio inmunohistoquímico se vio un denso infiltrado linfoide con CD-45 positivo, AE1/AE3 positivos. Cromogranina positiva. Elementos glandulares conservados. Indicativo de hipofisitis linfocitaria.
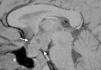
En la RM 6 meses después, se constató un aumento de la afectación del hipotálamo, el tallo hipofisario e la hipófisis. El diámetro transversal del tallo en ese momento era de 11mm y el anteroposterior era de 25mm. El quiasma óptico estaba improntado y desplazado hacia arriba. La porción posterior se insinuaba cranealmente en el iii ventrículo (fig. 3).
Al mismo tiempo, se constató un viraje de los marcadores tumorales, con β-HCG en plasma: 7,1 UI/l. β-HCG en LCR: 23 UI/l, cociente LCR/plasma: 3,2 (siendo un valor mayor de 2 altamente indicativo de germinoma).
Se realizó una segunda biopsia transesfenoidal; en la anatomía patológica se vio denso infiltrado inflamatorio mononuclear, con presencia ocasional de pequeños granulomas constituidos por histiocitos epitelioides, con células grandes de núcleo vesiculoso con macronucleolo y citoplasma claro, que formaban pequeños nidos delimitados por linfocitos. El estudio inmunohistoquímico demostró positividad de estas células para c-kit y fosfatasa alcalina placentaria y negatividad para CD-30. Compatible con germinoma.
Se administraron 4 ciclos de quimioterapia neoadyuvante (etopósido y cisplatino), seguido de radioterapia con intención curativa. Se objetivó respuesta completa tras 2 ciclos de quimioterapia, finalizando definitivamente el tratamiento en marzo del 2009. Actualmente, continúa libre de enfermedad, con controles de imagen y marcadores tumorales negativos.
DiscusiónDescribimos la evolución de un engrosamiento del tallo hipofisario con un nódulo hipotalámico en un niño de 13 años con DIC, en el que finalmente apareció una masa hipofisaria que precisó biopsia transesfenoidal en 2 ocasiones. En la primera, tanto los marcadores tumorales, como la imagen radiológica y la anatomía patológica de la lesión, indicaron el diagnóstico de hipofisitis linfocitaria. Dada la rareza de este diagnóstico, se realizó un seguimiento estrecho; a los 6 meses se objetivó un crecimiento marcado de la lesión, así como un viraje de los marcadores tumorales indicativos de germinoma; se realizó una segunda biopsia que confirmó este diagnóstico.
En nuestro paciente se suspendió el tratamiento con GH al objetivarse el engrosamiento del tallo hipofisario en la primera RM, dado que la GH debe ser administrada con precaución en pacientes con evidencia de enfermedad maligna o progresión de cualquier lesión intracraneal12.
La hipofisitis linfocitaria es un proceso inflamatorio autoinmune que ocurre predominantemente en mujeres jóvenes y raramente en niños13, aunque hay algunos casos descritos, una niña de 14 años con DI y amenorrea14 y otra prepúber diagnosticada como consecuencia de vómitos cíclicos15. También se describen en la literatura casos similares al que nosotros presentamos con el diagnóstico inicial de hipofisitis linfocitaria, que finalmente resulta en germinoma. Como un niño de 12 años que consultó por DI, panhipopituitarismo y hemianopsia16, y una niña de 12 años tras 4 años de evolución de panhipopituitarismo5. Dado lo infrecuente de esta enfermedad en pediatría y la asociación descrita con lesiones tumorales como germinomas y craneofaringiomas11, es importante realizar un seguimiento estrecho tanto de imagen como de marcadores tumorales.
La mayoría de los germinomas se diagnostican entre los 10 y los 21 años, con un pico de incidencia durante la pubertad. Los marcadores tumorales se pueden medir en plasma, aunque los niveles en LCR son más fiables17.
Se pretende destacar la importancia del seguimiento a largo plazo de la DIC en busca de lesiones orgánicas subyacentes, y especialmente el germinoma, debiendo utilizar los marcadores tumorales y la RM, ya que se han diagnosticado décadas después de la consulta por DIC. La hipofisitis linfocitaria es una entidad rara en pediatría y además se ha descrito en la literatura su asociación con germinomas y craneofaringiomas, como en nuestro paciente, por lo que también es obligado un seguimiento estrecho.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.