Estudio retrospectivo en la unidad de cuidados intensivos neonatales de un hospital de tercer nivel sobre la incidencia de hiponatremia precoz (primeras 48horas de vida) en prematuros. Buscamos factores de riesgo y de protección para esa alteración, como punto de partida para un cambio en la actuación médica al prescribir fluidos intravenosos.
Material y métodosMuestra de 256 prematuros (edad gestacional: 235-366) ingresados en la unidad de cuidados intensivos neonatales de nuestro hospital, entre enero de 2016 y junio de 2018. Se determinó qué pacientes recibieron aportes intravenosos de sodio en distintos intervalos de las primeras 48horas de vida y cuántos padecieron hiponatremia de cualquier tipo (<135mmol/l) y moderada-grave (<130mmol/l). Se estudió la relación entre hiponatremia precoz y peso/edad gestacional, administración de corticoides prenatales, enfermedad respiratoria, sepsis precoz y asfixia perinatal.
ResultadosPadecieron hiponatremia 81 pacientes, 31,64% del total (hasta un 50% en<30 semanas de edad gestacional), siendo moderada-grave (<130mmol/l) en un 17,3% de los casos. El periodo de tiempo con más casos de hiponatremia fue el de las primeras 12horas de vida (22,64%). Demostraron ser factores de riesgo el peso (p=0,034), la edad gestacional (p<0,001) y el padecimiento de enfermedad respiratoria (p<0,001) y, en el análisis multivariable, este último se mostró relacionado de forma independiente con la hiponatremia precoz (p<0,01; OR=5,24; IC 95%: 2,79-9,84). La administración de betametasona prenatal no demostró proteger.
ConclusiónSegún nuestros resultados creemos conveniente aportar sodio en los fluidos intravenosos prescritos los primeros días de vida, particularmente en prematuros de menos edad gestacional y en afectos de enfermedad respiratoria.
A retrospective study was conducted in the Neonatal Intensive Care Unit of a tertiary hospital to determine the incidence of early hyponatraemia (first 48hours of life) in preterm infants. Risk and protection factors in this condition were also examined as a starting point for a change in the medical action when prescribing intravenous fluids.
Material and methodsThe study included a sample of 256 premature babies (gestational age: 235-366) admitted to the Neonatal Intensive Care Unit of a tertiary hospital between January 2016 and June 2018. The number of patients receiving intravenous sodium in different intervals during the first 48hours of life was determined, as well as the number of those with hyponatraemia of any type (<135mmol / l), and moderate-severe (<130mmol / l). An analysis was made of the relationship between early hyponatraemia and weight / gestational age, antenatal steroids exposure, respiratory pathology, early sepsis, and perinatal asphyxia.
ResultsHyponatraemia occurred in 81 patients, 31.64% of the total (up to 50% in<30 weeks of gestational age), and was moderate-severe (<130mmol / l) in 17.3% of the cases. The period of time with the most cases of hyponatraemia was in the first 12hours of life (22.64%). Weight (P=.034), gestational age (P<.001) and respiratory disease (P<.001) were found to be risk factors and, in a multivariate analysis, the latter was independently related to early hyponatremia (P<.01, OR=5.24, 95% CI: 2.79-9.84). Antenatal betamethasone exposure did not show to be a protection factor.
ConclusionAccording to the results of this study, it is considered an advantage to provide sodium in the intravenous fluids prescribed during the first days of life, particularly in preterm infants of lower gestational age and with respiratory disease involvement.
En los últimos años se hace hincapié en la importancia de proporcionar al recién nacido pretérmino unos aportes adecuados de sodio (Na), sobre todo a partir de la segunda semana de vida, evitando la hiponatremia tardía1,2. También se empieza a recomendar suplementar con este electrolito los fluidos intravenosos aportados a los recién nacidos ingresados, sobre todo prematuros, en los primeros días de vida3,4, con el fin de mantener niveles normales de sodio en plasma (135-145mmol/l). Ya es admitido que, en prematuros, a partir de la segunda semana de vida los aportes de Na para lograr niveles plasmáticos adecuados contribuyen a una buena tasa de crecimiento y engorde, y a mejores resultados cognitivos2,4,5. En cuanto a los primeros días de vida se admite la importancia de mantener niveles de natremia adecuados2, por ser el principal determinante de la osmolaridad plasmática y por el especial comportamiento homeostático que tiene el recién nacido, sobre todo prematuro6,7. Si bien la mayoría de los neonatólogos están de acuerdo en restringir los aportes de agua en los 2 primeros días de vidas, permitiendo una disminución del líquido extracelular del recién nacido, no hay tanto acuerdo en lo referente a la administración de sodio en esta primera fase de transición. Una restricción hídrica puede por sí misma mantener niveles de sodio normales pero, los pretérmino, por sus particularidades fisiológicas (maduración renal acelerada pero con anormalidad de los glomérulos8, pobre respuesta a la aldosterona6,9 y a la ADH6, e incremento de péptidos natriuréticos6,10), la excreción urinaria de sodio es superior a la del niño a término y, por tanto, la natremia puede reducirse hasta niveles inferiores a la normalidad. Pese a las recientes recomendaciones2,3, en la práctica habitual de muchas unidades neonatales es frecuente no aportar sodio en los fluidos intravenosos elaborados para nuestros prematuros en el primer a segundo día de vida. La ingesta oral, escasa o nula, tampoco contribuye a conseguir los aportes recomendados. En nuestro trabajo nos proponemos averiguar cuáles son los factores de riesgo para la hiponatremia precoz en recién nacidos menores de 37 semanas de gestación, de forma que se tengan en cuenta a la hora de programar los aportes de este ion. El fin de este estudio es la modificación en nuestra práctica diaria en la prescripción de los fluidos intravenosos que muchos de estos pacientes, fundamentalmente los de menor edad y peso, necesitan.
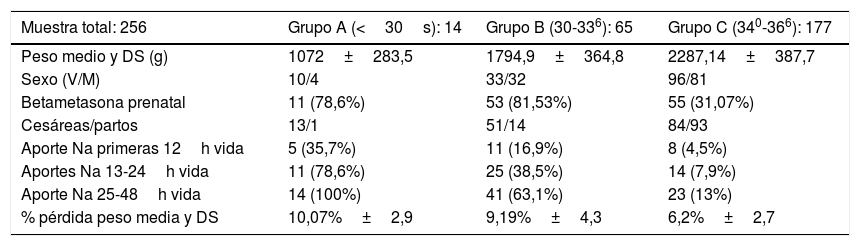
Material y métodosLlevamos a cabo un estudio retrospectivo observacional en la unidad neonatal de nuestro hospital, en el período comprendido entre enero de 2016 y junio de 2018. Con la aprobación del comité de ética de investigación médica del hospital, siguiendo la normativa del centro para acceder a las historias clínicas y respetando la Ley de protección de datos, los autores revisaron las historias de 263 pretérminos ingresados en este período: todos los nacidos antes de la semana 36 de edad gestacional y, de la 360-37 si presentaban alguna enfermedad. Se excluyeron del estudio aquellos procedentes de otros centros hospitalarios, ya que no se disponía de datos analíticos o estaban realizados en otro laboratorio, y los fallecidos durante los primeros 2 días de vida. Finalmente, el número total de muestra fue de 256 pacientes, comprendidos entre 235 y 366semanas de edad gestacional y se distribuyeron en 3 subpoblaciones: A (<300 semanas de edad gestacional), B (300-336 semanas) y C (340-366). En la tabla 1 se describen sus características demográficas, así como si recibieron corticoides prenatales (betametasona) para la maduración pulmonar. Respecto al volumen de fluidos y aportes de electrolitos que recibieron estos pacientes inicialmente se siguieron las recomendaciones de la Sociedad Española de Neonatología11. De forma resumida, los líquidos aportados eran 60-70cc/kg/día en primeros 2 días de vida, aunque, en pretérminos, sobre todo de menos de 30 semanas, los aportes del segundo día de vida pueden ser mayores (80-100cc/kg); en cuanto al aporte de sodio, salvo necesidad de correcciones, los prematuros no recibían sodio intravenoso el primer día de vida y, a partir del segundo día de vida entre 1 y 2mEq/kg aquellos que tenían aportes intravenosos (suero o nutrición parenteral). También en la tabla 1 figuran el porcentaje de pacientes que recibieron Na intravenoso en las primeras 12horas de vida, entre las 13 y las 24horas de vida y entre las 25 y las 48horas de vida.
Datos demográficos, número total y porcentaje de casos tratados con betametasona prenatal, y número total y porcentaje de pacientes que recibieron aportes intravenosos de sodio en 3 intervalos de tiempo
| Muestra total: 256 | Grupo A (<30s): 14 | Grupo B (30-336): 65 | Grupo C (340-366): 177 |
|---|---|---|---|
| Peso medio y DS (g) | 1072±283,5 | 1794,9±364,8 | 2287,14±387,7 |
| Sexo (V/M) | 10/4 | 33/32 | 96/81 |
| Betametasona prenatal | 11 (78,6%) | 53 (81,53%) | 55 (31,07%) |
| Cesáreas/partos | 13/1 | 51/14 | 84/93 |
| Aporte Na primeras 12h vida | 5 (35,7%) | 11 (16,9%) | 8 (4,5%) |
| Aportes Na 13-24h vida | 11 (78,6%) | 25 (38,5%) | 14 (7,9%) |
| Aporte Na 25-48h vida | 14 (100%) | 41 (63,1%) | 23 (13%) |
| % pérdida peso media y DS | 10,07%±2,9 | 9,19%±4,3 | 6,2%±2,7 |
En los 3 grupos de edad gestacional se determinaron los pacientes que sufrieron hiponatremia (Na<135mmol/l) y/o hiponatremia moderada-grave (Na<130mmol/l) en los 3 intervalos de tiempo. Se estudió la relación de la hiponatremia precoz con la edad gestacional y el peso, con la ausencia de corticoides prenatales, con el padecimiento de enfermedad respiratoria (distrés respiratorio tipo i, taquipnea transitoria, escape aéreo o hemorragia pulmonar) y con otras enfermedades perinatales como la asfixia perinatal y la sepsis precoz.
Estudio estadísticoLas variables cualitativas se presentaron con su distribución de frecuencias y porcentaje, mientras que las variables cuantitativas lo hicieron mediante su media y desviación estándar cuando seguían una distribución normal, y con mediana y rango intercuartílico en situaciones de no normalidad.
La relación entre las variables continuas y las variables cualitativas se determinó mediante la «t» de Student para muestras independientes, previo test de homogeneidad de varianzas de Levene, cuando las variables seguían una distribución normal en los grupos a comparar, y el test no paramétrico de la U de Mann-Whitney en caso contrario.
La asociación entre variables cualitativas se realizó con el test de Chi cuadrado o el test exacto de Fisher, el más adecuado a cada situación.
Por último, tras el análisis univariante de las posibles variables y factores de riesgo influyentes en la hiponatremia, se realizó un análisis de regresión logístico multivariante con estos factores, para determinar la influencia de cada uno de ellos en el conjunto.
Para todos estos análisis se utilizó el programa SPSS Stadistics Versión 24, y se consideró un nivel de alfa de 0,05 como significativo para todos los análisis.
ResultadosAnálisis descriptivoTal como figura en la tabla 1 en el grupo A (≤30semanas) tuvimos 14 pacientes, en el B (300-336 semanas) 65 y en el grupo C (340-366) 177. Recibieron aportes de sodio en las primeras 12horas de vida un 9,3% de la muestra (grupo A 35,7%; grupo B 17%; y grupo C 4,5%); entre la 13 y 24horas el sodio se proporcionó a un 19,5% (A 78,6%; B 33,5%; y C 8%) y en el segundo día de vida a un 30,4% (A 100%; B 63,1%; y C: 13%).
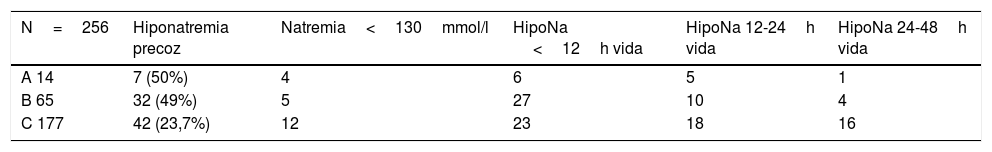
Se apreció hiponatremia (<135mmol/l) en 81 pacientes, un 31,64% del total de la muestra (A 50%; B 49%; y C 23,7%) siendo esta moderada-grave (<130mmol/l) en un 17,3% de los casos: 4 pacientes de A, 5 de B y 12 de C (tabla 2).
Incidencia de hiponatremia precoz (<48h vida) en los 3 grupos de edad y en diferentes períodos de tiempo. A:<30 sem; B 300-336sem; C 340-366sem
| N=256 | Hiponatremia precoz | Natremia<130mmol/l | HipoNa <12h vida | HipoNa 12-24h vida | HipoNa 24-48h vida |
|---|---|---|---|---|---|
| A 14 | 7 (50%) | 4 | 6 | 5 | 1 |
| B 65 | 32 (49%) | 5 | 27 | 10 | 4 |
| C 177 | 42 (23,7%) | 12 | 23 | 18 | 16 |
El período de tiempo en que con más frecuencia se detectaron episodios de hiponatremia fue el de las primeras 12horas de vida (22,64% de los prematuros). En este periodo de tiempo solo el 9,3% del total de la muestra recibió aportes intravenosos; en el caso del grupo menor de 30semanas este porcentaje llega a 35,7% (tablas 1 y 2). Además resaltamos que 32 prematuros (12,5%) tuvieron valores por debajo de la normalidad en las primeras 3horas de vida. Se revisaron las historias de las madres de estos 32 pacientes para tratar de encontrar valores de natremia anteriores al parto: en ninguna de las madres se encontró dicho valor.
Solo 2 pacientes de toda la serie presentaron valores de hipernatremia (máximo 148mmol/l), en ambos casos, entre 24 y 48horas de vida.
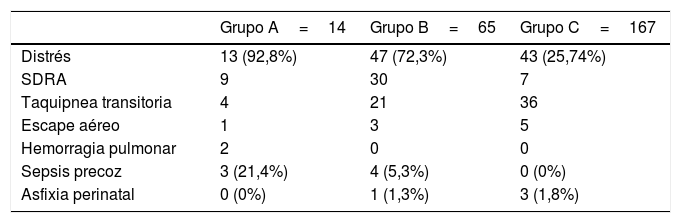
Padecieron enfermedad respiratoria (tabla 3) 102 pacientes (A: 13 —92,8%—; B: 47 —72,3%—; C: 43 —27,7%—). En cuanto a los tipos de enfermedades respiratorias se explicitan en tabla 3. De ellos 52 pacientes (69,1% del total) padeció hiponatremia.
Distribución de los pacientes según edad gestacional y enfermedad respiratoria, padecimiento de sepsis precoz y de asfixia perinatal
| Grupo A=14 | Grupo B=65 | Grupo C=167 | |
|---|---|---|---|
| Distrés | 13 (92,8%) | 47 (72,3%) | 43 (25,74%) |
| SDRA | 9 | 30 | 7 |
| Taquipnea transitoria | 4 | 21 | 36 |
| Escape aéreo | 1 | 3 | 5 |
| Hemorragia pulmonar | 2 | 0 | 0 |
| Sepsis precoz | 3 (21,4%) | 4 (5,3%) | 0 (0%) |
| Asfixia perinatal | 0 (0%) | 1 (1,3%) | 3 (1,8%) |
Se diagnosticaron de sepsis precoz (tabla 3) 7 pacientes: 3 (21,4%) del grupo A, 4 (5,3%) del B y 0 del C. De ellos 3 sufrieron hiponatremia precoz.
En cuanto al diagnóstico de asfixia perinatal (tabla 3) tuvimos 0 pacientes del grupo A, uno (1,3%) del B y 3 (1,8%) del C. En todos se detectó hiponatremia precoz.
Factores de riesgoEstudiamos la relación de la HipoNa precoz con los siguientes factores(tabla 4):
Factores de riesgo para la hiponatremia precoz en prematuros
| Análisis univarianteValor p, OR (CI) | Análisis multivarianteValor p, OR (CI) | |
|---|---|---|
| Edad gestacional | p<0,001 | |
| Peso | p=0,034 | |
| Ausencia de corticoides prenatales | p=0,072 | |
| Distrés respiratorio | p<0,001 6,2 (3,5-11,0) | p<0,01; 5,24 (2,79-9,84) |
| Sepsis precoz | p=0,683 | |
| Asfixia perinatal | No aplicable |
Edad gestacional. El grupo de pacientes con hiponatremia precoz tenía una edad gestacional inferior a la de los que no la sufrieron (p<0,01).
Peso. Los prematuros que sufrieron hiponatremia precoz tuvieron menos peso que los que no la padecieron (1.967g vs. 2.135,9g) (p=0,034)
Ausencia de corticoides prenatales. No encontramos relación entre la ausencia de corticoterapia antenatal y la hiponatremia (p=0,072). Teniendo en cuenta que los prematuros con edades gestacionales más pequeñas recibieron corticoides prenatales con más frecuencia, se estudió por separado en los 3 grupos de edad, y tampoco se encontró esta relación.
Distrés respiratorio. Existe una fuerte relación entre el padecimiento de distrés respiratorio y la hipoNa precoz (p<0,01).
Sepsis precoz: no encontramos relación (p=0,683).
Asfixia perinatal: todos los casos de asfixia perinatal tuvieron hiponatremia precoz y, en 3 de los 4 pacientes, esta fue considerada moderada-grave.
Teniendo en cuenta que el distrés respiratorio del prematuro está fuertemente asociado a la menor edad gestacional, estudiamos, mediante análisis multivariable, cuál de los 2 factores de riesgo (distrés o edad gestacional) tenía más peso en la hiponatremia precoz. Finalmente, es el padecimiento de distrés respiratorio el que, de forma independiente de la edad gestacional, se relaciona más con la hiponatremia (p<0,01) con una odds ratio de 5,24 (IC 95%: 2,79-9,84).
Cuando relacionamos el padecimiento de hiponatremia con los aportes parenterales de sodio, encontramos que hay una relación significativa entre ambas. Es decir, los pacientes que sufrieron niveles bajos de natremia recibieron con más frecuencia aportes en las primeras 48horas de vida. Esto sucede en todos los grupos de edad y en todos los periodos de horas de vida analizados y siempre con p<0,001.
DiscusiónEn nuestro estudio comprobamos que el padecimiento de hiponatremia precoz, en las primeras 48horas de vida, se llega a presentar hasta en un 50% de los prematuros de más baja edad y peso, siendo moderada a grave hasta en un 28,6% de este grupo más vulnerable. Aunque es de todos sabido que en los primeros 2 días de vida tiene lugar la fase de contracción de líquido extracelular que cursa con oliguria y acaba con una pérdida de peso de entre un 7% y un 10%, en el caso de los prematuros su fisiología es más compleja, de forma que ya desde las primeras horas de vida, además de unas pérdidas insensibles de agua muy altas a través de una piel escasamente cornificada, también pueden comenzar con diuresis elevada y natriuresis muy por encima de la que presentan los recién nacidos a término9,12,13. Así, la excreción urinaria de sodio, en prematuros extremos, se puede adelantar a los 2 primeros días de vida hasta cifras de 5,75mEq/1,73m2, o de excrección fraccionada de Na (EFNa) de hasta 12,5%4,12. Las razones de este especial comportamiento de los prematuros en relación con la homeostasis del Na son múltiples: inmadurez renal para la reabsorción de sodio en el túbulo distal, altas concentraciones de aldosterona pero con resistencia a su acción y altos niveles de péptidos natriuréticos. Por todo ello, en esta población, a pesar de la recomendación genérica de restringir el volumen de líquidos administrados, puede ser necesario aportarles más agua en los sueros o soluciones para nutrición parenteral y, también, añadir sodio. En niños de mayor edad y sometidos a situaciones patológicas críticas se tiende a abandonar los sueros hipotónicos como prevención del frecuente síndrome de inadecuada secreción de ADH que desarrollan. En el recién nacido, teniendo en cuenta sus fases en el manejo hídrico, lo habitual hasta hace poco ha sido no añadir sodio en la llamada fase de transición, que acaba con la máxima pérdida de peso, o al menos en los 2 primeros días de vida. Con nuestro trabajo de revisión queremos hacer hincapié en que, en el caso del prematuro, tanto más cuanto menor edad gestacional y peso tiene, habrá que tener en cuenta que la restricción hídrica en los primeros días de vida puede no ser recomendable y que, además, podría no conseguir mantener la natremia en rangos de normalidad. En los últimos años la ESPGHAN, así como otros autores, recomiendan suplementar los líquidos infundidos por vía intravenosa con sodio ya desde los primeros días de vida (hasta 3mEq/kg en prematuros de muy bajo peso o edad gestacional<28 semanas)3,4. Aun así, esta conducta no se ha generalizado e, incluso, muchos autores aún desaconsejan incluir sodio en el periodo de tiempo que dura la pérdida de peso12. Actualmente se lleva a cabo una revisión sistemática (Cohcrane database)13 para averiguar las consecuencias de distintos aportes de sodio en las primeras semanas de vida.
Con nuestro trabajo pretendemos encontrar los factores de riesgo más relacionados con la hiponatremia precoz. Fundamentalmente hallamos 3: la edad gestacional y peso, que estarían inversamente relacionados con la posibilidad de padecer hiponatremia en las primeras 48horas, y el distrés respiratorio, que estaría directamente relacionado. Dado que la enfermedad respiratoria está estrechamente asociada a la edad gestacional, aplicamos un análisis multivariable con el que encontramos que es la enfermedad respiratoria la que de forma independiente constituye un factor de riego más importante.
Otros posibles factores de riesgo, como la sepsis neonatal, no constituyeron, en nuestra muestra, un factor de riesgo, si bien por el escaso número de pacientes con sepsis precoz el resultado no resulta valorable. Así mismo, la asfixia perinatal, en todos los casos con encefalopatía hipóxico-isquémica al menos moderada, sí que estuvo relacionada con el padecimiento de hiponatremia moderada-severa: los 4 prematuros que la padecieron tuvieron determinaciones de Na<130. La encefalopatía hipóxico-isquémica suele cursar con SIADH y, por ello, con este disturbio electrolítico14,15. Igualmente, fueron tan pocos los afectos por este proceso patológico, que no podemos sacar conclusiones estadísticas.
La administración de betametasona a la gestante con objeto de acelerar la maduración pulmonar tiene también efecto sobre la maduración de la piel, disminuyendo la excesiva pérdida trasncutánea de líquido, así como en la maduración renal, induciendo un incremento de la diuresis y menor eliminación urinaria de sodio7,16. Por ello, esta corticoterapia prenatal se ha propuesto como protector frente a la hiponatremia del prematuro. Nuestro estudio no demostró este efecto.
Por otra parte, como resultado secundario, encontramos que los pacientes que sufrieron hiponatremia, fueron los que con más frecuencia recibieron aportes intravenosos de sodio (tablas 1 y 2). Así, en el grupo de menor edad gestacional un 35,7% (5 pacientes) recibieron sodio en las primeras 12horas de vida y hasta un 50% la padecieron en este periodo: pues bien, de los 5 pacientes con suplementos de sodio solo uno lo tuvo antes de que sucediera la hiponatremia, en el resto de los casos el aporte se hizo como corrección. Igual sucede en el resto de grupos: en principio no recibían aportes pero, ante los valores de sodio bajos, se les suministra como tratamiento.
En cuanto al período de tiempo con más incidencia de hiponatremia encontramos que era el de<12horas de vida, explicándose este hecho porque en casi ningún caso se aportó este ion en esta fase y sí en las siguientes, para corregir déficits. Es de interés resaltar que, en las primeras 3horas de vida, cuando el medio interno del recién nacido se asemeja más al de la madre, hasta un 12,5% (32 prematuros) de nuestra muestra tuvo valores de sodio por debajo de la normalidad: dos terceras partes de estos prematuros tenía menos de 34 semanas y un 65% padecía distrés respiratorio. Se podría especular con que las madres de estos pacientes ya se encontraban hiponatrémicas a consecuencia de la enfermedad del embarazo que padecían y/o de los aportes hidroelectrolíticos que estaban recibiendo, pero el diseño retrospectivo de nuestro estudio, y a pesar de la revisión de historias obstétricas de la madres de estos niños, no permite concluir una causa.
La posible relación de los niveles de natremia con la pérdida ponderal en las primeras 48horas horas de vida no pudo ser estudiada dado que la gravedad de los pacientes con prematuridades extremas hacía inviable una medición del peso diario y fiable en muchos de los pacientes. No obstante, la máxima pérdida de peso al final del período de transición (4 o 5 días de vida) está dentro de los valores admitidos como normales (tabla 1). Aunque está admitida la repercusión negativa de la hiponatremia tardía en el prematuro sobre el peso, este no ha sido el objeto de este trabajo, ya que nos limitamos al análisis de los 2 primeros días de vida.
Queremos incidir en la importancia de adecuar los aportes hidroelectrolíticos no solo en cuanto a volumen total, sino en cuanto a la osmolaridad de los mismos, determinada sobre todo por ese ion. Como en otras edades de la vida, la enfermedad respiratoria puede conducir al desarrollo de hiponatremia que, en casos graves, puede llevar al edema celular citotóxico por hipoosmolidad6,16. En estos casos no solo se restringen los aportes hídricos, sino que se emplean sueros con un mayor contenido en sodio. En el prematuro, por inmadurez renal, escasa respuesta a la ADH y natriuresis excesiva los mecanismos pueden ser diferentes, pero el resultado es similar. Es muy importante realizar balances hidroelectrolíticos muy frecuentes, varios al día, para lograr adecuar los aportes intravenosos en los primeros días de vida.
A pesar de limitación de un estudio retrospectivo podemos concluir que, en la población de recién nacidos prematuros, sobre todo los extremos y moderados, habría que incluir el sodio, al menos en 1-3mEq/kg, en los sueros o soluciones de nutrición parenteral, desde las primeras horas de vida tal como recomiendan Bischoff et al. y Jochum et al. (ESPGHAN/ESPEN/ESPR Guidelines)3,4. Particularmente es importante en aquellos pacientes afectos de enfermedad respiratoria.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.