La incidencia de encefalitis vírica supera los 200.000 casos anuales en el mundo, con los enterovirus (EV) como principales agentes causales. Tradicionalmente, un diagnóstico de infección por EV, como herpangina o enfermedad boca-mano-pie (EBMP), era un elemento tranquilizador en la evaluación del niño con meningoencefalitis aséptica dado su habitual buen pronóstico.
Esta visión ha cambiado después que varias epidemias por EV en diferentes áreas del planeta, pusieran de relieve que un significativo número de pacientes desarrollan manifestaciones neurológicas, con mortalidad e incidencia de secuelas no desdeñables. Los EV son virus RNA monocatenarios pertenecientes al género Picornaviridae. Existen más de 100 serotipos, con grados variables de neurotropismo, como bien refleja la huella dejada por la poliomielitis, hoy erradicada en la mayor parte del mundo. La infección por EV, incluido el poliovirus, cursa de forma asintomática en la mayoría de casos. Su transmisión es vía fecal-oral y gotas respiratorias. Entre los serotipos que pueden causar complicaciones neurológicas, dos han sido los protagonistas de la alarma social generada en España en el último año: EV71 (A71) y EV-D68.
El EV71 fue identificado en 1969 y en 4 décadas ha ocasionado epidemias en Europa del este, Asia, Oceanía y EE.UU., siempre con mortalidad significativa. Baste decir que en Taiwán en 1998, entre 130.000 casos de infección por EV71 hubo 405 casos de complicaciones neurológicas graves y 78 muertes infantiles y que en China, entre 2008 y 2012 se diagnosticaron más de 7 millones de EMBP, con 2.457 fallecimientos1. No en vano se cita al EV71 como causa de «la polio del siglo xxi».
El EV-D68 es un patógeno emergente en todo el mundo. Identificado en 1962, las infecciones respiratorias por EV-D68 han aumentado en los últimos años y asociado a casos de parálisis flácida aguda, especialmente en EE.UU. y Canadá2. Mientras el EV71 afecta preferentemente a lactantes de 1-2 años (rango aproximado: 3 meses a 5 años)3, el EV-D68 afecta a niños de mayor edad o adultos, a menudo asmáticos.
Cuadros neurológicos por enterovirus EV71La infección sintomática por EV71 comprende 4 estadios: 1) EBMP/herpangina, 2) Afectación del sistema nervioso central, 3) Fallo cardiopulmonar y 4) Convalecencia. La mayoría de casos se resuelven en el estadio 1, algunos progresan al 2, y pocos al 3 que, si sobreviven, pueden sufrir secuelas permanentes (estadio 4). Las presentaciones típicas son rombencefalitis con/sin mielitis u, ocasionalmente, mielitis pura (parálisis flácida aguda). Además de fiebre, las formas leves de rombencefalitis asocian somnolencia, mioclonías y/o temblor. La ataxia, si la hay, es leve y transitoria, como en otras ataxias agudas infantiles postinfecciosas. Los reflejos osteotendinosos suelen estar exaltados. Las formas moderadas añaden debilidad y afectación bulbar (disartria, disfagia e hipopnea) o de otros pares craneales (VI, VII), y las graves fallo cardiorrespiratorio, con edema agudo hemorrágico de pulmón de origen neurogénico y/o miocarditis. Dada la rápida evolución de estas últimas y que la mayoría de muertes tienen lugar en las primeras 24h, es crucial establecer precozmente el diagnóstico de rombencefalitis EV71 e instituir inmediatamente monitorización y medidas de soporte. Es importante reconocer las mioclonías, signo incipiente de afectación troncoencefálica.
Las pruebas de neuroimagen muestran afectación de la región dorsal de la protuberancia, bulbo, mesencéfalo y de los núcleos dentados, con hiperseñal T2 y FLAIR. Los casos de mielitis flácida cursan con hiperseñal del asta anterior medular. La existencia de un patrón de restricción en secuencias potenciadas en difusión se asocia a formas graves y mayor riesgo de secuelas.
Durante 2016 se han comunicado más de 100 casos de encefalitis EV71 en España. La definición —lógicamente estricta— de «caso» (confirmación virológica y positividad de la neuroimagen, cuyos hallazgos pueden ser sutiles o incluso negativos en nuestra experiencia) hace probable la infraestimación de los casos reales.
Entre los 45 casos diagnosticados en nuestro centro desde marzo a julio de 2016, todas las rombencefalitis muestran recuperación completa o casi completa, 2 de 4 parálisis agudas flácidas sufren secuelas de monoparesia, y un caso fulminante con fallo troncoencefálico y alteración cardíaca, sufre secuelas graves. En la comunidad autónoma de Cataluña falleció un único caso, en septiembre de 2016.
Cuadros neurológicos por enterovirus D68El cuadro neurológico asociado a infección por EV-D68 es distinto y más raro (5 casos confirmados desde finales de 2015 en España). Sin embargo, ha tenido gran repercusión mediática dada su gravedad, comparable a la poliomielitis. Los síntomas suelen complicar infecciones de vías respiratorias bajas. El cuadro clínico es de parálisis flácida aguda con arreflexia. La neuroimagen (fig. 1) muestra mielitis longitudinalmente extensa con afectación predominante del asta anterior. La afectación rombencefálica es indistinguible de la que ocasiona el EV71. El estudio neurofisiológico confirma lesión de motoneurona a partir de la semana y signos de denervación en 3-4 semanas. El pronóstico es grave, con elevada mortalidad y grados variables de tetraparesia flácida y afectación de la musculatura respiratoria.
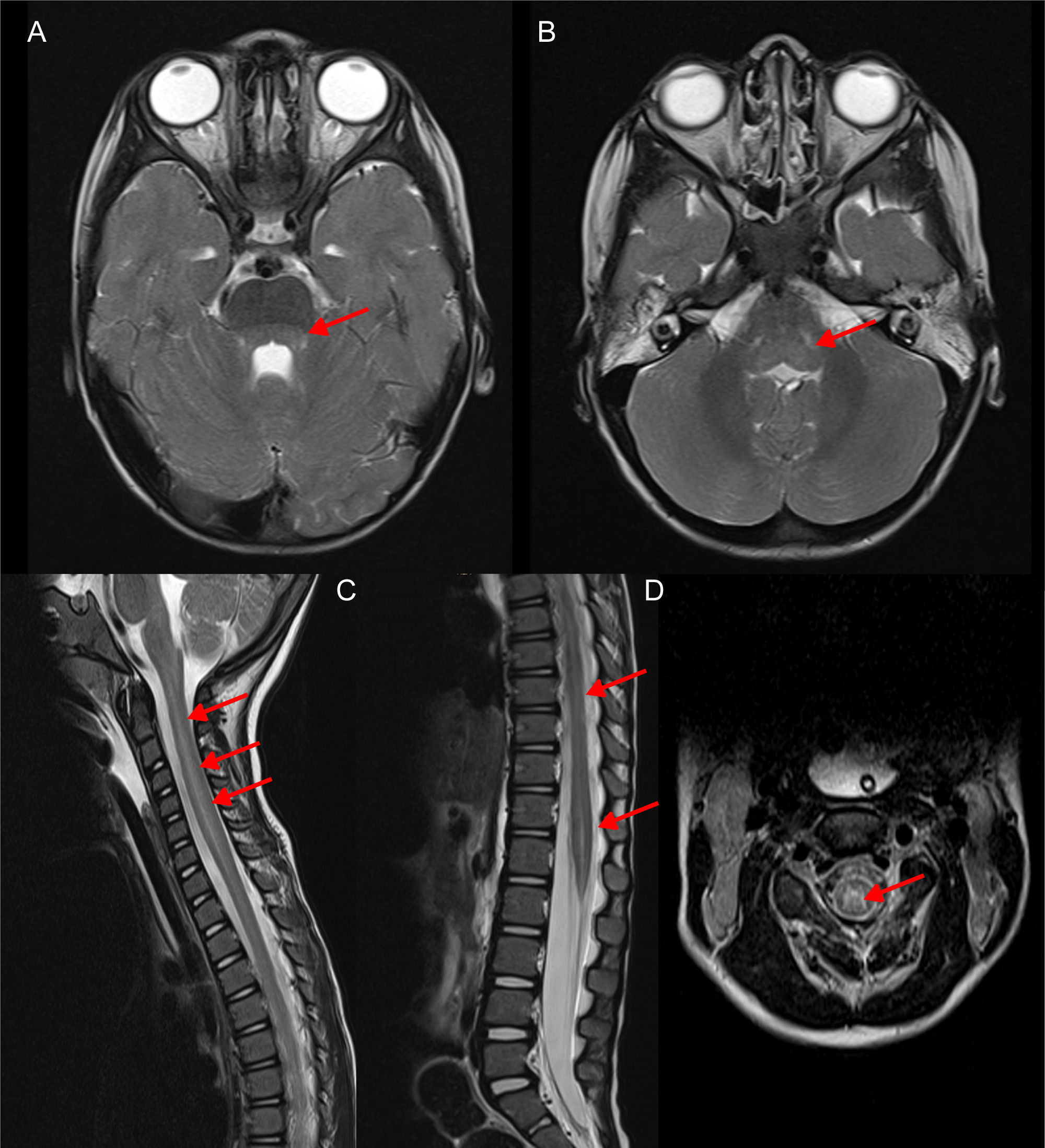
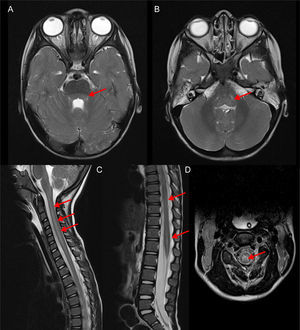
Rombencefalomielitis por EV-D68: imágenes de RM craneoespinal potenciadas en T2, obtenidas en la fase aguda de la enfermedad. Las flechas indican la afectación dorsal a nivel tegmental protuberancial (A) y bulbar (B) así como holomedular (C) con predominio en la sustancia gris (D) (Cortesía Dr. Ignacio Delgado, Servicio de Radiología).
El diagnóstico rápido es crucial. El EV debe buscarse en faringe en la primera semana desde el inicio de los síntomas y en heces hasta 2 (o más) semanas después. Las investigaciones en LCR solo son positivas en un 5-20% de los casos. La detección rápida del EV se realiza por PCR a tiempo real (RT-PCR) y el serotipado por secuenciación de la región 5’UTR del virus (VP1). El LCR puede mostrar leve pleocitosis e hiperproteinorraquia o ser normal. En casos mortales, el antígeno vírico ha sido detectado en raíces nerviosas, ganglios autonómicos intestinales y en sustancia gris de tronco y médula4. Se conoce que las células humanas poseen receptores para EV71. Factores del huésped (polimorfismos en genes de interleucinas) o ciertos serotipos que escapan a la inmunidad innata podrían causar susceptibilidad a enfermedad grave.
No existe tratamiento específico para EV. Los resultados positivos obtenidos con pleconaril en un ensayo clínico en neonatos aguardan replicación. Es posible que las gammaglobulinas endovenosas puedan ejercer cierto beneficio al aportar anticuerpos neutralizantes, disminuir la descarga simpática y atenuar la producción de citoquinas, pero una publicación reciente no demostró eficacia alguna de metil-prednisolona a altas dosis5, lo cual coincide con nuestra experiencia personal. En caso de disfunción cardíaca la milrinona es el fármaco de elección por sus efectos inotrópico, vasodilatador y antiinflamatorio. La fluoxetina posee efecto anti-EV in vitro y fue administrada en uso compasivo a alguno de nuestros pacientes, sin efecto aparente (se ha usado también en encefalitis EV+ de la hipogammaglobulinemia ligada al sexo). En China se han completado ensayos clínicos fase III con vacunas inactivadas en células enteras, eficaces para EV71, pero sin protección cruzada frente a otros genotipos.
ConclusionesLa experiencia de otros países muestra que las epidemias por EV pueden extenderse en el tiempo; por ello, los pediatras no debemos bajar la guardia en los meses y quizás años venideros. Debe realizarse neuroimagen precoz en pacientes con síntomas neurológicos agudos y urgente en caso de parálisis bulbar o mielitis aguda flácida. Es mandatorio declarar todos los casos con cualquier tipo de parálisis flácida aguda e investigar siempre la presencia de EV. En ausencia de una vacuna disponible, la detección precoz de brotes y la implantación de medidas de higiene para interrumpir la transmisión del EV son los pilares básicos para limitar el impacto de las epidemias y la aparición de formas graves. En este contexto, las campañas educativas en medidas de higiene, especialmente en el ámbito de la comunidad, pero también en el sanitario, son de importancia capital.