La enfermedad de Kawasaki (EK) es una vasculitis aguda de pequeños y medianos vasos propia de lactantes y niños pequeños (80% de los casos en menores de 5 años). El 15-25% de los niños no tratados pueden desarrollar aneurismas de las arterias coronarias, pudiendo conducir a un infarto de miocardio. Su etiología sigue siendo desconocida y sin una prueba diagnóstica para su diagnóstico se han establecido unos criterios clínicos (tabla 1) requiriéndose:
- -
Fiebre ≥ 5 días + ≥ 4 de los criterios clínicos principales o
- -
Fiebre ≥ 5 días + < 4 de los criterios clínicos principales + aneurisma coronario o hallazgo indicativo de ecocardiografía positiva1,2.
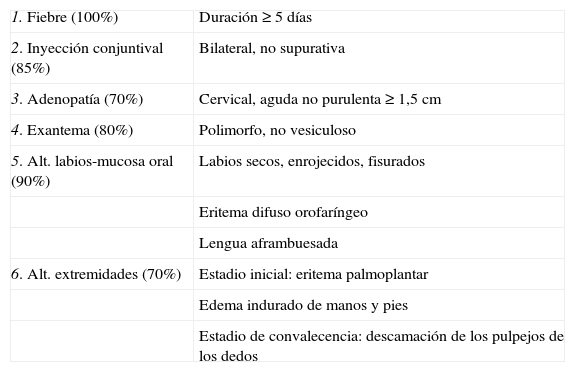
Criterios clínicos principales
| 1. Fiebre (100%) | Duración ≥ 5 días |
| 2. Inyección conjuntival (85%) | Bilateral, no supurativa |
| 3. Adenopatía (70%) | Cervical, aguda no purulenta ≥ 1,5 cm |
| 4. Exantema (80%) | Polimorfo, no vesiculoso |
| 5. Alt. labios-mucosa oral (90%) | Labios secos, enrojecidos, fisurados |
| Eritema difuso orofaríngeo | |
| Lengua aframbuesada | |
| 6. Alt. extremidades (70%) | Estadio inicial: eritema palmoplantar |
| Edema indurado de manos y pies | |
| Estadio de convalecencia: descamación de los pulpejos de los dedos |
Aunque el único criterio necesario es la fiebre de al menos 5 días, se han descrito casos aislados sin presentar dicho criterio, como ocurrió con nuestro caso.
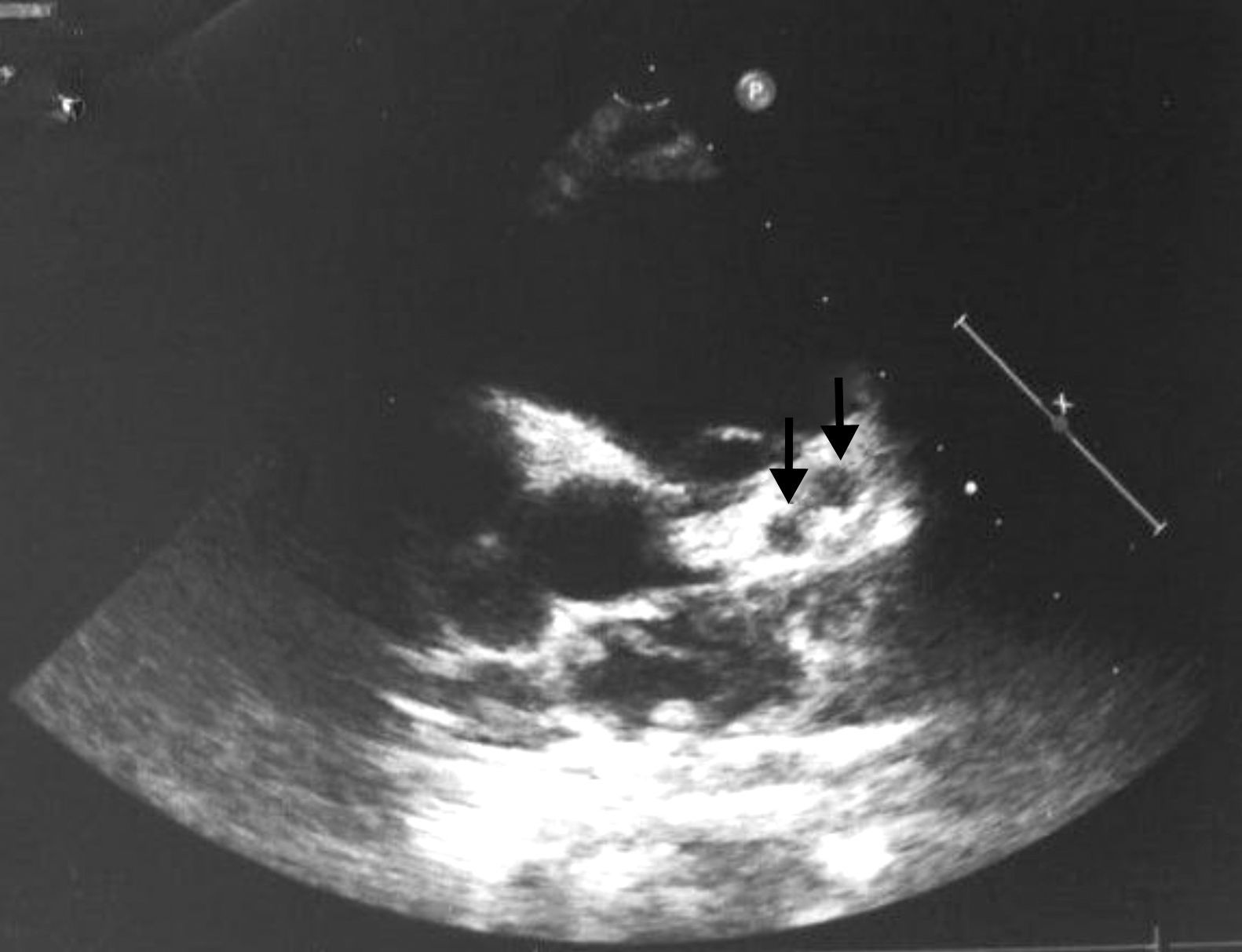
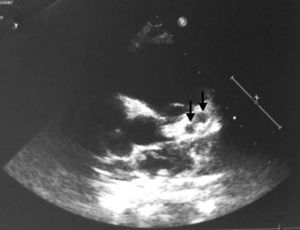
Presentamos a un varón de 3 años que acude a urgencias por tumefacción laterocervical derecha de 4×3cm de una hora de evolución, con exantema micropapular generalizado no pruriginoso, labios secos no fisurados, conjuntiva eritematosa bilateral sin secreción y temperatura máxima de 37,8°C. Se realiza analítica, destacando PCR 7,09 mg/dl y VSG 103 mm/h. A las 24 h, persiste la clínica y presenta fiebre de 38,1°C de 12 h de evolución. No presenta edemas, ni alteración labial, eritema perianal ni genital y el resto de la exploración es normal. Con estos datos, se decide ingreso para tratamiento con amoxicilina-ácido clavulánico por vía intravenosa. Se realizaron serologías, aspirado nasofaríngeo, frotis faríngeo y conjuntival y hemocultivo, todos negativos. Analíticamente, destacó trombocitosis de hasta 733.000/mm3 en el octavo día de evolución de la clínica y el valor máximo de VSG fue de 120 mm/h al tercer y el octavo días, cifra que se mantenía al alta. La ecografía abdominal fue normal, sin apreciarse hidropesía de vesícula, y en el sedimento de orina no existía piuria estéril. Fue valorado por cardiología con electro y ecocardiograma normales al sexto día de evolución. Durante los 9 días de ingreso presentó temperatura mayor de 38°C (máximo 38,4°C) el tercer y el cuarto días de ingreso, estando afebril el resto del tiempo. El eritema conjuntival, la tumoración laterocervical y el exantema mejoraron progresivamente. No presentó glositis, labios fisurados, edemas ni descamación durante su ingreso. Al decimotercer día de evolución se realiza un control ecocardiográfico ambulatorio, objetivándose 2 aneurismas de 4mm a nivel del tronco coronario izquierdo y la raíz de la arteria descendente anterior, con arteria coronaria derecha normal (fig. 1). Asimismo, se objetivó descamación en pulpejos de manos y pies. Ante estos hallazgos, se decide realizar un control analítico, persistiendo una VSG de 120 mm/h con PCR negativa. Se decide ingreso para iniciar tratamiento con gammaglobulina por vía intravenosa y antiagregación por vía oral con ácido acetilsalicílico y clopidogrel. En los controles de ecocardiografía realizados cada 15 días se objetiva una disminución en el tamaño de los aneurismas, permaneciendo asintomático. Así mismo se realizaron controles periódicos de la VSG, que fue disminuyendo progresivamente, siendo 68 mm/h a las 4 semanas y 24 mm/h tras 7 semanas del comienzo. En la actualidad, tras 8 semanas del inicio del cuadro, nuestro paciente mantiene tratamiento con doble antiagregación.
Debemos destacar la rareza del caso, pues nos encontramos ante un paciente con EK «atípico» que, además de no cumplir el criterio fundamental de la fiebre al menos 5 días (presentó solamente 2 días), presentaba únicamente conjuntivitis, adenopatía laterocervical y dudoso exantema atópico. El diagnóstico se confirmó por la presencia de aneurismas coronarios en la ecocardiografía de control y la aparición de descamación a las 2 semanas. Tras revisar la literatura existente, se han publicado únicamente 3 casos de EK sin fiebre y en los 3 casos se observaron aneurismas coronarios3-5. El inicio precoz del tratamiento con inmunoglobulina por vía intravenosa disminuye la incidencia de desarrollo de aneurismas coronarios si se administra en los primeros 10 días de evolución de un 25 a un 5%2,6,7. En nuestro caso, su administración se vio retrasada por la dificultad en el diagnóstico. Tras la identificación ecocardiográfica de los aneurismas, se administró el tratamiento de elección y se inició la antiagregación indicada en este caso2, observándose disminución del tamaño de los aneurismas y descenso de la VSG en controles sucesivos.
Se han identificado factores de riesgo asociados al desarrollo de aneurismas coronarios en estos pacientes, como el sexo varón, la presencia de exantema urticariforme y la PCR mayor de 10 mg/dl8, lo que podría ayudar a la decisión de iniciar el tratamiento en casos dudosos. Por tanto, debería mantenerse un alto índice de sospecha para el diagnóstico de esta enfermedad, sobre todo en niños pequeños con procesos que parecen infecciosos y son de tórpida evolución.