La enfermedad de Kawasaki es una vasculitis sistémica aguda de la infancia, de etiología desconocida, considerada la principal causa de cardiopatía adquirida en la infancia en los países desarrollados. Por ello, es importante conocer las manifestaciones clínicas y las complicaciones de pacientes con enfermedad de Kawasaki en nuestro medio y buscar factores relacionados con la aparición de alteraciones cardiológicas.
Material y métodosEstudio descriptivo retrospectivo de 76 niños diagnosticados de enfermedad de Kawasaki desde enero de 1997 hasta mayo de 2008.
ResultadosEl 64,5% eran varones, con una edad media de 3 años y 4 meses. Las manifestaciones clínicas principales que presentaron fueron fiebre (media 8,13 días), exantema, hiperemia conjuntival bilateral, afectación bucal, afectación de extremidades, adenopatía única y artralgias. Entre los hallazgos analíticos destacaron leucocitosis, trombocitosis, proteína C reactiva (PCR) y velocidad de sedimentación glomerular elevadas, hipoalbuminemia, hiperbilirrubinemia, aumento de transaminasas y piuria estéril. Presentaron alteraciones coronarias 12 pacientes (15,7%), 2 insuficiencia mitral leve y 1 derrame pericárdico leve. Hubo una hepatitis colestásica. Todas las complicaciones se resolvieron sin secuelas.
Se identificaron como factores de riesgo para la aparición de aneurismas coronarios el sexo varón (OR = 1,24), exantema urticariforme (OR = 10,53) y PCR > 10mg/dl (OR = 4,20).
ConclusionesNuestros pacientes presentaron las manifestaciones clínicas y analíticas típicas de la enfermedad de Kawasaki. El 15,7% tuvo alteraciones coronarias leves. Son factores de riesgo de aparición de aneurismas coronarios el sexo masculino, exantema urticariforme y PCR elevada.
Kawasaki disease is an acute systemic vasculitis of childhood, of unknown origin, and is considered the leading cause of acquired heart disease in children. Therefore, it is important to know clinical manifestations and complications in children with Kawasaki disease in our environment and to look for risk factors for the development of cardiac complications.
Material and methodsRetrospective review of 76 children with Kawasaki disease evaluated from January 1997 to May 2008.
ResultsOf the patients studied, 64.5% were males. The mean age was 3 years and 4 months. The main clinical findings were fever (mean of 8.13 days), rash, bilateral non-exudative conjunctivitis, changes in lips and oral cavity, changes in the extremities, cervical lymphadenopathy and arthralgias. The most important laboratory findings were leucocytosis, thrombocytosis, elevated C-reactive protein and erythrocyte sedimentation rate, hypoalbuminaemia, hyperbilirubinaemia, elevated serum transaminases and sterile pyuria. Twelve of the patients (15.7%) developed coronary artery aneurysms, two patients had a mild mitral insufficiency and one patient with a mild pericardial effusion. There was one case of cholestatic hepatitis. All the complications were resolved without sequelae.
Male sex (OR = 1.24), an urticarial exanthem (OR = 10.53) and a C-reactive protein > 10mg/dl (OR = 4.20) were identified as risk factors for coronary aneurysms.
ConclusionsOur patients had the typical clinical and laboratory findings of Kawasaki disease. Mild coronary artery complications were observed in 15.7% of the patients. Male sex, an urticarial exanthem and an elevated C-reactive protein are risk factors for coronary aneurysms.
La enfermedad de Kawasaki, descrita por primera vez en Japón en 1967 por el Dr. Tomisaku Kawasaki, es una enfermedad inflamatoria sistémica aguda de etiología desconocida, cuyo diagnóstico es fundamentalmente clínico. Sin embargo, este diagnóstico resulta complicado debido a lo inespecífico de los síntomas y signos, sin que exista, además, ninguna prueba de laboratorio que lo confirme precozmente1. Es una enfermedad febril aguda que provoca una vasculitis sistémica, con afectación predominante de arterias de pequeño-mediano calibre. Principalmente pueden lesionarse las arterias coronarias originando aneurismas, los cuales pueden complicarse con trombosis u obstrucción coronaria y generar isquemia miocárdica2. Desarrollan alteraciones coronarias un 15-25% de los pacientes que no reciben tratamiento, disminuyendo en gran medida la aparición de estas complicaciones con un tratamiento precoz3. Aunque las lesiones coronarias regresan en la mayoría de los casos, los niños con estas alteraciones tienen un mayor riesgo de presentar infarto de miocardio o muerte súbita4. Incluso se ha sugerido que pudieran estar relacionados en la etiología de algunos infartos agudos de miocardio en adultos jóvenes5. Actualmente, la enfermedad de Kawasaki se considera la principal causa de cardiopatía adquirida en la infancia en los países desarrollados6,7.
Los objetivos de este estudio retrospectivo son: a) describir las características clínicas y las alteraciones analíticas que presentaron los pacientes ingresados con el diagnóstico de enfermedad de Kawasaki en nuestro hospital desde enero de 1997 hasta mayo de 2008; b) analizar los tratamientos que recibieron; c) determinar las complicaciones cardiológicas y no cardiológicas que aparecieron en dicha población y su evolución, y d) buscar factores clínicos o analíticos que se relacionen con la aparición de alteraciones coronarias en estos pacientes.
Material y métodosSe ha realizado un estudio descriptivo y retrospectivo que analiza datos de las historias clínicas de los pacientes con enfermedad de Kawasaki en nuestro centro desde enero de 1997 hasta mayo de 2008.
La recogida de datos se realizó revisando las historias clínicas de los niños (de 0 a 18 años) que fueron ingresados en nuestro hospital con el diagnóstico de enfermedad de Kawasaki, incluyendo aquellos que cumplían los criterios diagnósticos de enfermedad de Kawasaki en sus formas completa o incompleta. Se incluyó en el estudio a 76 pacientes, diagnosticados durante ese período de diez años y medio.
Para la elaboración de la base de datos y el análisis de los resultados se ha utilizado el programa estadístico SPSS versión 15.0 para Windows, considerando resultados estadísticamente significativos aquellos con una p < 0,05.
ResultadosLos resultados del análisis descriptivo de los datos recogidos fueron los siguientes.
De los 76 pacientes incluidos en el estudio, 49 fueron niños (64,5%) y 27 niñas (35,5%), siendo el índice de relación hombre/mujer de 1,8.
La edad media al diagnóstico fue de 3 años y 4 meses, siendo el rango de 3 meses a 11 años y medio. El 75% de los pacientes eran menores de 4 años.
El número de casos diagnosticados anualmente estuvo entre 2 y 7 casos la mayoría de los años, observándose un pico en los años 2005 y 2006, en los que se presentaron 13 y 16 casos, respectivamente.
Los casos suelen aparecer durante los meses de invierno y primavera, disminuyendo la incidencia en verano y otoño. Entre los meses de diciembre y junio, ambos inclusive, se diagnosticó el 77,6% de los casos de enfermedad de Kawasaki, y solo el 22,4% apareció entre julio y noviembre.
Manifestaciones clínicasDe los pacientes incluidos, 57 tuvieron formas completas de la enfermedad de Kawasaki (75%), mientras que 19 fueron formas incompletas (25%).
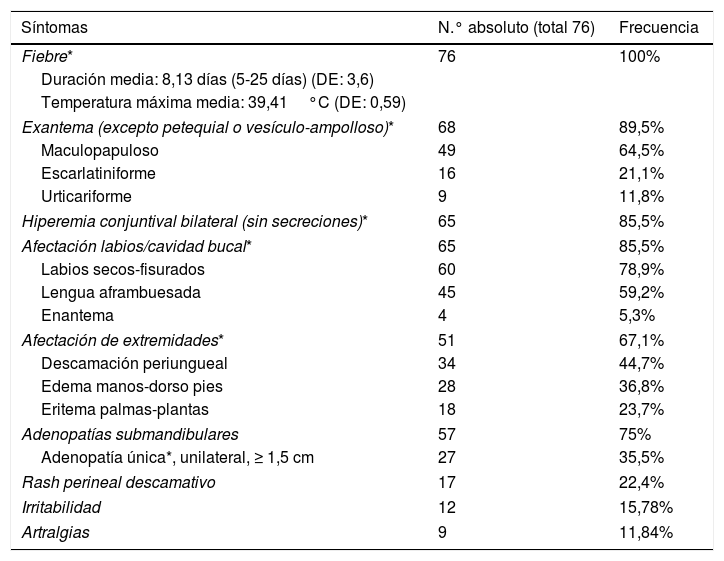
Las manifestaciones clínicas que presentaron los pacientes a lo largo de la evolución de la enfermedad se muestran en la tabla 1. Las principales fueron aquellas que son criterios diagnósticos de la enfermedad.
Manifestaciones clínicas
| Síntomas | N.° absoluto (total 76) | Frecuencia |
|---|---|---|
| Fiebre* | 76 | 100% |
| Duración media: 8,13 días (5-25 días) (DE: 3,6) | ||
| Temperatura máxima media: 39,41°C (DE: 0,59) | ||
| Exantema (excepto petequial o vesículo-ampolloso)* | 68 | 89,5% |
| Maculopapuloso | 49 | 64,5% |
| Escarlatiniforme | 16 | 21,1% |
| Urticariforme | 9 | 11,8% |
| Hiperemia conjuntival bilateral (sin secreciones)* | 65 | 85,5% |
| Afectación labios/cavidad bucal* | 65 | 85,5% |
| Labios secos-fisurados | 60 | 78,9% |
| Lengua aframbuesada | 45 | 59,2% |
| Enantema | 4 | 5,3% |
| Afectación de extremidades* | 51 | 67,1% |
| Descamación periungueal | 34 | 44,7% |
| Edema manos-dorso pies | 28 | 36,8% |
| Eritema palmas-plantas | 18 | 23,7% |
| Adenopatías submandibulares | 57 | 75% |
| Adenopatía única*, unilateral, ≥ 1,5 cm | 27 | 35,5% |
| Rash perineal descamativo | 17 | 22,4% |
| Irritabilidad | 12 | 15,78% |
| Artralgias | 9 | 11,84% |
Junto con los síntomas clínicos clásicos de la enfermedad de Kawasaki, muchos pacientes tuvieron asociados síntomas gastrointestinales (vómitos, deposiciones diarreicas, molestias abdominales) o cuadros catarrales previos (tos, rinorrea). Sobre todo en los pacientes de menor edad, la irritabilidad fue un síntoma motivo de consulta frecuente (12 casos; 15,78%). Tuvieron artralgias 9 pacientes (11,84%), sobre todo de localización en rodillas, tobillos, caderas y articulaciones interfalángicas de manos y pies.
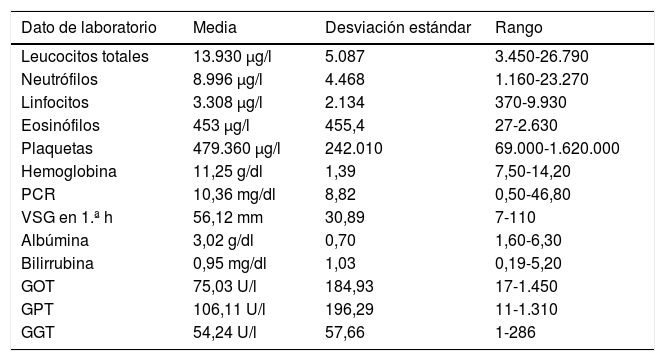
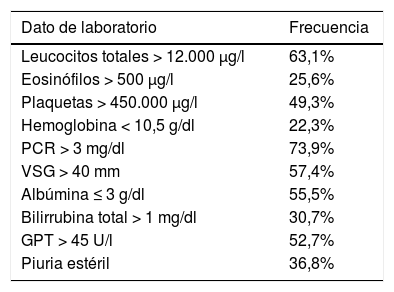
Hallazgos analíticosEntre los hallazgos más significativos en los datos analíticos que presentaron nuestros pacientes destacan los mostrados en las tablas 2 y 3.
Datos analíticos
| Dato de laboratorio | Media | Desviación estándar | Rango |
|---|---|---|---|
| Leucocitos totales | 13.930 μg/l | 5.087 | 3.450-26.790 |
| Neutrófilos | 8.996 μg/l | 4.468 | 1.160-23.270 |
| Linfocitos | 3.308 μg/l | 2.134 | 370-9.930 |
| Eosinófilos | 453 μg/l | 455,4 | 27-2.630 |
| Plaquetas | 479.360 μg/l | 242.010 | 69.000-1.620.000 |
| Hemoglobina | 11,25 g/dl | 1,39 | 7,50-14,20 |
| PCR | 10,36 mg/dl | 8,82 | 0,50-46,80 |
| VSG en 1.ª h | 56,12 mm | 30,89 | 7-110 |
| Albúmina | 3,02 g/dl | 0,70 | 1,60-6,30 |
| Bilirrubina | 0,95 mg/dl | 1,03 | 0,19-5,20 |
| GOT | 75,03 U/l | 184,93 | 17-1.450 |
| GPT | 106,11 U/l | 196,29 | 11-1.310 |
| GGT | 54,24 U/l | 57,66 | 1-286 |
GGT: gamma-glutamil transpeptidasa; GOT (AST): glutámico-oxalacético transaminasa (aspartato aminotransferasa); GPT (ALT): piruvato glutamato transaminasa (alanina aminotransferasa); PCR: proteína C reactiva; VSG: velocidad de sedimentación globular.
Datos analíticos
| Dato de laboratorio | Frecuencia |
|---|---|
| Leucocitos totales > 12.000 μg/l | 63,1% |
| Eosinófilos > 500 μg/l | 25,6% |
| Plaquetas > 450.000 μg/l | 49,3% |
| Hemoglobina < 10,5 g/dl | 22,3% |
| PCR > 3 mg/dl | 73,9% |
| VSG > 40 mm | 57,4% |
| Albúmina ≤ 3 g/dl | 55,5% |
| Bilirrubina total > 1 mg/dl | 30,7% |
| GPT > 45 U/l | 52,7% |
| Piuria estéril | 36,8% |
GPT (ALT): piruvato glutamato transaminasa (alanina aminotransferasa); PCR: proteína C reactiva; VSG: velocidad de sedimentación globular.
Los pacientes recibieron el tratamiento habitual recomendado, con ácido acetilsalicílico y dosis única de gammaglobulina por vía intravenosa de 2g/kg. La media del tiempo de evolución de la fiebre hasta el inicio del tratamiento fue de 7,05 días. En solo un caso fue necesario administrar una segunda dosis de gammaglobulina por vía intravenosa por persistencia de la fiebre (dosis el 5.° y el 9.° día desde el inicio de la fiebre, remitiendo la fiebre tras 24h de la segunda dosis, sin precisar corticoides ni otros tratamientos). El ácido acetilsalicílico a dosis antiinflamatorias (80-100mg/kg/día) se administró hasta 48-72h tras la desaparición de la fiebre, reduciendo después a dosis antiagregantes (3-5mg/kg/día), manteniéndolo una media de 22 semanas (unas 6-8 semanas desde el inicio del cuadro en los casos que no presentaron alteraciones coronarias o hasta la resolución de estas en los casos con complicaciones).
ComplicacionesDe los 76 pacientes estudiados, aparecieron alteraciones coronarias en las ecocardiografías realizadas al diagnóstico y/o en la revisión en torno a la 6.ª semana, en 12 casos (15,7%) (z score del diámetro interno de las coronarias normalizado para la superficie corporal > 2 DE). En 7 de ellos (58,33%) la aparición de aneurismas se localizó en la arteria coronaria izquierda, y en 4 (33,33%) la alteración fue de ambas coronarias. En 10 de los casos fueron aneurismas leves (menores de 4mm de diámetro); el diámetro medio de las dilataciones máximas objetivadas en las ecocardiografías fue de 3,05mm, con un máximo de 4,27mm en un caso. En un caso (8,33%) se objetivó una ectasia de la coronaria izquierda, sin la presencia de aneurismas. De los 12 pacientes que presentaron alteraciones coronarias, 4 tenían formas incompletas de la enfermedad y los otros 8 casos cumplieron los criterios de formas completas de enfermedad de Kawasaki.
Hubo 3 pacientes con otras complicaciones cardiológicas. Un niño de 4 años y 8 meses presentó insuficiencia mitral leve con discreta dilatación ventricular izquierda. Un niño de 4 años y 4 meses asoció durante la evolución del cuadro un leve derrame pericárdico, un aneurisma en arteria coronaria izquierda de 3,2mm de diámetro, hepatomegalia y neumonía del lóbulo medio sin derrame. Una niña de 2 años y 8 meses (paciente que recibió 2 dosis de gammaglobulina por vía intravenosa) presentó insuficiencia mitral leve, hepatomegalia y artritis de cadera, tobillo y articulaciones interfalángicas de manos, sin aneurismas.
En 6 de los pacientes se constató hepatoesplenomegalia a lo largo del curso de la enfermedad. Hubo un caso de hepatitis colestásica, en un varón de 7 años, que clínicamente se manifestó como ictericia con orinas oscuras, dolor abdominal y vómitos; en la ecografía de abdomen realizada se objetivó una vesícula con barro biliar en su interior y alcanzó cifras de bilirrubina total de 5,2mg/dl. Apareció neumonía sin derrame pleural en 4 pacientes. Se detectó un caso de meningitis aséptica en un varón de 4 años y medio al que se le realizó punción lumbar el 9.° día desde el inicio de la fiebre.
En todos los casos, la evolución de la enfermedad fue autolimitada y las complicaciones se fueron resolviendo sin dejar secuelas en las semanas posteriores, objetivándose la normalización de los aneurismas coronarios mediante ecocardiografías realizadas de control durante el seguimiento posterior, y sin que se produjese ningún caso de muerte.
Factores de riesgo para la aparición de aneurismas coronariosDel análisis de los datos recogidos para tratar de relacionar los factores clínicos o analíticos con la aparición de aneurismas en estos pacientes hay que destacar los siguientes.
De los 12 pacientes que presentaron complicaciones coronarias, 11 fueron varones (91,66%) y solo 1 mujer (8,33%), encontrando una diferencia estadísticamente significativa (p = 0,48), con OR = 1,24 (IC del 95%, 1,04-1,46).
Encontramos relación entre los pacientes que presentaron un exantema urticariforme y la aparición de aneurismas coronarios (p = 0,004), ya que tuvieron alteraciones coronarias 5 de los 9 pacientes con este tipo de exantema. La OR de este factor de riesgo sería de 10,53 (IC del 95%, 2,28-46,68).
No encontramos relación estadísticamente significativa entre otras manifestaciones clínicas y la aparición de aneurismas coronarios.
Respecto a los datos analíticos que pudiéramos utilizar como factores de riesgo de aparición de aneurismas en nuestra población, mostraron resultados estadísticamente significativos el valor de la proteína C reactiva (PCR). La media de PCR determinada en los pacientes que tuvieron aneurismas coronarios fue de 16,18mg/dl (DE = 8,42), mientras que en los que no tuvieron aneurismas fue de 9,32mg/dl (DE = 8,52). Tomando como punto de corte una PCR de 10mg/dl, vemos que, de los 12 pacientes con aneurismas, 9 tuvieron valores superiores y solo 3 valores inferiores, y de los que no tuvieron aneurismas 25 tuvieron valores superiores y 35 no llegaron a 10mg/dl. Tener una PCR elevada (> 10mg/dl) sería un factor de riesgo para tener aneurismas (OR = 4,20, con IC del 95%, 1,099-15,767) y si utilizásemos este valor (PCR >10) para tratar de determinar la aparición o no de aneurismas tendríamos una sensibilidad de 0,750 (IC del 95%, 0,492-0,908) y una especificidad de 0,583 (IC del 95%, 0,532-0,615), con un valor predictivo positivo de 0,265 (IC del 95%, 0,174-0,320) y un valor predictivo negativo de 0,921 (IC del 95%, 0,840-0,971). El área bajo la curva ROC correspondiente sería de 0,746.
También encontramos diferencias estadísticamente significativas (p = 0,029) entre los valores de hemoglobina (Hb) media que presentaron los pacientes que tuvieron aneurismas (Hb media = 10,38g/dl; DE = 1,50) y los que no tuvieron alteraciones coronarias (Hb media = 11,42g/dl; DE = 1,33).
DiscusiónLa enfermedad de Kawasaki es una arteritis sistémica de etiología aún desconocida. Virus, bacterias, superantígenos e incluso polimorfismos genéticos se han postulado como causas posibles8–11.
Afecta principalmente a los niños, sobre todo menores de 5 años (80% entre los 6 meses y los 5 años) y es infrecuente en los primeros meses de la vida, adolescentes y adultos12. El 75% de nuestros pacientes tenían menos de 4 años. Su incidencia anual en niños menores de 5 años varía desde los 90-140 casos/100.000 niños en Japón y los 10-20 casos/100.000 niños en Europa y Estados Unidos11,12. Estudios recientes encuentran un aumento de incidencia en los últimos años13. En España ya no se considera una enfermedad rara, pero se desconoce la incidencia anual. En los últimos años ha habido un aumento de diagnósticos en nuestro hospital; entre los años 1989 y 1995 se diagnosticaron 23 casos, lo que suponía unos 4 casos al año. En la serie que ahora presentamos (1997-2008) el número de casos es de unos 6 anuales, con un máximo de 16 en el año 2006. El mayor conocimiento de la enfermedad podría explicar el aumento de casos diagnosticados en los últimos años, si bien no se puede descartar que se deba a motivos epidemiológicos relacionados con la etiología de la enfermedad y que se desconozcan por el momento.
El predominio estacional varía de unas publicaciones a otras14–16. En nuestros pacientes hubo un mayor número de diagnósticos en invierno y primavera.
Los niños presentaron la enfermedad con más frecuencia que las niñas siendo la relación 1,8/1 similar a lo presentado en otras series publicadas en España y Estados Unidos14,16–18.
El diagnóstico de la enfermedad es fundamentalmente clínico; sin embargo, este resulta complicado debido a lo inespecífico de los síntomas y signos1. Según el Tercer Simposio de Tokio en 1988, para hacer el diagnóstico son necesarios 5 criterios clínicos de los 6 que se proponen (fiebre ≥ 5 días + 4 de los otros 5 criterios)19. Sin embargo, se han publicado casos que no cumplen todos los criterios y en los que posteriormente se encuentran alteraciones cardiológicas. Por esta razón, se admite también como enfermedad de Kawasaki los casos que cumplen solo cuatro criterios pero hay presencia de aneurismas en la ecocardiografía20–22. Se deben considerar como formas incompletas de la enfermedad aquellos casos con fiebre de ≥ 5 días asociada a 2 o 3 de los criterios clínicos. En estos pacientes los hallazgos analíticos, sin ser criterios diagnósticos, pueden ser útiles para apoyar la sospecha diagnóstica23. Además, en niños menores de 6 meses con fiebre de ≥ 7 días de duración, con parámetros de laboratorio de inflamación sistémica, y ninguna otra explicación del síndrome febril, hay que considerar la realización de una ecocardiografía, porque en ellos las manifestaciones clínicas principales de la enfermedad de Kawasaki pueden estar ausentes20,24,25. En nuestro trabajo, el 75% fueron formas completas y el 25% incompletas.
En la actualidad se han admitido nuevas modificaciones en los criterios de la definición de esta enfermedad, aunque existen algunas discrepancias entre la escuela americana y la japonesa. Para el Centro de Control de la Enfermedad en Atlanta, la sola presencia de fiebre es criterio suficiente20. Sin embargo, la escuela japonesa establece que esta sea de al menos 5 días de duración26.
Las manifestaciones clínicas y analíticas que presentaron nuestros pacientes fueron las clásicas de la enfermedad, coincidiendo los datos de frecuencia de aparición de los distintos síntomas y hallazgos de laboratorio con otras series de casos publicadas en España14–17,27.
El tratamiento actualmente establecido como estándar viene recogido en el Consenso del Comité de Enfermedades Cardiovasculares en el niño de la Asociación Americana de Pediatría, y consiste en la administración de una dosis de gammaglobulina por vía intravenosa (2g/kg) asociada a ácido acetilsalicílico a dosis antiinflamatorias (80-100mg/kg) hasta 48-72h después del cese de la fiebre, para continuar con ácido acetilsalicílico a dosis antiagregantes (3-5mg/kg) al menos durante 2 semanas y, si existen alteraciones coronarias, hasta que estas desaparezcan20,28. En pacientes que no respondan al tratamiento con gammaglobulina se ha sugerido el uso de corticoides sistémicos, infliximab, ciclosporina A, ciclofosfamida, metotrexato, urinastatina e incluso plasmaféresis8,9,12,18.
Aunque en general se trata de una enfermedad con buen pronóstico, su importancia se debe a la afectación coronaria que puede provocar. Es fundamental un índice de sospecha alto ante la presencia de fiebre y alguno de sus criterios clínicos ya que el tratamiento precoz (en los primeros 10 días tras el inicio de la fiebre) acorta la duración de los síntomas y disminuye la aparición de aneurismas3. El 15,7% de nuestros pacientes presentaron aneurismas coronarios. El porcentaje de aneurismas que aparecieron en otras series españolas publicadas es variable14,16. En la mayoría de los casos las dilataciones coronarias son transitorias y se normalizan tras 6-8 semanas. Sin embargo, en el 1% de los casos los aneurismas pueden llegar a ser gigantes (> 8mm de diámetro), complicando el pronóstico, ya que puede producirse trombosis, isquemia miocárdica e incluso ruptura de la coronaria20. Todos nuestros pacientes tuvieron una evolución favorable, con normalización de las coronarias, sin secuelas, si bien hay que tener en cuenta que todos los casos presentaron aneurismas leves.
Por la importancia que tienen estas complicaciones en el pronóstico de la enfermedad, hemos analizado posibles factores de riesgo para la aparición de alteraciones coronarias en pacientes con enfermedad de Kawasaki. Factores de riesgo, como la fiebre prolongada sin tratamiento29–32, el género masculino33,34, la raza33 y la edad menor de 12-24 meses32,34 o mayor de 6 años29,30,35, han sido citados en estudios anteriores. Apoyando estos datos, hemos encontrado que el sexo masculino es un factor de riesgo para la aparición de aneurismas coronarios.
Asimismo, hemos visto que el exantema urticariforme se relaciona con la aparición de aneurismas, sin que hayamos encontrado en otros estudios datos de que las distintas manifestaciones clínicas en estos pacientes se relacionen con la aparición de más o menos complicaciones coronarias.
Además de los clásicos criterios de Harada36, gran cantidad de datos analíticos se han relacionado con la aparición de aneurismas coronarios. Entre ellos la elevación de la PCR y velocidad de sedimentación glomerular, leucocitos > 12.000 μg/l, plaquetas < 350.000 μg/l, niveles bajos de Hb, hematocrito < 35%, albúmina sérica disminuida, elevación de transaminasas, factor de necrosis tumoral α o interleucinas 6 y 8, hiponatremia29–31,34,37. Koyanagi et al37 en 1998 establecieron como factores de riesgo para aneurismas gigantes coronarios (> 8mm de diámetro) la elevación de la PCR y niveles bajos de potasio sérico37. El aumento de la PCR y la edad menor de 12 meses también se han relacionado con una peor respuesta al tratamiento con gammaglobulina por vía intravenosa y la aparición de aneurismas coronarios en una serie de 32 casos de niños de Italia publicada en 201038. Varias publicaciones recientes también mencionan, con resultados poco concluyentes, la posible utilidad de la procalcitonina como marcador de riesgo de aneurismas coronarios39,40. En nuestra serie de casos, hemos visto que una PCR > 10mg/dl tiene una sensibilidad del 83% y una especificidad del 66% para el desarrollo de aneurismas coronarios. Del resto de los datos analíticos no hemos encontrado resultados significativos.
En resumen, las manifestaciones clínicas y analíticas que presentaron los 76 pacientes estudiados fueron las típicas de la enfermedad de Kawasaki. Se encontraron aneurismas coronarios leves en el 15,7% de estos pacientes. La PCR elevada, presentar un exantema de tipo urticariforme y el sexo masculino fueron factores de riesgo para la aparición de estos aneurismas. Consideramos importante la realización de estudios con series de casos más amplias que nos permitan un mejor conocimiento de la enfermedad en nuestro medio.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.