Campylobacter fetus subespecie fetus es un microorganismo gramnegativo de gran importancia en la patología veterinaria, que se aísla frecuentemente en el tracto gastrointestinal de ovejas y otros animales, y causa abortos esporádicos. En el hombre se considera un patógeno oportunista y causante, principalmente, de infecciones extraintestinales (meningitis, artritis, etc.) con bacteriemia, que afecta especialmente a recién nacidos, sujetos con enfermedad de base y sujetos inmunodeficientes1–4. La transmisión de la infección sucede habitualmente por consumo de alimentos crudos o parcialmente cocidos, leche no pasteurizada, agua contaminada o contacto con mascotas infectadas, debido al amplio reservorio animal que tiene este microorganismo5–7.
Se trata de un lactante varón de 45 días de vida, de etnia árabe, con antecedentes de embarazo y parto de evolución normal y alimentado con lactancia materna exclusiva, que acude a urgencias por cuadro de deposiciones dispépticas, sensación de dolor abdominal e irritabilidad de 4 días de evolución.
Durante su exploración en urgencias se objetiva temperatura rectal de 38°C e irritabilidad, por lo que se realiza analítica sanguínea, en la que presenta: leucocitos, 9.060/μl (neutrófilos, 52%; linfocitos, 28%); hemoglobina, 10,6g/dl; hematocrito, 32,3%; trombocitos, 442.000/μl; bioquímica general, normal; PCR, 42,2mg/l, y PCT<0,5ng/ml. Se le realizó también una punción lumbar, en que se detectó: leucocitos, 4.600/μl con el 80% de leucocitos polimorfonucleares; glucosa, 45mg/dl, y proteínas, 96,5mg/dl.
Ante los hallazgos en las pruebas realizadas se decidió ingreso con cobertura antibiótica con cefotaxima y ampicilina; este último se suspendió ante la positividad del hemocultivo a Campylobacter fetus subespecie fetus sensible a cefotaxima. El cultivo del líquido cefalorraquídeo (LCR) en medios habituales no permite la detección de Campylobacter spp. En nuestro caso, la siembra de LCR en medios específicos para Campylobacter spp. se realizó varios días después de la extracción, una vez conocido el resultado del hemocultivo, con resultado negativo, ya que el microorganismo es muy lábil. La PCR de Campylobacter en el LCR fue positiva. En urgencias se recogió también un coprocultivo que resultó ser positivo a Rotavirus, sin evidencia de Campylobacter.
La evolución fue favorable; la fiebre remitió en las primeras 24h de ingreso y con desaparición progresiva de la irritabilidad; se le dio de alta tras completar 3 semanas de tratamiento antibiótico intravenoso con cefotaxima, con exploración física y neurológica normal, así como hemocultivo y PCR de Campylobacter en LCR negativos. Las infecciones por C. fetus subespecie fetus siempre requieren de tratamiento antibiótico durante 3-4 semanas para su curación, debido a que suelen darse en pacientes inmunodeficientes y porque no son autolimitadas8, y son sensibles a la mayoría de los antibióticos actualmente empleados. Se recomienda el tratamiento con gentamicina, pero son eficaces también otros muchos antibióticos, entre ellos las penicilinas de amplio espectro3,6,9.
La transmisión de la infección probablemente fue vertical dada la edad del lactante y su alimentación exclusiva con leche materna. La historia clínica más exhaustiva reveló ambiente familiar epidémico de gastroenteritis aguda en el momento del ingreso; se pudo recoger coprocultivo sólo de la madre, que resultó negativo. Tampoco se constató contacto familiar con animales, consumo de carne cruda, ingesta de agua contaminada ni consumo de leche o productos derivados no pasteurizados durante la gestación o posteriormente, a pesar del origen árabe de la familia. Se realizó también estudio de inmunidad en el lactante, pero no se objetivó ninguna inmunodeficiencia.
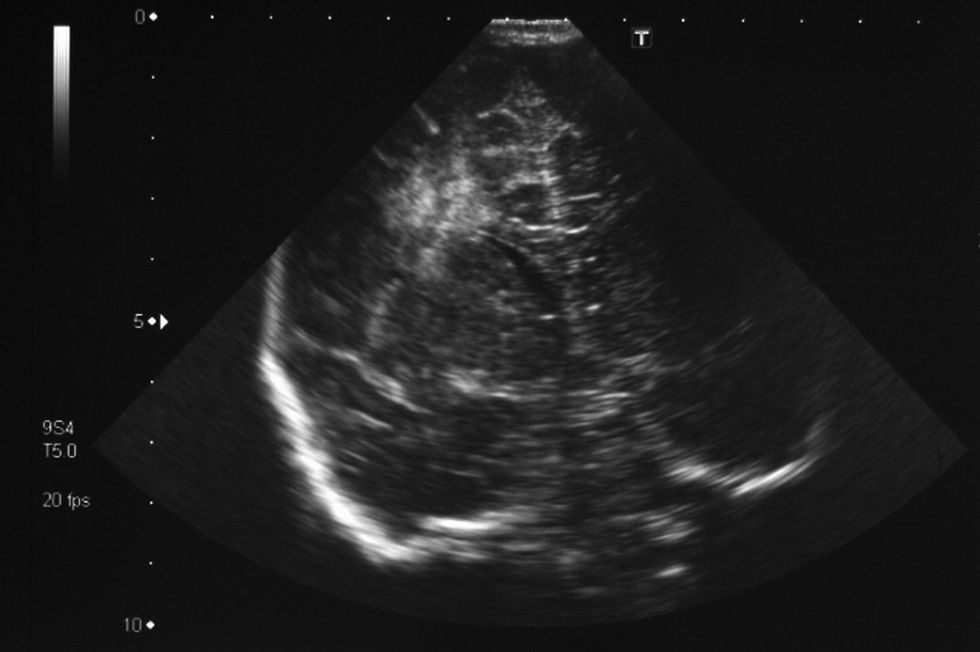
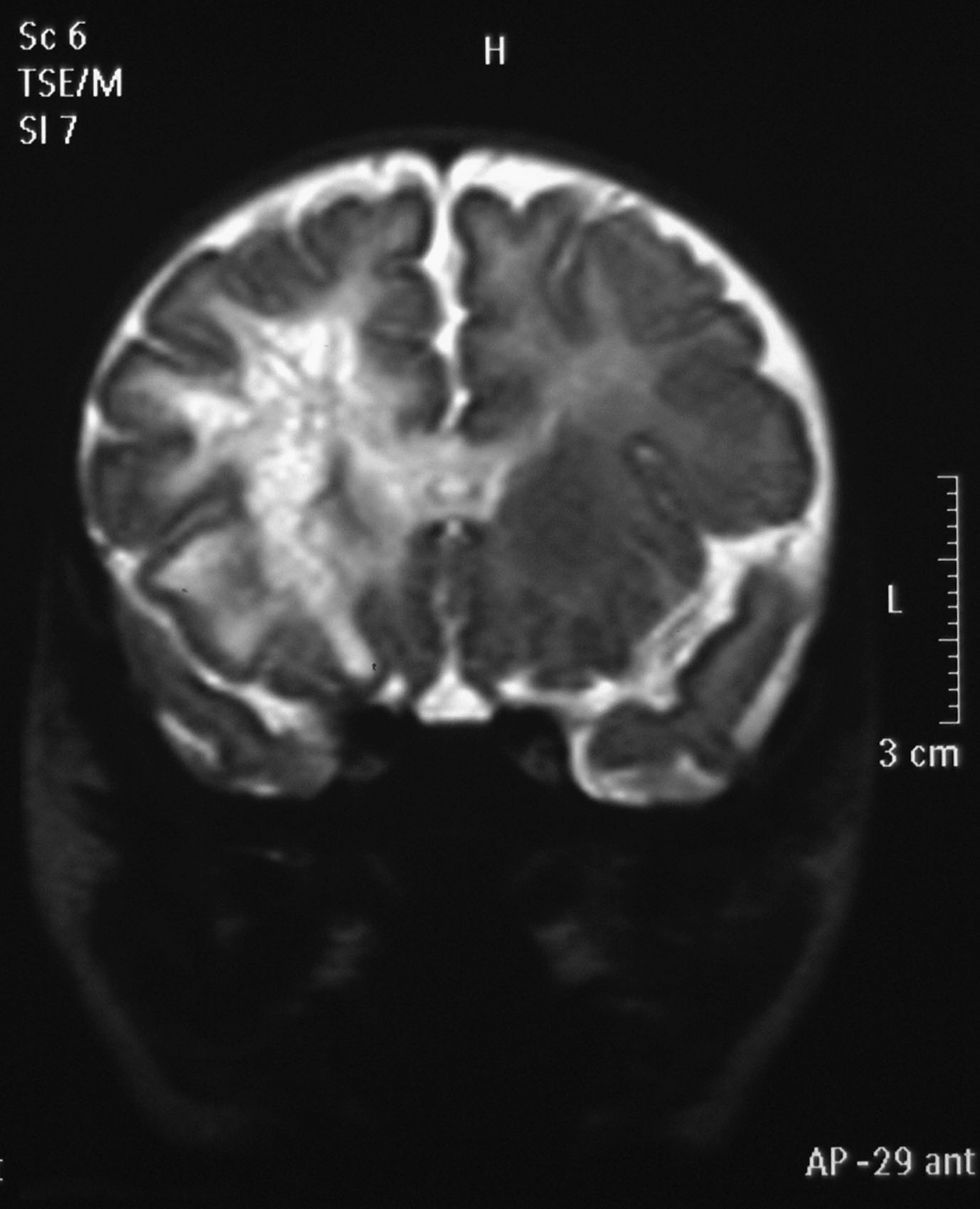
Durante su ingreso se le realizó una ecografía cerebral que evidenció un área de ecogenicidad aumentada en el lóbulo frontal, de localización periventricular (fig. 1), y mediante resonancia magnética (RM) craneal se confirmó una lesión isquémica en el lóbulo frontal, de probable origen perinatal (fig. 2).
El infarto cerebral visualizado en la ecografía y en la RM fue un hallazgo casual, sin que se pudiese averiguar su origen vascular o infeccioso. Por una parte se pensó en la posibilidad de que fuera una lesión prenatal que pasó inadvertida, se descartaron también alteraciones de la coagulación mediante un estudio de la coagulación y de factores protrombóticos. Por otra parte se sabe que C. fetus subespecie fetus tiene un especial tropismo por el endotelio vascular1 y que puede haber infecciones con inicio de forma insidiosa, por lo que se desconoce si Campylobacter pudo ser la causa y que transcurriese de forma asintomática durante los 45 días de vida del paciente, hasta que, coincidiendo con la bajada de defensas tras la infección por Rotavirus, se produjese una nueva invasión del torrente circulatorio y que, entonces, se pudo detectar mediante hemocultivo.