Introducción
El hipertiroidismo en niños y adolescentes es poco frecuente, siendo la enfermedad de Graves-Basedow la responsable del 90-95 % de los casos 1. Su incidencia se incrementa a lo largo de la infancia, con un pico entre los 11 y 15 años. La afectación preferente en niñas es un hecho no evidente en los preescolares.
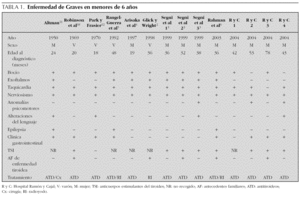
El comienzo antes de los 6 años es raro. En la experiencia de Glick y Wright 2 sólo el 2 % de los hipertiroidismos en edades pediátricas se expresaban en menores de 4 años. Hasta 1999, en que Segni et al 3 describieron una serie de 3 casos de enfermedad de Graves-Basedow en niñas de 3 años, las publicaciones sólo habían referido casos aislados 2,4,5 (tabla 1) El tratamiento en este grupo de edad se basa fundamentalmente en antitiroideos, aunque Rahman et al 6, en 2003, publican el caso de una niña de 3 años tratada satisfactoriamente con radioyodo. Se presentan nuestros 4 casos, en niñas menores de 6 años diagnosticadas de enfermedad de Graves-Basedow en un período de 20 años durante el cual se diagnosticaron un total de 30 pacientes pediátricos.
Observación clínica
Caso 1
Niña de 3 años en tratamiento con digoxina por episodios de taquicardia desde los 18 meses. Durante un proceso infeccioso se observó taquicardia de 220 lat./min y se realizó estudio de la función tiroidea.
Presentaba historia de hiperhidrosis, poliuria, polidipsia, enuresis e incremento subjetivo de la velocidad de crecimiento en el último año.
Sin antecedentes personales de interés ni antecedentes familiares de enfermedad tiroidea.
Los datos analíticos y clínicos al diagnóstico se recogen en la tabla 2.
Se inició tratamiento con carbimazol a 1,5 mg/kg/día en tres dosis alcanzándose el eutiroidismo a las 6 semanas. Se redujo la dosis a la mitad administrándola una vez al día y se mantuvo el tratamiento 2 años. Tras 31 meses de retirar el antitiroideo presentó recaída clínica y analítica, por lo que se reintrodujo el carbimazol. Se retiró el tratamiento a los 5 años con normalidad de la función tiroidea que persiste tras 13 años.
Caso 2
Niña de 4 años en la que se detectan cifras elevadas de T4 libre y hormona tiroestimulante (TSH) suprimida en el estudio sistemático por diarrea crónica. Presentaba nerviosismo, sueño intranquilo, mal rendimiento escolar, hiperhidrosis, ritmo intestinal de 3-6 deposiciones blandas/día y taquicardia.
Antecedentes personales de retraso motor con sedestación a los 12 meses y deambulación a los 18 meses; y retraso ponderoestatural con talla en 2,4 DE e índice de masa muscular (IMC) en 0,88 DE. Tenía antecedentes de talla baja familiar pero no de enfermedad tiroidea.
Los datos clínicos y analíticos al diagnóstico se recogen en la tabla 2.
Se comenzó tratamiento con carbimazol a 1 mg/kg/día en tres dosis. Los anticuerpos estimulantes del tiroides (TSI) se negativizaron a los 9 meses y el tamaño del tiroides se normalizó desde el tercer año tras el diagnóstico. El tratamiento se retiró tras 5 años. Tres años después del tratamiento mantiene la normalidad de la función tiroidea.
Caso 3
Niña de 6 años en la que se encuentran nódulos hipoecogénicos tiroideos en una ecografía cervical realizada por parotiditis de repetición.
Referían nerviosismo, sueño intranquilo, hiperhidrosis, ritmo intestinal de 3-4 deposiciones/día e incremento del crecimiento en los últimos 3 meses.
Sin antecedentes personales de interés. Abuela paterna con bocio coloideo. Los datos clínicos y analíticos al diagnóstico se recogen en la tabla 2.
Se inició tratamiento con carbimazol a 0,75 mg/kg/día en 3 dosis. Se alcanzó el eutiroidismo en 5 semanas, reduciéndose la dosis a la mitad en una toma al día. En la actualidad, tras 14 meses de tratamiento, está bien controlada. Persiste el bocio grado I.
Caso 4
Niña de 4 años seguida en neurología infantil por retraso motor leve y del lenguaje, en donde se realizó estudio de la función tiroidea. Presentaba historia de nerviosismo, hiperhidrosis, nicturia y poliuria.
Sin antecedentes familiares de enfermedad tiroidea.
Los datos clínicos y analíticos al diagnóstico se recogen en la tabla 2.
Se inició tratamiento con carbimazol en dosis de 1 mg/kg/día, en 3 dosis. A las 10 semanas se consiguió el eutiroidismo reduciéndose la dosis a la mitad en una toma al día. Lleva 7 meses en seguimiento.
Discusión
La enfermedad de Graves-Basedow infantil suele manifestarse con una sintomatología similar a la del adulto, aunque existen manifestaciones específicas de la edad pediátrica, como la nicturia y enuresis, el mal rendimiento escolar y la aceleración del crecimiento y maduración ósea 7. En los niños menores de 6 años la tirotoxicosis puede pasar desapercibida durante meses por su comienzo insidioso, como ocurrió en nuestras pacientes. El retraso en el diagnóstico puede alterar el desarrollo cognitivo, sobre todo en los más pequeños, por el papel que tienen las hormonas tiroideas en el desarrollo del sistema nervioso central en esta etapa de la vida.
La mayoría de los niños hipertiroideos por enfermedad de Graves-Basedow presentan bocio al diagnóstico que suele ser poco llamativo. Aunque hay casos referidos de tiroides no palpable 7. En nuestra serie sólo 2 pacientes presentaban bocio de pequeño tamaño. La oftalmopatía es más frecuente que en la edad adulta aunque no suele ser una manifestación inicial y generalmente son formas leves y con tendencia a remitir espontáneamente 8. Y aunque en los niños preescolares parece ser una característica común, como se describe en la mayoría de los casos referidos en la literatura médica, no estuvo presente en ninguna de nuestras pacientes 4.
La aceleración del crecimiento lineal se acompaña de una maduración epifisaria incrementada y un avance rápido en la edad ósea. A pesar de ello, varios estudios coinciden en afirmar que en los niños hipertiroideos por enfermedad de Graves-Basedow las tallas adultas alcanzadas son iguales o superiores a las tallas diana 9,10. La paciente número 1, a pesar del avance madurativo al diagnóstico, alcanzó una talla final acorde con su talla diana.
Las alteraciones cognitivas y del comportamiento son, con frecuencia, el motivo de consulta en el niño con enfermedad de Graves-Basedow. La hiperactividad, los problemas de atención y el mal rendimiento escolar son manifestaciones frecuentes de la tirotoxicosis en la edad pediátrica y tienden a mejorar o desaparecer según se corrige el hipertiroidismo 8. Los 3 casos descritos por Segni et al 3 tenían en común las alteraciones del lenguaje, manifestación a la que también hacen referencia otros autores 11,12 y que está presente en una de nuestras pacientes.
El objetivo del tratamiento es disminuir el exceso de producción de hormona tiroidea y alcanzar el eutiroidismo. Existe controversia sobre el tratamiento en niños y adolescentes, no habiendo consenso sobre la mejor opción.
La mayoría de los endocrinólogos pediátricos utilizan los antitiroideos como primera terapéutica, consiguiéndose la normalización de la función tiroidea en 4-6 semanas 13. En nuestro protocolo de tratamiento este se suspende siguiendo tres criterios: cifras de TSH normales, negativización de los TSI y necesidad de baja dosis de antitiroideos para mantener el eutiroidismo. Los niños presentan mayor número de complicaciones con los antitiroideos (5-32 %), pero menos graves, aunque en nuestras 4 pacientes no se han observado efectos secundarios. Sin embargo, el mayor problema de los antitiroideos es la baja tasa de curaciones que se obtienen tras tratamiento prolongado. Lippe et al 14 refieren un 25 % de remisiones cada 2 años de tratamiento farmacológico. Sin embargo, Gruñeiro-Papendieck et al 15 refieren tasas inferiores: 7,5 % a los 2 años, 25 % entre los 2 y 4 años, y 27,5 % entre los 4 y 6 años. En nuestra experiencia, de 21 pacientes pediátricos mayores de 6 años tratados con antitiroideos durante una media de 5,7 años, la tasa de curaciones fue de 33 % (datos personales no publicados). En el grupo de edad preescolar se pueden considerar curadas a las 2 pacientes fuera de tratamiento, según el criterio de mantenimiento de función tiroidea normal 2 años después de retirar el tratamiento. En niños y adolescentes no hay datos que apoyen que el uso conjunto de L-tiroxina y antitiroideos reduzca la posibilidad de recaída, pero esta combinación, una vez alcanzado el eutiroidismo, impide el desarrollo de bocio e hipotiroidismo en un niño que está en crecimiento, permitiendo un seguimiento más flexible.
La cirugía es una alternativa si recidiva la enfermedad durante o tras el tratamiento con antitiroideos, cuando éstos no son tolerados o en casos de bocios muy grandes. Existe gran controversia acerca del uso del 131I en niños/adolescentes por los teóricos efectos carcinogenéticos a largo plazo sobre el tiroides. Teóricamente el radioyodo a altas dosis destruiría la mayor parte de la glándula tiroidea, disminuyendo o eliminando el riesgo de desarrollar tumores. Hasta ahora no se ha puesto de manifiesto un mayor riesgo de neoplasias de tiroides. Read et al 16 llevaron a cabo el seguimiento, durante 26 años, de un grupo de 107 pacientes menores de 20 años tratados con 131I por enfermedad de Graves-Basedow, de los cuales seis tenían menos de 6 años; ninguno desarrolló neoplasias malignas del tiroides o leucemia. Sin embargo, son pocos los estudios realizados y sólo se han incluido varios miles de niños. Como hay poca experiencia en el uso de 131I en menores de 5 años y es en este grupo de edad donde existe un mayor riesgo de carcinogénesis, parece razonable evitar su uso en niños menores de 5-6 años 1,17.