Presentamos 3 casos de embolismo aéreo cerebral en neonatos.
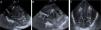
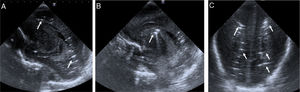
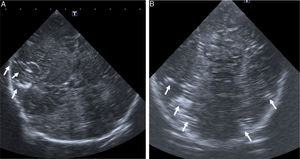
Caso 1Recién nacida pretérmino (RNPT) de 24 semanas y 764g. Tras nacimiento precisa reanimación tipo IV, ventilación mecánica invasiva y canalización de vena umbilical. A los 5 días de vida presenta empeoramiento clínico brusco con desaturación, bradicardia, irritabilidad marcada y movimientos descoordinados precisando ventilación de alta frecuencia y sedación con cloruro mórfico. En el electroencefalograma integrado por amplitud (EEGa) se objetivan crisis convulsivas coincidentes con movimientos de chupeteo, que ceden tras 2 bolos de fenobarbital. Se realiza ecografía transfontanelar visualizándose múltiples imágenes hiperecogénicas birrefringentes en región periventricular siendo compatibles con embolismo aéreo (fig. 1). En el control ecográfico a las 24h se objetiva disminución del número de imágenes hiperecogénicas con resolución definitiva en los días posteriores. Fallece a las 40 semanas de edad posmenstrual en relación con enterocolitis necrosante y sepsis persistente.
Cortes sagitales (A y B) y coronal (C) de la ecografía mostrando múltiples imágenes puntiformes y lineales hiperecogénicas, birrefringentes en la sustancia blanca profunda periventricular bilateral (flechas en A y C) y en el surco tálamo-caudado derecho (flecha en B) pudiendo ser atribuibles a embolismo cerebral.
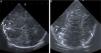
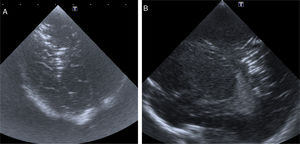
Recién nacido a término con bradicardia fetal durante el expulsivo. Precisa reanimación tipo IV y ventilación mecánica por hipoxemia mantenida. Diagnóstico posnatal de ventrículo izquierdo hipoplásico. Se canalizan vasos umbilicales para monitorización y soporte inotrópico. Por hipoxemia severa se inicia asistencia con oxigenación por membrana extracorpórea (ECMO) e intervención quirúrgica urgente. En la ecografía transfontanelar previa a la entrada en ECMO se objetiva edema cerebral difuso y puntos de hiperecogenicidad cortical con imágenes hiperecogénicas birrefringentes en región parieto-occipital bilateral pudiéndose corresponder a pequeñas burbujas aéreas (fig. 2). En el control ecográfico a las 24h solo persistía la hiperecogenicidad cortical. Fallece a los 11 días secundariamente a una encefalopatía hipóxico-isquémica grave.
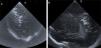
Caso 3RNPT de 34 semanas y 1.740g, nacido tras cesárea urgente por bradicardia fetal. Precisa reanimación tipo IV, ventilación mecánica convencional y canalización de vasos umbilicales para monitorización y transfusión de hemoderivados. En la ecografía transfontanelar a las 3h de vida se identifican imágenes lineales hiperecogénicas en sustancia blanca periatrial y de centro semioval del hemisferio derecho sugiriendo embolismo aéreo (fig. 3). Presenta mejoría clínica progresiva con el EEGa continuo y neuroconducta adecuada. En el control ecográfico a las 24h no se objetivan alteraciones. Es dado de alta a los 9 días presentando un desarrollo psicomotor adecuado.
El embolismo aéreo se debe a la entrada iatrogénica o traumática de aire en la circulación venosa o arterial pudiendo ser secundario a cirugía, traumatismos, procedimientos endovasculares, ventilación mecánica invasiva1 y no invasiva, reanimación cardiopulmonar2 e incluso enterocolitis necrosante, siendo una entidad aún infradiagnosticada. Puede afectar a varios territorios como la circulación pulmonar, el corazón o el cerebro, llegando incluso a desencadenar una reacción inflamatoria sistémica1.
El origen del embolismo aéreo cerebral puede estar en la circulación pulmonar venosa debido a la existencia de una fístula broncovenosa o una lesión en los vasos secundaria a barotrauma3. En la población pediátrica hay mayor riesgo dada su inmadurez pulmonar, existiendo una mayor mortalidad en prematuros4. La llegada de aire al territorio cerebral también puede deberse al flujo paradójico a través del foramen oval1 o de manera retrógrada5.
En nuestra serie todos los casos presentan el antecedente de canalización de los vasos umbilicales o su manipulación, pudiendo ser esta la causa.
La sintomatología es variable y dependerá de la localización de la oclusión, el tamaño de las burbujas, la velocidad de la entrada, la posición del paciente y el estado de salud basal5, pudiendo causar efectos triviales o catastróficos1. Pueden aparecer desde síntomas neurológicos transitorios, como crisis convulsivas (caso 1) hasta la pérdida súbita de conciencia o la muerte. Lo más importante es la sospecha clínica ante un empeoramiento brusco tras algún procedimiento iatrogénico.
Como se describe en nuestra serie al igual que en otros artículos, la ecografía transfontanelar ayudaría al diagnóstico precoz siendo en algunos casos un hallazgo incidental6, como sucede en 2 de nuestros pacientes. El ecógrafo utilizado es un Philips Affiniti® 70G con una sonda transfontanelar C 8-5 (rango de frecuencia entre 5 y 8Hz). En otras edades la prueba diagnóstica a utilizar sería la TAC6 debiéndose realizar durante la fase aguda6,7, ya que posteriormente las imágenes sugerentes tienden a la resolución.
El tratamiento en pacientes sintomáticos consiste en la terapia con oxígeno hiperbárico o con altas concentraciones de oxígeno1,8,9, así como la posición de Trendelenburg1,9, aunque no existe un tratamiento protocolizado en neonatos. La administración de oxígeno es importante no solo para el tratamiento de la hipoxemia sino también porque disminuye el tamaño de las burbujas aéreas estableciendo un gradiente de difusión que favorece la eliminación del gas10.
Dado que las consecuencias pueden ser graves, y que no se dispone de un tratamiento estandarizado en la población neonatal, la estrategia fundamental consiste en la prevención1 y la optimización de procedimientos que puedan resultar iatrogénicos, incluyendo esta entidad en el diagnóstico diferencial ante un empeoramiento clínico brusco con o sin síntomas neurológicos.