La alimentación oral de los recién nacidos pretérmino (RNPT) está dificultada por su inmadurez y enfermedades intercurrentes, lo que puede prolongar su estancia hospitalaria. El objetivo de este estudio fue valorar la efectividad de un programa que combina la estimulación táctil, kinestésica y oral (ET+K+O) frente a otro de estimulación oral sola (EO), en el tiempo necesario para lograr la alimentación independiente y el alta hospitalaria.
Pacientes y métodosEstudio clínico de 2 grupos aleatorizados (EO vs. ET+K+O), realizado en 42 RNPT con una edad gestacional entre 27-32 semanas y un peso al nacimiento>900g. Los programas de estimulación fueron realizados en sesiones de 15min, durante 10 días.
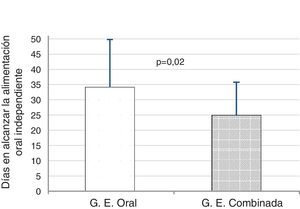
ResultadosLos RNPT del grupo de ET+K+O consiguieron antes la alimentación oral independiente, en comparación con el grupo de EO (24,9±10,1 vs. 34,1±15,6 días, p=0,02). Se realizó un análisis de covarianza, observando que las covariables PN y EG tuvieron efectos significativos en el tiempo hasta alcanzar la alimentación por succión (peso al nacimiento: F[1, 38]=5,79; p=0,021; edad gestacional: F[1, 38]=14,12; p=0,001) y que una vez controlado su efecto, la intervención seguía teniendo un efecto significativo (F[1, 38]=6,07; p=0,018). El grupo de ET+K+O, en comparación con el de EO, consiguió antes el alta hospitalaria (39±15 vs. 45±18 días), si bien la diferencia no fue significativa (p=0,21).
ConclusionesLas terapias combinadas que asocian ET+K+O son más eficaces que la EO sola, para lograr la alimentación oral independiente en los RNPT.
Oral feeding of pre-term newborns (PTNB) is hampered by their immaturity and intercurrent diseases, which can prolong their hospital stay. The objective of this study was to assess the effectiveness of a program that combines tactile, kinesthetic and oral stimulation (T+K+OS) compared to another intervention based on exclusively oral stimulation (OS), in the time necessary to achieve independent feeding and hospital discharge.
Patients and methodsA clinical study of 2 randomized groups (OS vs. T+K+OS) was carried out on 42 PTNB with gestational age between 27-32 weeks and birth weight>900g. The stimulation programs were carried out in sessions of 15min, for 10 days.
ResultsThe PTNBs in the T+K+OS group achieved independent oral feeding earlier, compared to the OS group (24.9±10.1 vs. 34.1±15.6 days, P=.02). An analysis of covariance was performed, which confirmed that the birth weight and gestational age covariates had significant effects on time to reach suction feeding (birth weight: F[1, 38]=5.79; P=.021; gestational age: F[1, 38]=14.12; P=.001) and that once its effect was controlled, the intervention continued to have a significant effect (F[1, 38]=6.07; P=.018). The T+K+OS group, compared to the OS group, achieved an earlier hospital discharge (39±15 vs. 45±18 days), although the differences were not significant (P=.21).
ConclusionsCombined therapies that include T+K+OS are more effective than OS alone, in order to achieve independent oral feeding in PTNBs.
En las últimas décadas se ha incrementado el número de recién nacidos pretérmino (RNPT) que requieren una hospitalización larga y cuidados especiales1. Muchos de estos RNPT presentan dificultades en el inicio de la alimentación por vía oral, lo que a su vez dificulta la alimentación al pecho. La alimentación del recién nacido (RN) requiere la coordinación de la succión, la deglución y la respiración, que en el RN a término está presente desde el nacimiento2,3. La mayoría de los RNPT, nacidos antes de las 34 semanas de edad gestacional, todavía no tienen desarrollada esta capacidad4.
La alimentación oral es considerada por algunos autores como el primer indicador de bienestar en el desarrollo del RN5. La eficacia para conseguirla dependerá de múltiples factores, como: edad gestacional, tono muscular y madurez del sistema nervioso y el aparato gastrointestinal, así como de las comorbilidades, especialmente las que afecten a las vías respiratorias y al aparato digestivo6. Las habilidades de alimentación en los RNPT también pueden estar afectadas por los estados de organización del comportamiento, por las condiciones del ambiente de las UCIN y la hipotonía que presentan los RN prematuros7–9. Por otro lado, las dificultades en la alimentación pueden retrasar el alta hospitalaria, alterar la interacción entre padres e hijo, así como significar una mayor carga económica para los servicios de salud10–12.
Los patrones de succión no coordinada en el RNPT pueden ser predictores de lesión neurológica y retraso de las adquisiciones motoras13–15, de ahí la importancia de la rápida captación de estos pacientes para su tratamiento precoz. Greene et al.16 destacan la necesidad de intervenciones sensoriomotoras tempranas en los RNPT, con el objetivo de minimizar los efectos de las primeras experiencias sensoriales negativas en las UCIN, que pueden alterar su desarrollo y modificar su comportamiento, aumentando el tiempo de transición hasta la alimentación oral independiente.
En términos generales, las intervenciones sensoriomotoras que tienen como finalidad la mejora de las habilidades de alimentación en RNPT están diseñadas para disminuir la hipersensibilidad oral, mejorar la movilidad y la fuerza de los músculos que intervienen en la succión y la deglución, y mejorar los mecanismos sensoriomotores respiratorios17. En la actualidad, existen diferentes estrategias de tratamiento para facilitar las habilidades de alimentación oral en los RNPT. Estas incluyen intervenciones motoras orales18, estimulación de la succión no nutritiva19, estimulación sensoriomotora en lugares alejados de las estructuras orales, como la estimulación auditiva, táctil, visual y vestibular20, o la estimulación táctil-kinestésica, sola21 o asociada a masaje de presión moderada22,23.
Dos revisiones sistemáticas sobre el efecto de la estimulación oral (EO) en RN prematuros17,18 concluyen que las intervenciones de EO pueden disminuir el tiempo de nutrición parenteral, acortar la transición a la alimentación oral y reducir la duración de la estancia hospitalaria. Por otro lado, algunos estudios constatan que las intervenciones multisensoriales mejoran los comportamientos de alimentación en niños prematuros, con un acortamiento del tiempo para pasar de alimentación por sonda a la alimentación completa por vía oral20,24, pero hay pocos estudios que comparen los efectos de la EO con las intervenciones combinadas. Por ello hemos realizado este estudio con el objetivo de evaluar la efectividad de un programa de intervención en el que se combinan las estimulaciones táctiles, kinestésicas y oral (ET+K+O), en comparación con otro de EO sola, en niños pretérmino, en el tiempo necesario para lograr la autonomía para alimentarse mediante succión y en la duración de la estancia hospitalaria.
Pacientes y métodosPacientes y diseñoEstudio clínico prospectivo paralelo de 2 grupos experimentales, aleatorizados e independientes. La persona encargada del análisis de datos desconocía la intervención que recibieron los grupos en estudio. Se seleccionaron para el estudio los RNPT ingresados en el año 2016 en el Servicio de Neonatología de nuestro hospital. Se trata de un muestreo no probabilístico de conveniencia que incluyó a todos los RN hospitalizados a lo largo del año que cumplían los criterios de inclusión y ninguno de los criterios de exclusión.
Los criterios de inclusión fueron: edad gestacional entre 27 y 32 semanas, peso al nacimiento igual o superior a 900g, adecuado para su edad gestacional, alimentados con sonda nasogástrica u orogástrica, hemodinámica y clínicamente estables, sin succión nutritiva, con consentimiento informado de los padres para participar en el estudio. Los RNPT fueron excluidos si tenían anomalías congénitas orofaciales, hemorragias intraventriculares grado iii-iv, hidrocefalia posthemorrágica, leucomalacia periventricular, enfermedad sistémica grave (como sepsis o enterocolitis necrosante), cirugía mayor y ventilación mecánica invasiva (IET) en el momento de la intervención.
Esta investigación fue autorizada por el Comité Ético de Investigación Clínica del Hospital Universitario de Canarias. Se obtuvo el consentimiento informado de todos los participantes antes de iniciar los procedimientos.
ProcedimientoLa intervención fue realizada en todos los pacientes por el mismo profesional, una fisioterapeuta de la Unidad de Pediatría del Servicio de Rehabilitación de nuestro hospital, cuando los pacientes tenían una edad posmenstrual comprendida entre las 32 y las 33 semanas, momento en el que en la mayoría de los RN no se ha completado la maduración del patrón de succión-deglución-respiración.
La estimulación se realizó en vigilia tranquila y activa25. La intervención se realizó media hora antes de la toma, con el objetivo de minimizar el riesgo de aspiraciones. Ambos grupos fueron estimulados una vez al día durante 15min y por un periodo de 10 días.
Grupo de EO. Recibieron un programa de estimulación perioral e intraoral (movimientos de mejillas, mandíbula y lengua) siguiendo el programa de Fucile et al.26, modificado en el siguiente aspecto: en la última maniobra, sustituimos el uso de la chupa por el dedo meñique, para estimular la succión y evitar que el uso del chupete pudiera interferir con el inicio de la succión al pecho27.
Grupo de ET+K+O. La intervención consistió en estimulación sensoriomotoras táctiles y kinestésicas alternadas en días, con la EO anteriormente descrita. La estimulación táctil consistió en caricias de presión moderada22 y maniobras de contención suave, gradual, rítmica, continua y firme, durante 5min al día, con las 2 manos del fisioterapeuta siempre en contacto con la piel28. Con el objetivo de aumentar el tono flexor, las maniobras seguían la dirección hacia la postura de flexión de la cabeza, cuello y tronco, miembros superiores sobre el tronco y extremidades inferiores sobre el tronco, manteniendo al RN orientado en la línea media. La estimulación kinestésica consistía en movilizaciones pasivas articulares suaves de las extremidades superiores e inferiores, en sentido cefalocaudal y de proximal a distal, durante 10min. La estimulación se realizó en decúbito supino.
El programa de estimulación se pospuso durante unas horas, en los RN de ambos grupos, en los siguientes casos: si los pacientes habían sufrido episodios de apnea, bradicardia o desaturación de oxígeno durante las 2h previas a la intervención; aquellos pacientes en los que el personal de enfermería responsable consideró adecuado posponer la intervención, bien por empeoramiento de su estado de salud, bien por haber estado sometidos a pruebas médicas que requirieran reposo (por ejemplo, revisión oftalmológica previa); y en los RNPT que presentaron durante la estimulación episodios relacionados con estrés y desorganización, tales como hipo, atragantamientos, cambios de coloración, pausas respiratorias o respiraciones fatigantes, temblores o tos. Todos los niños recibieron las 10 sesiones de tratamiento.
Todos los RNPT ingresados tuvieron sesiones de contacto piel con piel con sus progenitores como parte de los cuidados protocolizados en la unidad neonatal del Complejo Hospitalario Universitario de Canarias. El inicio y la progresión de la alimentación oral se realizó siguiendo el protocolo de la unidad neonatal y fue similar para ambos grupos.
A continuación presentamos un resumen del procedimiento de nutrición del RNPT.
Mayor de 1.500g y/o de 32-34 semanas:
- -
Nutrición enteral. Si a las 72h de vida no se consigue un ascenso adecuado de la nutrición enteral, se comienza la nutrición parenteral.
- -
En mayores de 1.800g y 32-34 semanas: alimentación por succión, según su capacidad de succión y de coordinar succión, deglución y respiración. Se empieza con succión no nutritiva, progresando hacia la succión de la toma completa.
- -
Método de elección: lactancia materna, sin fortificar hasta los 7-14 días (>100ml/kg/día) y fortificada tras esto.
- -
Se facilita a las madres acceso a un extractor de leche materna y se les informa sobre la conservación, almacenamiento y transporte de la leche desde su casa hasta el hospital.
- -
Hasta que el niño succione directamente del pecho se administra la leche materna extraída a través de sonda nasogástrica u orogástrica o mediante biberón.
- -
Cuando pueda iniciar la succión del pecho, se le enseña a la madre: colocación y signos de un buen agarre.
Entre 1.000-1.500g:
- -
Iniciar nutrición parenteral el primer día y nutrición trófica.
- -
Si presenta buena tolerancia oral, aumentar a razón de 10-30 ml/kg/día, hasta alcanzar 150-180ml/kg/día; o el volumen necesario para conseguir un aumento de peso de 15-20g/kg/día.
Menor de 1.000g:
- -
Iniciar nutrición parenteral el primer día. Esperar al menos 24h antes de iniciar nutrición trófica.
- -
Si presenta buena tolerancia oral, entre el segundo y séptimo día aumentar a razón de 10-20 ml/kg/día, hasta alcanzar 150-180ml/kg día; o el volumen necesario para conseguir un aumento de peso de 15-20g/kg/día.
- -
Tiempo de estancia hospitalaria.
- -
Días de vida posnatal en alcanzar la alimentación oral completa por succión independiente, definida como los días de vida del RNPT desde que nace hasta que consigue tomar por succión independiente todas las tomas durante un día u 8 alimentaciones orales exitosas durante 2 días consecutivos26.
- -
Días en alcanzar la alimentación oral completa por succión desde el inicio de la intervención.
- -
Días de alimentación combinada sonda nasogástrica y oral.
- -
Peso al finalizar la intervención.
- -
Peso al alcanzar la alimentación oral independiente.
- -
Número de tomas de lactancia materna directamente del pecho al final de la intervención.
- -
Tipo de lactancia al alta. Se consideró lactancia materna exclusiva cuando el niño recibía leche materna como único alimento (directamente del pecho o leche materna extraída), pudiendo recibir también suplementos de vitaminas, minerales o medicamentos por vía oral, lactancia parcial cuando recibía leche materna y fórmula infantil, y lactancia artificial cuando era alimentado únicamente con fórmula infantil.
Las variables categóricas se expresan con frecuencias absolutas y porcentajes. Las variables cuantitativas se expresan con medias y desviaciones estándar. Las comparaciones de medias entre grupos se realizaron con el test t de Student para muestras independientes. Las comparaciones de proporciones entre grupos se realizaron con la prueba de chi-cuadrado. Se realizó, asimismo, un análisis de covarianza para comprobar si el efecto de la intervención sobre los días en alcanzar la alimentación oral independiente se mantenía una vez controlado el efecto de las covariables edad gestacional y peso al nacimiento. Se consideraron significativos los valores de p<0,05. Los análisis estadísticos se llevaron a cabo con el paquete estadístico SPSS v. 17.0 (SPSS Inc., Chicago, IL, EE. UU.).
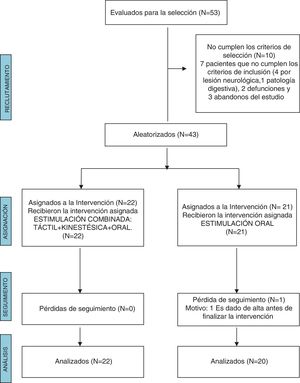
ResultadosDiez de los 53 pacientes evaluados para la selección se excluyeron porque no cumplían los criterios de inclusión. En el grupo de EO hubo una pérdida de seguimiento motivada porque el RN fue dado de alta antes de terminar el programa de intervención. Se analizaron en el estudio 42 RN, 22 en el grupo de ET+K+O y 20 en el grupo de EO (fig. 1).
No se observaron diferencias significativas entre ambos grupos en las variables clínicas al inicio del estudio (tabla 1). Las características de los pacientes al final de la intervención (edad gestacional, edad posnatal y peso) para ambos grupos de intervención se muestran en la tabla 2.
Características clínicas de los 2 grupos de estudio al inicio de la intervención
| Estimulación combinada táctil, kinestésica y oral (n=22) | Estimulación oral (n=20) | p | |
|---|---|---|---|
| Edad gestacional (semanas), media±DE | 30,2±1,5 | 29,9±1,3 | 0,492 |
| Peso al nacimiento (g), media±DE | 1.424,0±263,5 | 1.329,3±318,0 | 0,298 |
| Apgar 1min, media±DE | 7,5±2,2 | 7,7±1,6 | 0,685 |
| Apgar 5min, media±DE | 8,3±1,9 | 8,6±0,7 | 0,481 |
| Sexo, n (%) | |||
| Niños | 12 (54,5) | 14 (70,0) | |
| Niñas | 10 (45,5) | 6 (30,0) | 0,303 |
| Gestación múltiple, n (%) | 10 (45,5) | 8 (40,0) | 0,721 |
| Corticoides antenatales, n (%) | |||
| No | 3 (13,6) | 7 (35,0) | 0,248 |
| Dos dosis | 13 (59,0) | 8 (40,0) | |
| Una dosis | 6 (27,2) | 5 (25,0) | |
| Enfermedad de membrana hialina, n (%) | 7 (31,8) | 8 (40,0) | 0,580 |
| Hemorragia intraventricular, n (%) | |||
| Grado I | 3 (13,6) | 2 (10,0) | 0,757 |
| Grado II | 1 (4,5) | 2 (10,0) | |
| Nutrición parenteral total (días), media±DE | 1,0±1,7 | 1,6±1,9 | 0,291 |
| Nutrición parenteral parcial (días), media±DE | 6,3±4,7 | 8,1±7,6 | 0,363 |
| EPM al inicio nutrición enteral como único aporte nutritivo (semanas), media±DE | 31,3±1,2 | 31,3±1,1 | 0,972 |
| Días de ventilación mecánica, media±DE | 5,2±5,3 | 7,5±11,9 | 0,435 |
| Días de oxigenoterapia, media±DE | 3,1±6,2 | 5,1±9,8 | 0,416 |
| Displasia broncopulmonara, n (%) | 2 (9,1) | 3 (15,0) | 0,555 |
| EPM inicio intervención (semanas), media±DE | 32,2±0,3 | 32,2±0,3 | 0,824 |
| Días de vida posnatal al inicio intervención, media±DE | 13,9±9,8 | 16,0±9,1 | 0,491 |
| Peso al inicio intervención (g), media±DE | 1.546,7±206,6 | 1.429,1±302,2 | 0,146 |
DE: desviación estándar; EPM: edad posmenstrual.
Diferencias no significativas.
Características de los 2 grupos de estudio al final de la intervención y al alta
| Estimulación combinada táctil, kinestésica y oral (n=22) | Estimulación oral (n=20) | p | |
|---|---|---|---|
| EPM fin de la intervención (semanas), media±DE | 34,2±0,3 | 34,1±0,4 | 0,319 |
| Días de vida posnatal al fin de la intervención, media±DE | 26,4±10,1 | 28,5±9,4 | 0,505 |
| Peso fin de la intervención (g), media±DE | 1.924,7±245,0 | 1.840,6±338,2 | 0,358 |
| Número de tomas de pecho al fin de la intervención, media±DE | 1,3±1,2 | 1,4±1,7 | 0,857 |
| Peso al alta hospitalaria (g), media±DE | 2.286,3±339,2 | 2.368,5±349,0 | 0,447 |
| Tipo de lactancia al alta hospitalaria, n (%)Materna exclusivaParcialArtificial | 11 (50,0)9 (40,9)2 (9,1) | 8 (40,0)12 (60,0)0 (0,0) | 0,542 |
DE: desviación estándar; EPM: edad posmenstrual.
Diferencias no significativas
Comprobamos que los RNPT del grupo ET+K+O conseguían la alimentación oral independiente 9 días antes que los del grupo de EO, siendo esta diferencia estadísticamente significativa (24,9±10,1 vs. 34,1±15,6 días; t=2,28; p=0,02) (fig. 2).
Para confirmar el efecto de la intervención sobre los días en alcanzar la alimentación oral independiente y evaluar si el peso al nacimiento y la edad gestacional podrían estar modulando ese efecto se realizó un análisis de covarianza, que confirmó que dichas covariables tenían efectos significativos (peso al nacimiento: F[1, 38]=5,79; p=0,021; edad gestacional: F[1, 38]=14,12; p=0,001) y que una vez controlado su efecto, la intervención seguía teniendo un efecto importante, significativo, en el tiempo en alcanzar la alimentación por succión: F(1, 38)=6,07; p=0,018.
Los RN prematuros del grupo ET+K+O consiguieron el alta hospitalaria 6 días antes que los del grupo de EO, si bien las diferencias no fueron significativas estadísticamente (tabla 3).
Características relacionadas con la alimentación y los días de ingreso hospitalario, en los 2 grupos de estudio
| Estimulación combinada táctil, kinestésica y oral (n=22) | Estimulación oral (n=20) | p | |
|---|---|---|---|
| Días de alimentación combinada (sonda nasogástrica y succión), media±DE | 9,6±8,6 | 12,0±7,8 | 0,36 |
| Días en alcanzar la alimentación oral desde inicio de la intervención, media±DE | 13,8±9,5 | 19,1±10,4 | 0,09 |
| Peso al alcanzar la alimentación oral independiente (g), media±DE | 1.919,3±241,9 | 2.015,2±397,6 | 0,36 |
| Días de ingreso hospitalario, media±DE | 39,0±15,3 | 45,3±17,6 | 0,21 |
DE: desviación estándar.
Al ser dados de alta, el 50% de los RN del grupo de ET+K+O (11 RN) y el 40% del grupo de EO (8 RN) estaban con lactancia materna exclusiva; la mayoría tomaban leche materna extraída (9 en el grupo ET+K+O y 6 en el grupo EO). Las diferencias entre ambos grupos no fueron significativas (tabla 2).
DiscusiónEn nuestro estudio, llevado a cabo en 2 grupos de RNPT entre 27 y 32 semanas de gestación, comprobamos que la intervención combinada de estimulación sensoriomotora táctil, kinestésica y oral permite alcanzar antes la succión oral independiente, en comparación con la EO sola. Por motivos éticos se decidió no establecer un grupo control sin intervención, pues se sabe que la EO acorta el tiempo de transición de la alimentación por sonda nasogástrica a la alimentación por vía oral de forma independiente29,30, por lo que consideramos que no sería correcto privar de esta intervención a un grupo de RN.
Desarrollamos nuestro estudio en una muestra de RN muy pretérmino (27-32 semanas de edad gestacional), que presentan unas tasas de hospitalización prolongadas, entre otros factores, como consecuencia de la dificultad para lograr una ingesta oral adecuada1, por lo que constituyen un grupo en el que es importante identificar intervenciones eficaces para mejorar la alimentación oral.
Efecto del programa de intervención combinada sobre el tiempo en alcanzar la alimentación oral independienteLa mayoría de los estudios previos evalúan el efecto de la EO en RN prematuros frente a un grupo control sin intervención18. Son escasos los estudios que, como el nuestro, comparan el efecto de la estimulación combinada frente a la EO sola en lograr la alimentación oral independiente. En 3 estudios realizados por el mismo equipo31–33 se comparan 4 grupos de RNPT que recibieron: estimulación táctil/kinestésica, EO, ET+K+O combinadas, y un grupo control, sin intervención. Comprobaron que las intervenciones de estimulación combinadas (ET+K+O) tenían un efecto mayor sobre la transición hacia la alimentación oral, las habilidades de alimentación31,33 y la coordinación succión-deglución y respiración-deglución32, si bien todas ellas, cuando se utilizaban independientemente, mejoraban las habilidades de alimentación frente al grupo control.
Otros autores que utilizan combinaciones de intervenciones diferentes a la de nuestro estudio también constatan una mayor eficacia de los programas de estimulación combinada que la no intervención. Rustam et al.34 comparan un grupo control de 55 RNPT con un grupo de intervención de 53 RNPT, de menos de 33 semanas de EG, sometido a diferentes terapias de estimulación sensoriomotriz: fisioterapia a través de técnicas de alineación y flexión corporal, estimulación orofacial y maniobras para mejorar la coordinación de la succión-deglución-respiración, terapia ocupacional y terapia psicomotora dirigida al control ambiental y la implicación de los padres en las intervenciones. Comprobaron que los RN sometidos a más de una sesión de cualquier tipo de terapia lograban la alimentación oral en un tiempo significativamente menor que los RN del grupo control. Nadar et al.35, en un grupo de 64 RN prematuros de más de 32 semanas de edad gestacional sometidos a un programa de fisioterapia (que incluía masaje, movilizaciones y EO durante 5 días), comprueban una mejora en la ganancia de peso y la coordinación succión-deglución en comparación con un grupo de igual tamaño sometido a estimulación multisensorial (auditiva, visual, vestibular y táctil).
En una reciente revisión sistemática36 en la que se incluyen 19 estudios (15 aleatorizados, uno cuasialeatorizado y 3 ensayos clínicos cruzados), se agruparon los tipos de intervención en 6 categorías: succión no nutritiva con chupete, succión no nutritiva con refuerzo auditivo, estimulación sensoriomotora, apoyo oral (soporte de mejillas y mentón durante las sesiones de alimentación), intervención combinada (sensoriomotoras más succión no nutritiva o EO) y succión nutritiva dirigida a facilitar los mecanismos de deglución (introduciendo bolos de leche en la lengua del prematuro durante 15min o mediante un dispositivo para mantener un flujo de leche continuo en la boca durante 20min). Los autores concluyen que toda esta variedad de intervenciones, basadas en diferentes principios y metodologías, son efectivas para mejorar la succión, si bien las intervenciones basadas solo en succión no nutritiva obtienen peores resultados. La succión no nutritiva con chupete ofrece beneficios para el RN prematuro, como su efecto para reducir el estrés y el dolor, especialmente cuando se combina con otros procedimientos analgésicos, como la administración de sacarosa27, pero es menos eficaz para mejorar la succión y puede interferir con la alimentación al pecho, ya que el mecanismo de succión es diferente27. Por ello se recomienda, en vez del chupete, utilizar el dedo enguantado para estimular la succión no nutritiva, como en nuestro estudio, ya que se ha comprobado que mejora el sellado labial y los movimientos peristálticos linguales37.
La mayor eficacia de la estimulación combinada (ET+K+O) encontrada en nuestro estudio y en otros previos31–33 se podría atribuir a que las intervenciones sensoriomotoras mejoran los estados de alerta y la maduración de las estructuras neuronales que regulan el control postural de la cabeza y el cuello y la coordinación entre respiración y deglución y, en consecuencia, tienen un efecto positivo en las habilidades de alimentación del lactante.
Efecto del programa de intervención sobre la duración de la estancia hospitalariaLa mayoría de los estudios previos comparan el efecto de la EO frente a un grupo control sin intervención, en la duración de la estancia hospitalaria. Tanto los realizados con una muestra pequeña30,38 como los que incluyen una muestra más amplia de RNPT10,39 encuentran que la duración de la hospitalización fue significativamente menor en el grupo de EO. Por el contrario, Bache et al.39,40 constatan que si bien el programa de EO tiene un efecto positivo en la lactancia materna, no acorta la duración de la estancia hospitalaria.
En una revisión sistemática de la Biblioteca Cochrane realizada por Greene et al.17, que incluyó 19 ensayos controlados aleatorizados y cuasialeatorizados que comparan el efecto de la EO con el de estimulación no oral, o no intervención, en la duración de la estancia hospitalaria y el tiempo de transición a la alimentación oral, se constata que la EO reduce la duración de la hospitalización y la transición a la alimentación oral, comparada con las cuidados estándar y con la estimulación no oral, si bien los autores llaman la atención sobre la baja calidad metodológica de muchos de los estudios incluidos en la revisión, por lo que sus resultados se deben interpretar con precaución.
El programa de estimulación táctil y kinestésica seguido en nuestro estudio es una modificación del que desarrollaron Field et al. en 198641. Estos autores comparan 20 RNPT sometidos a 3 sesiones de 15min de estimulación al día, durante 10 días, con un grupo control de otros 20 RNPT sin intervención, comprobando que se acorta la estancia hospitalaria en 6 días. En nuestro estudio, por razones éticas, como se ha señalado anteriormente, no incluimos grupo control sin intervención. Cuando comparamos la estimulación combinada (ET+K+O) frente a EO sola, comprobamos la misma reducción de la estancia hospitalaria observada en el estudio de Field et al. (6 días), pero sin que las diferencias fueran significativas.
Otros estudios que, como el nuestro, comparan el efecto de la estimulación combinada frente a la EO en la duración de la estancia hospitalaria31–33 no encuentran un efecto significativo en la reducción del tiempo de hospitalización.
Como limitaciones de este estudio podemos señalar el hecho de que el tamaño muestral se determinó mediante un muestreo no probabilístico de conveniencia, lo que limita la generalización de los resultados. Otra posible limitación de nuestro estudio es que por sus características (intervención de EO o combinada) el doble ciego resultó imposible. Solamente la persona encargada del análisis de datos desconocía la intervención que recibieron los grupos en estudio. Por último, en nuestro estudio no se pudo valorar la contribución del efecto individual de la estimulación kinestésica y táctil, ya que se aplicó de forma combinada. En cualquier caso, los resultados de este estudio pueden tener utilidad clínica para optimizar el cuidado de estos pacientes al acortar el tiempo de transición de la alimentación con sonda a la alimentación oral.
ConclusionesLos resultados de este estudio indican que las intervenciones combinadas de estimulaciones sensoriomotoras táctiles, kinestésicas y orales pueden tener un efecto mayor que la EO sola, logrando una reducción significativa en los días en alcanzar la alimentación oral independiente, con lo que ello representa de mejora en las condiciones vitales de los RNPT. También conseguirían disminuir la estancia hospitalaria, si bien las diferencias en este parámetro no fueron significativas.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.
Parte de los resultados de este estudio fueron presentados en el VI Congreso Internacional de Enfermería Pediátrica, Valencia 16-18 de mayo de 2018.