Caso clínico
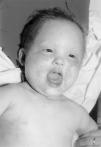
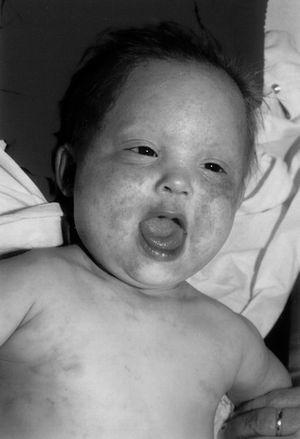
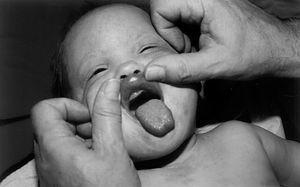
Paciente varón de 17 meses que consultó por presentar desde los 4 meses de vida placas eccematosas en tronco, extremidades y área genital. Refiere sudoración normal, aunque nunca excesiva. No presentó episodios de fiebre de origen desconocido. Diagnosticado de dermatitis atópica realizó tratamiento con emolientes, antihistamínicos orales y corticoides tópicos en ciclos discontinuos. En la exploración física presentaba piel seca, máculas eritematosas rasposas al tacto en mejillas, frente, cara anterior del tronco y superficies de extensión de las extremidades. Algunas de estas lesiones presentan zonas de liquenificación. En la cabeza destaca la presencia de un pelo ralo y fino (fig. 1), una facies con cejas disminuidas de espesor, reducción del número de pestañas, nariz estrecha en la punta, tercer pliegue de Dennie Morgan y labio inferior grueso. No muestra dentición (fig. 2). Ojos, genitales, uñas y mamilas dentro de la normalidad.
Figura 1. Aspecto de la cabeza. Reproducido con autorización.
Figura 2. Ausencia de dentición. Reproducido con autorización.
Una ortopantomografía realizada revela la falta de numerosos alvéolos dentarios.
Dentro de los antecedentes personales del paciente no existía ningún dato anómalo: gestación de 37 semanas sin incidencias, parto normal, peso 2.580 g, talla 48 cm y perímetro cefálico 32,5 cm, con período neonatal sin incidencias.
Entre los antecedentes familiares cabe destacar que la madre, abuela y tías maternas presentaban retención de la dentición caduca y piel seca de forma generalizada.
En la actualidad presenta un peso en el percentil 15 (P15), con talla en P55, con un desarrollo psicomotor normal y sigue tratamiento con cremas hidratantes y corticoides tópicos, a pesar de los cuales persiste piel seca en todo el cuerpo con aparición de forma intermitente de placas de eccema.
Pregunta
¿Cuál es su diagnóstico?
Displasia ectodérmica hipohidrótica
La displasia ectodérmica hipohidrótica (DEH) o síndrome de Christ-Siemens-Touraine es la forma más frecuente de las llamadas displasias ectodérmicas: síndromes de carácter congénito, en los que se ven afectados uno o varios componentes derivados del ectodermo y que no presentan un curso progresivo1. En 1994 se clasificaron las displasias ectodérmicas en 154 síndromes y 11 subgrupos según la afectación clínica2, estimándose su frecuencia en alrededor de 7 por cada 100.000 recién nacidos3.
Los primeros 2 casos de DEH fueron descritos por Thurnam en 18484, y su transmisión genética se produce de forma recesiva ligada al cromosoma X, portando el gen responsable las mujeres y padeciendo la enfermedad los hombres, aunque las madres portadoras padecen en un alto porcentaje algún rasgo característico de la enfermedad. El gen responsable de la DEH se sitúa en el locus q12-q13 del cromosoma X, constando de 12 exones, siendo ocho de ellos encargados de codificar una proteína transmembrana (EDA-A) involucrada en el desarrollo ectodérmico, cuyas mutaciones originan la patología que caracteriza dicha enfermedad5.
Los pacientes con DEH presentan disminución o ausencia de las glándulas sudoríparas, alteraciones en la epidermis y en sus anejos, tanto en el pelo como en las uñas. Se caracterizan por presentar piel suave y fina, hipotricosis generalizada (que afectan también a cejas y pestañas), hipohidrosis que conlleva una intolerancia al calor que puede ser causa de fiebre de origen desconocido e incluso hiperpirexia6, anomalías dentarias tanto en número como en tamaño y una facies que se caracteriza por rasgos como nariz en silla de montar, arcos supraciliares prominentes, orejas puntiagudas de baja implantación, profusión del labio inferior y pigmentación periorbitaria1. Otros rasgos que se han observado en la DEH han sido la presencia de uñas distróficas, alteración en las glándulas mamarias, rinorrea crónica, asma, afonía, eccema, talla baja, retraso mental, otitis, infecciones respiratorias, panuveítis bilateral7 y aplasia tibial8.
El diagnóstico de la DEH se basa fundamentalmente en la sintomatología y en el estudio genético, siendo la clave la disminución o falta de sudoración cuando la temperatura corporal se eleva1. También se puede realizar el diagnóstico prenatal de forma invasiva (biopsia de piel fetal o estudio genético de vellosidades coriónicas) o no invasiva, mediante ultrasonografía tridimensional identificando las características faciales a partir de la semana 30 de gestación9. Durante las primeras semanas de vidas es complicado reconocer la presencia de DEH en el recién nacido, y es importante pensar en ella en los casos de aparición de fiebre de origen desconocido o hiperpirexia como diagnóstico diferencial frente a la sepsis neonatal, con los beneficios que esto conlleva en cuanto a la realización de medidas diagnósticas y terapéuticas6.
El tratamiento de la DEH se basa en medidas sintomáticas que mantengan la hidratación de piel y mucosas, con cuidados de la piel con productos hidratantes y uso de corticoides tópicos en casos de lesiones irritativas o dermatitis atópica. El tratamiento de las alteraciones dentales debe ser individualizado dependiendo de la gravedad del caso, de acuerdo con la edad y desarrollo dental del individuo, con realización de un seguimiento continuo. Por último, cabe destacar la posibilidad de usar el factor de crecimiento epidérmico en los primeros 2 meses de vida como medida de activación y desarrollo de las glándulas sudoríparas10.