Introducción
El síndrome de Cushing endógeno es consecuencia de la exposición crónica a un exceso de glucocorticoides producida por la corteza suprarrenal. Puede deberse en el 80-85 % de los casos a un exceso de producción de adrenocorticotropina (ACTH) debido generalmente a un adenoma hipofisario corticotropo. Se denomina entonces enfermedad de Cushing, es menos frecuente y se debe a un tumor extrahipofisario productor de ACTH ectópico o más raramente a un tumor secretor de hormona liberadora de corticotropina (CRH). El síndrome de Cushing, así mismo, puede ser independiente de ACTH (15-20 %), resultado de un exceso de producción de cortisol por tumores unilaterales adrenales benignos o malignos o por hiperplasia suprarrenal bilateral 1-4.
La sospecha del síndrome de Cushing se basa en el cuadro clínico, con la presencia de obesidad troncular, acumulación de grasa supraclavicular, estrías cutáneas, debilidad muscular proximal, fatigabilidad, hipertensión, intolerancia a la glucosa, alteraciones menstruales y neuropsicológicas 1-3.
Sin embargo, la presencia de manifestaciones clínicas floridas no siempre está presente, y la sospecha clínica debe confirmarse con los estudios hormonales, de tal forma que se propone la realización de pruebas de cribado, y sólo si éstas resultan positivas, realizar otras pruebas de confirmación de la hipersecreción esteroidea 5-7.
Dentro de las pruebas de cribado, se han propuesto la determinación de cortisol libre en orina de 24 h en tres determinaciones sucesivas así como la supresión con 1 mg de dexametasona en dosis única nocturna con posterior medición de cortisol plasmático matutino (8-10 h). De esta forma, ante la presencia de alteraciones en estas pruebas, deben seguirse de otras pruebas de confirmación tales como medición del ritmo diario de cortisol con pérdida del mismo, supresión durante 2 días con dexametasona (0,5 mg cada 6 h durante 48 h) combinado con estímulo post-CRH o vasopresina, medición de ACTH para realizar el diagnóstico diferencial y, por último, supresión con elevadas dosis de dexametasona (2 mg/6 h durante 48 h o dosis única de 8 mg nocturno) 8-11.
Recientemente, se ha introducido la determinación de cortisol salival como indicador del síndrome de Cushing debido a su correlación con los valores obtenidos de cortisol plasmático. La determinación de cortisol salival nocturno se ha propuesto como una manera sensible y específica de cribado de síndrome de Cushing, así como la pérdida del ritmo circadiano del mismo en saliva 12,13. Sin embargo, todavía existen controversias y son necesarios más estudios y ensayos validados antes de que la determinación de cortisol en saliva pueda sustituir las determinaciones de cortisol plasmático 14,15.
Por su parte, la aparición de síndrome de Cushing endógeno en niños es una entidad clínica muy poco frecuente y en la que la determinación del cortisol en saliva todavía ofrece muchas dudas respecto al tratamiento y utilidad de la misma.
Observación clínica
Una niña de 14 años es remitida a la consulta de endocrinología por sospecha de hipercortisolismo endógeno. La paciente refiere un cuadro de aproximadamente 9 meses de evolución de astenia, ganancia ponderal de 10 kg, debilidad muscular en miembros inferiores, amenorrea de 6 meses de duración, así como estado de ánimo deprimido y disminución del rendimiento escolar. La paciente no presenta ningún antecedente familiar ni personal de interés. Su desarrollo puberal es normal previo, talla final de 167 cm y menarquia a los 12 años. A la exploración física destaca la presencia de una obesidad de predominio troncular, equimosis en miembros superiores, estrías rojo-vinosas en el abdomen, aparición de telangiectasias, acné y eritema facial, signos de miopatía distal y acumulación de grasa en región supraclavicular y cervical posterior.
En la bioquímica sanguínea destaca la presencia de glucosa 110 mg/dl, sodio 140 mEq/l, potasio 3,8 mEq/l y bicarbonato 24 mmol/l. El resto de determinaciones no muestran alteraciones. En el hemograma se aprecia una leucocitosis de 13.000 leucocitos/μl con neutrofilia (95 % neutrófilos) y eosinopenia (0,01 % eosinófilos). Se determinó de forma ambulatoria cortisoluria en tres determinaciones de orina de 24 h con resultados de 900, 800 y 980 μg/orina de 24 h (límite normalidad: 48-300 μg/orina de 24 h), y cortisol plasmático a las 8:00 h 1 mg de dexametasona nocturna de 25,5 μg/dl (límites de normalidad: 4,5-24 μg/dl).
Por otra parte, se determinó cortisol salival nocturna que resultó 1,9 μg/dl (límites de la normalidad 0,03-0,13 μg/dl).
Ante la sospecha clínica y bioquímica de síndrome de Cushing se realiza ingreso hospitalario con determinación de ritmo de cortisol a las 8:00 y 23:00 h en tres ocasiones con valores de 21, 13,7 y 27 μg/dl y 14, 23,7 y 18,5 μg/dl, respectivamente.
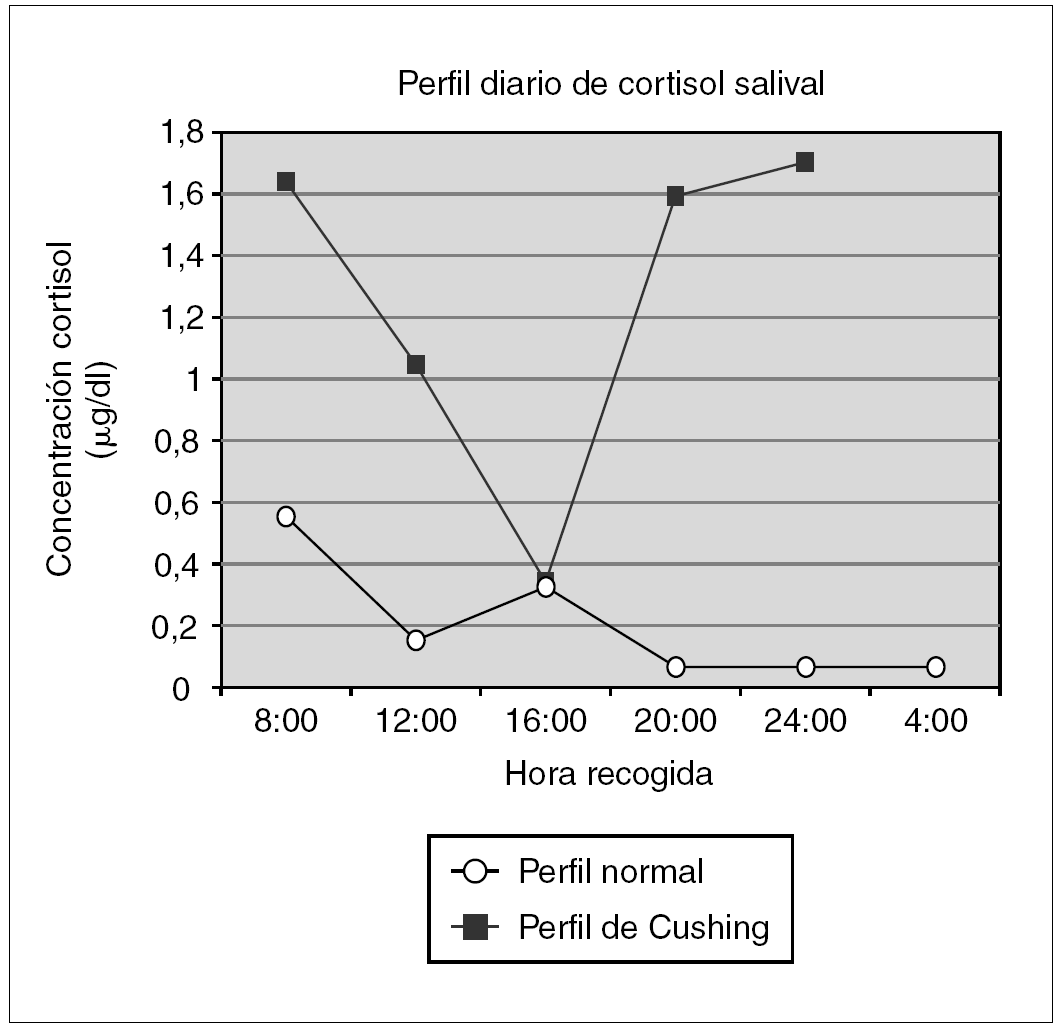
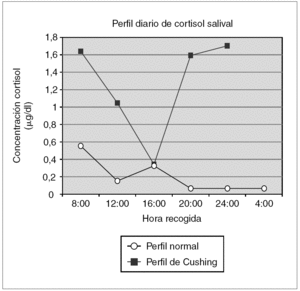
Simultáneamente, se determina el valor de cortisol salival en ritmo circadiano (a las 8:00, 12:00, 16:00, 20:00 y 24:00 h), que evidencia la pérdida del ritmo circadiano del mismo (fig. 1).
Figura 1.Ritmo circadiano de cortisol salival en paciente con síndrome Cushing frente a ritmo en población normal.
Así mismo, se realiza supresión con dexametasona 0,5 mg/6 h durante 48 h con posterior determinación de cortisol plasmático. El resultado es de 17,7 μg/dl y postestimulación con vasopresina 1 μg se obtiene un valor de 25 μg/dl.
Se determinan las concentraciones de ACTH en tres ocasiones con unos valores de 18, 20,8 y 23 pg/ml, respectivamente (límites de normalidad de 9-52 pg/ml), lo que demuestra la presencia de enfermedad de Cushing ACTH dependiente.
A continuación se determina el valor de cortisol plasmático a las 8:00 h posdosis única de 8 mg de dexametasona en dosis nocturna a las 23.00 h con una supresión correcta con valores de cortisol de 2 μg/dl.
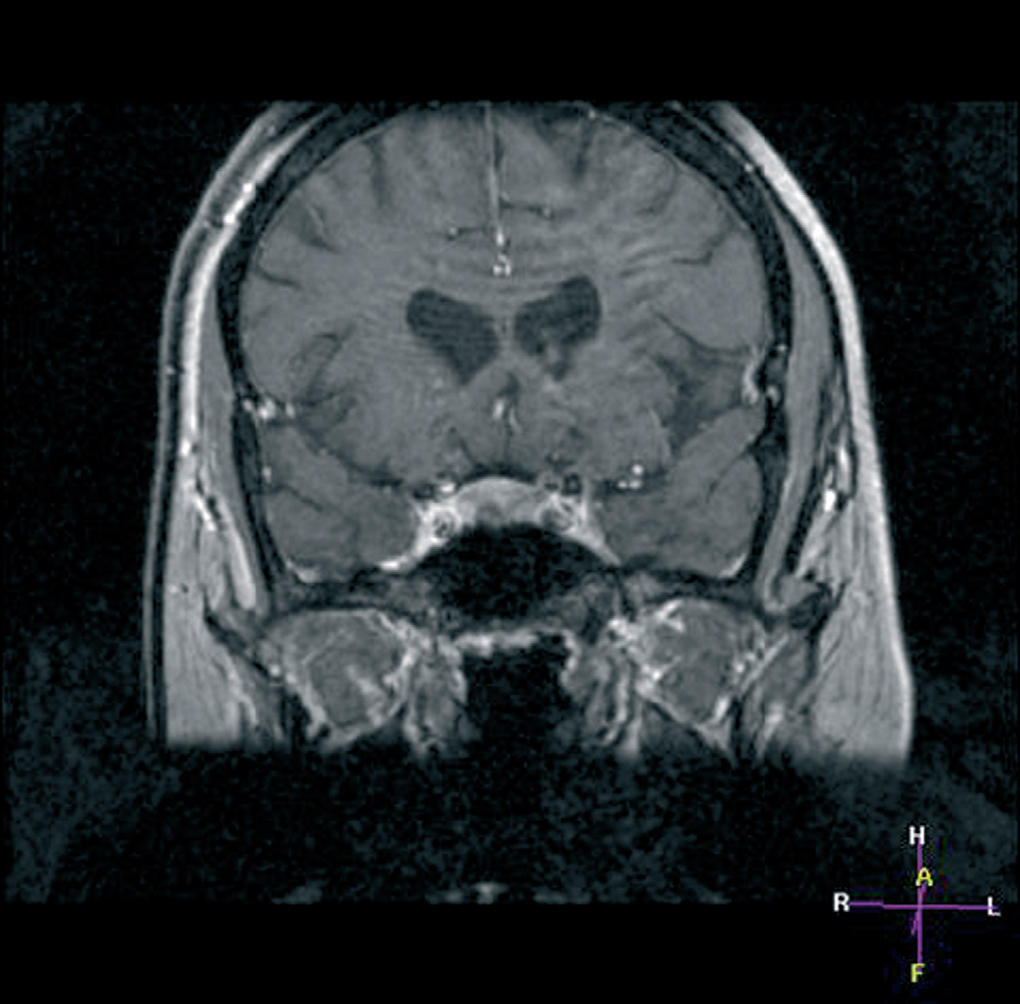
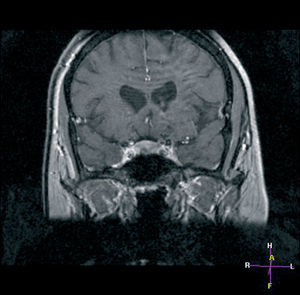
Por último, se realizó una una resonancia magnética (RM) hipofisaria que evidenció un microadenoma hipofisario de 0,6 mm en hemihipófisis derecha e inferior (fig. 2).
Figura 2.RM hipofisaria. Corte coronal donde puede apreciarse el microadenoma hipofisario causante de la enfermedad de Cushing.
Con el diagnóstico de enfermedad de Cushing por microadenoma hipofisario se inició tratamiento con ketoconazol en dosis creciente de hasta 600 mg/día con buena tolerancia al mismo, con normalización de las concentraciones plasmáticas de cortisoluria de 24 h, con posterior intervención neuroquirúrgica que evidenció tumoración hipofisaria derecha adherida a seno cavernoso derecho, que en la anatomía patológica presentó inmunotinción positiva fuerte para ACTH. Esto confirmaba el diagnóstico de enfermedad de Cushing.
Discusión
El síndrome de Cushing presenta unas características clínicas y bioquímicas muy complejas, junto con un diagnóstico de gran complejidad. Una de las determinaciones realizadas más recientemente es la del cortisol salival. Su elevada sensibilidad y especificidad en el diagnóstico han sido propuestas para el cribado del síndrome de Cushing tanto mediante determinación de cortisol salival nocturno, como en la confirmación del mismo la pérdida del ritmo circadiano 12-15.
Por su parte, el síndrome de Cushing en niños es una entidad poco frecuente, en la que el diagnóstico debe seguir los pasos de una forma similar a la forma de adultos 1-8. En estos casos, la determinación de cortisol salival podría suponer una herramienta útil para el diagnóstico. Sin embargo, su uso en niños está poco validado y todavía precisa de mayores estudios para permitir su uso.
En nuestro caso, la niña afectada presentaba un cuadro clínico muy sugestivo de síndrome de Cushing. Se realizó un estudio inicialmente de cribado ambulatorio con la determinación de cortisoluria en orina de 24 h y cortisol postadministración de una dosis única de 1 mg de dexametasona nocturna que confirmó la presencia de hipercortisolismo endógeno. Durante el estudio de confirmación hospitalario, se constató la pérdida del ritmo circadiano de cortisol, así como la falta de supresión de cortisol con el test de frenado en dosis baja de dexametasona (0,5 mg/6 h durante 48 h), su estimulación posvasopresina y la presencia de ACTH detectable, que evidenció la presencia de enfermedad de Cushing ACTH dependiente. Por otra parte, la supresión de cortisol con dosis altas de dexametasona (8 mg en dosis única nocturna) y la presencia de un microadenoma hipofisario confirmaron el origen hipofisario del mismo, como posteriormente se demostró con el estudio histológico.
La determinación de cortisol salival en nuestra paciente fue de utilidad, en el cribado de confirmación del mismo por la pérdida de ritmo circadiano.
De tal forma, esta determinación no cruenta pudo utilizarse de forma sensible y específica tanto para el cribado como para la confirmación del síndrome de Cushing en niños, situación que hasta la fecha había sido comunicada en pocas ocasiones 13,14.
En conclusión, la determinación de cortisol salival nocturno y la pérdida de su ritmo circadiano es una herramienta útil para el diagnóstico de síndrome de Cushing en niños, y su uso permite disponer de una determinación incruenta muy sensible y específica y, por tanto, útil para su diagnóstico.
Correspondencia: Dr. P. López Mondéjar.
Unidad Endocrinología-Medicina Interna. Hospital General Universitario de Elche.
Huerto y Molinos, s/n. 03202 Elche. España.
Correo electrónico: lopez_pedmon@gva.es
Recibido en agosto de 2005.
Aceptado para su publicación en diciembre de 2005.