423
DENSIDAD MINERAL ÓSEA EN PACIENTES PEDIÁTRICOS TRATADOS CON ANTICONVULSIVANTES
A. Molina Carballo, E. Narbona López, B. Sevilla Pérez, E. Pita Calandre, R. Santana Delgado y A. Muñoz Hoyos
Hospital Universitario San Cecilio, Granada, Universidad de Granada, Granada.
Introducción: Desde el abandono de los antiepilépticos clásicos (fenobarbital, difenilhidantoína)como fármacos de primera línea en el tratamiento de la epilepsia en pediatría, no se había prestado atención a la posible repercusión de valproato sódico, carbamazepina y los nuevos anticonvulsivantes, sobre el metabolismo mineral óseo. Aportaciones recientes, fundamentalmente en adultos, aportan al respecto datos contradictorios.
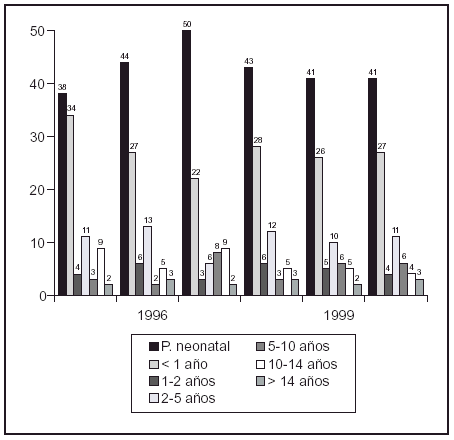
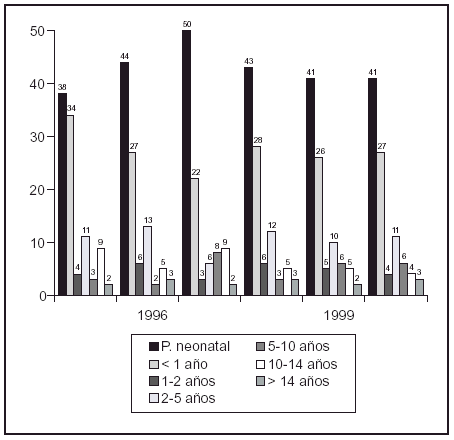
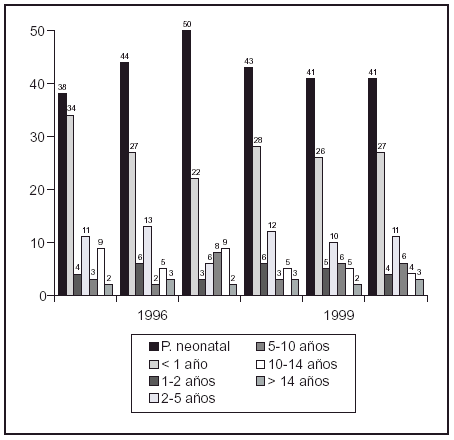
Objetivos: Valoración transversal del contenido y densidad mineral ósea en niños de cualquier edad tratados a largo plazo con antiepilépticos.
Material y método: 106 niños divididos en dos grupos de estudio a los que se aplicó idéntica metodología. A) Control. 26 niños sanos, hermanos todos ellos de alguno de los pacientes incluidos en el grupo problema. Previo consentimiento informado, y como un "examen en salud" y para permitir una más adecuada valoración de los datos obtenidos de los pacientes tratados. B) Problema. 80 niños en terapia con antiepilépticos, 75 de ellos con una actividad física y desarrollo psicomotor normal. Se realizó una densitometría ósea (L2-L4)-Hologic QDR-4500. Estadística: Básica, comparación medias, ANOVA2 (tipo tratamiento, duración)
Resultados:
Discusión: Comparados con un grupo control formado por niños sanos con una carga genética y una alimentación similar, los pacientes pediátricos tratados con antiepilépticos muestran unos parámetros densitométricos totalmente equiparables. El ritmo de aposición ósea sigue una curva superponible a las previamente publicadas en éstas edades.
424
POSIBLE MECANISMO DE INFECCIÓN DE CÉLULAS NEURONALES POR EL VIH-1
S. Álvarez Losada, C. Cantó-Nogués, M.Á. Muñoz-Fernández
Hospital General Universitario Gregorio Marañón, Madrid.
Antecedentes: El VIH-1 infecta el sistema nervioso central y juega un papel directo en la patogénesis de la demencia asociada a SIDA. Sin embargo, el mecanismo por el que el VIH-1 puede infectar neuronas continúa siendo un tema que suscita una gran controversia y por lo tanto sigue siendo muy poco entendido
Objetivo: Determinar el mecanismo de entrada del VIH-1 sobre líneas celulares de neuroblastoma
Material y métodos: Se utilizaron dos líneas de neuroblastoma, las líneas celulares SK-N-MC y SK-N-SH que son susceptibles a la infección por aislados virales tanto X4 como R5 tal y como se demuestra tanto por medida de p24 como por RT-PCR del ARN viral. Para identificar el receptor, primero se testó la expresión en superficie de receptores previamente descritos como el CD4, la nucleolina, el galactosilceramida (GalC) y los receptores de quimiocinas como el CCR1, CCR5 y CXCR4, tanto por citometría como por RT-PCR. Se realizaron experimentos de bloqueo mediante pretratamiento con quimiocinas y anticuerpos monoclonales frente a correceptores antes de la infección con diferentes aislados virales del VIH-1.
Resultados: Las células de neuroblastoma no expresan CD4 y expresan bajos niveles de GalC o nucleolina. Además, anticuerpos contra cualquiera de estas moléculas no bloquearon la infección de las células de NB. Estas líneas celulares expresan niveles variables de CCR5, CCR1 y CXCR4. El pretratamiento con C-C quimiocinas (MIP-1(, MIP-1(, RANTES, Eotaxin y MCP-1) y la C-X-C quimiocina (SDF-1(), no bloqueó la infección de forma significativa. De modo interesante, el heparan sulfato exógeno (HS) fue capaz por si solo de bloquear la infección del VIH-1 y este efecto se potenció con RANTES o SDF en la infección con los aislados R5 y X4 respectivamente. Además, el tratamiento con anticuerpos monoclonales específicos anti-CCR5 y anti-CXCR4 disminuyó significativamente la infección.
Conclusión: Nuestros resultados indican claramente que las células neuronales pueden ser infectadas "in vitro" y que la entrada implica un mecanismo dependiente de receptores de quimiocinas e independiente de CD4.
425
POSIBLES MARCADORES DE NEUROPATOGÉNESIS DEL NEUROSIDA PEDIÁTRICO: LINFOPENIA T CD8+ E INCREMENTO DE MONOCITOS CIRCULANTES
S. Sánchez-Ramón, J.M. Bellón Cano, S. Resino García, D. Gurbindo, J.T. Ramos Amador, C. Cantó-Nogués, M.C. Rodríguez-Sáinz y M.A. Muñoz-Fernández
Hospital General Universitario Gregorio Marañón, Madrid, Hospital 12 de Octubre, Madrid.
Antecedentes: La encefalopatía progresiva asociada al VIH (EP) es una complicación frecuente y devastadora de la infección por el VIH en la infancia, cuyos factores desencadenantes no se han definido aún.
Objetivo: Analizar posibles marcadores de neuropatogenia en la infección vertical por el VIH-1.
Métodos: Se estudiaron longitudinalmente 189 niños con infección vertical por el VIH desde el nacimiento, de los cuales 58 reunieron criterios de EP según la Asociación Americana de Neurología. Se analizaron las características demográficas al nacimiento y los parámetros clínicos, inmunológicos y virológicos en los primeros meses de vida y previamente al desarrollo de la sintomatología neurológica, comparándose con respecto a un grupo de 28 niños infectados verticalmente en cualquier categoría clínica y con un grupo de 32 niños que progresaron a SIDA pero sin manifestaciones neurológicas.
Resultados: Una cifra de linfocitos T CD8+ < 25% en los primeros meses de vida implicó un riesgo relativo (RR) de progresar a EP de 4,0 veces mayor que los niños infectados por el VIH con CD8+ > 25% (IC 95%: 1,2; 13,9) (p = 0,02); y tras ajustar por tratamiento antiretroviral recibido. Un resultado llamativo fue el incremento significativo de los monocitos circulantes en porcentaje y cifras absolutas (p < 0,03, y < 0,001, respectivamente) inmediatamente antes de presentar la sintomatología neurológica frente a los valores una vez desarrollada la sintomatología (media, 3,5 ± 0,6 meses entre ambos estudios) y frente a los valores de niños infectados por el VIH en las tres categorías clínicas.
Conclusiones: Un descenso de linfocitos T CD8+ en los primeros meses de vida resultó ser un marcador predictivo de la progresión a EP. Un incremento significativo de monocitos circulantes precedió la sintomatología neurológica, sugiriendo su posible papel como factor desencadenante de la EP, y su posible utilización como marcador de neuropatogenia en la infección vertical por el VIH.
426
ALTERACIÓN SOMÁTICA Y GERMINAL DEL GEN TP53 EN MUESTRAS DE PACIENTES PEDIÁTRICOS AFECTOS DE OSTEOSARCOMA
A. Patiño-García, E. Sotillo-Piñeiro, M. Zalacaín-Díez, L. Gárate-Iturriagagoitia y L. Sierrasesúmaga
Universidad de Navarra, Pamplona.
El osteosarcoma (OS) es el tumor óseo más frecuente de la infancia y la adolescencia y, a nivel molecular, se caracteriza por diferentes y múltiples alteraciones en genes que regulan el ciclo celular, como TP53 y/o RB1. En el presente trabajo se analiza la presencia de alteraciones a nivel germinal y somático en el gen TP53 en pacientes afectos de OS.
Métodos: Se obtuvo ADN de sangre periférica de 76 OS (42 varones y 34 mujeres, edad mediana al diagnóstico: 13,13 (3,16 años) y de tejido tumoral de 41 de los pacientes. La pérdida de heterocigosidad (LOH) del gen TP53 se analizó mediante microsatélites localizados en la secuencia codificante del gen; la búsqueda de mutaciones mediante amplificación por PCR y posterior DGGE de los exones 5, 6, 7 y 8. Los productos alterados se secuenciaron. También se analizó ADN de sangre periférica de 136 voluntarios sanos sin historia de cáncer.
Resultados: Se detectó alteración del gen TP53 en 42,9% de las muestras de tejido (somáticas) y en 5,3% de las muestras de sangre periférica (germinales) (Tabla I). La edad media al diagnóstico de los pacientes con TP53 alterado (15,8 años) era estadísticamente mayor (p = 0,038) que la de los OS con TP53 normal (12,8 años).
Conclusiones: La presencia de alteraciones de TP53 en casi la mitad de nuestros pacientes, confirma su papel destacado en la carcinogénesis del OS. Además, 4 de nuestros pacientes eran portadores de alteraciones heredadas, frecuencia similar a la detectada en otras series. La diferencia en la edad de diagnóstico según exista alteración o no de TP53 (confirmada por otros autores), sugiere la existencia de diferentes subgrupos de tumores atendiendo al tipo de secuencia del gen TP53.
427
COMPARACIÓN EPIDEMIOLÓGICA Y PRONÓSTICA ENTRE OSTEOSARCOMAS CONDROBLÁSTICOS Y OSTEOSARCOMAS OSTEOBLÁSTICOS EN EDAD PEDIÁTRICA
A. Romero Montero, P. Bastero, E. Santamaría-Martínez, S. Aguilera-Albesa, E. Sotillo-Piñeiro, T. Barbosa Cachorro, P. Fiz Sánchez, A. Díez Suárez, Mirella Gaboli y L, Sierrasesúmaga
Clínica Universitaria de Navarra, Pamplona.
Antecedentes: Los osteosarcomas son los tumores óseos más frecuentes en el ámbito pediátrico y constituyen alrededor del 4% de las neoplasias infantiles. Más del 75% aparecen entre los 12 y 25 años, predominando en varones. La variante más común es la osteoblástica, presente en la mitad de los casos. La variante condroblástica representa una cuarta parte de los osteosarcomas.
Objetivo: Comparar las características epidemiológicas y pronósticas entre estas dos variantes de osteosarcomas.
Material y métodos: Se revisan 92 historias clínicas de niños diagnosticados de uno de estos dos tipos de tumores y tratados en nuestro centro entre los años 1983 y 2000. Se extraen datos referentes a la edad al diagnóstico, el sexo, la aparición y localización de metástasis, recidiva del tumor y remisión completa tras tratamiento quimioterápico y resección quirúrgica. Todos los niños siguieron el mismo protocolo terapéutico.
Resultados: De los 92 pacientes, 71 (77,17%) tenían diagnóstico de osteosarcoma osteoblástico y 21 (22,82%) de condrobástico. La edad al diagnóstico estaba comprendida entre 6 y 21 años para los dos grupos de tumores, con una media de 12,10 años. 38 (53,5%) de los 71 pacientes con variedad osteoblástica eran varones, mientras que 12 (57,1%) de los 21 pacientes con variedad condroblástica eran de sexo masculino. Aparecieron metástasis en 32 pacientes (45,1%) de los diagnosticados de osteoblástico y en 13 (61,9%) de los afectos de condroblástico. El lugar más frecuente de localización de las primeras metástasis en ambos grupos de tumores fue el pulmón. Se encontró recidiva en 14 (19,7%) pacientes con osteosarcoma osteoblástico frente a 9 pacientes (42,9%) con condroblástico. De los 71 pacientes con osteoblástico, permanecen vivos 51 (71,8%) frente a los 9 (42,9%) de los pacientes con condroblástico.
Conclusión: En nuestra serie de pacientes se observa que el osteosarcoma osteoblástico es más frecuente y presenta una mayor supervivencia que el condroblástico. El osteosarcoma condroblástico se comporta de forma más agresiva en estas edades, con mayor número de metástasis y de recidivas lo que condiciona menor supervivencia. No encontramos diferencias entre ambos en cuanto a la edad al diagnóstico ni en el sexo.
428
ANÁLISIS DESCRIPTIVO DE UNA SERIE DE PACIENTES PEDIÁTRICOS AFECTOS DE OSTEOSARCOMA CON METÁSTASIS PULMONARES
S. Aguilera-Albesa, E. Santamaría-Martínez, E. Sotillo-Piñeiro, A. Patiño-García y L. Sierrasesúmaga
Clínica Universitaria de Navarra, Pamplona.
El osteosarcoma (OS) es el tumor óseo más frecuente de la infancia y la adolescencia y supone el 4% de las neoplasias pediátricas en España. La presencia de metástasis al diagnóstico o durante la progresión de la enfermedad es un factor de mal pronóstico reconocido. En el presente estudio se analizan las localizaciones de las metástasis pulmonares de una serie de pacientes afectos de OS, y se relaciona con el desenlace y la supervivencia a la enfermedad.
Metodología: De un total de 106 pacientes se seleccionaron aquéllos que desarrollaron metástasis en algún momento durante su enfermedad (n = 43). Se clasificaron según el subtipo histológico del tumor (osteoblástico/condroblástico), según la localización de las metástasis en el pulmón (parénquima/pleural/central) y según si estas metástasis eran aisladas o aparecían simultáneamente en distintas localizaciones pulmonares. Cada grupo se relacionó con la supervivencia (en meses) y con el hecho de si los pacientes fallecían o sobrevivían a la enfermedad.
Resultados: En nuestra serie de OS se confirma la relación entre el subtipo condroblástico y un peor pronóstico (p = 0,027). La distribución de las metástasis según su localización se muestra en la tabla I. No existe relación entre la localización de las metástasis y el subtipo histológico ni con la supervivencia, pero si existe un incremento de la mortalidad, hasta 100%, en los casos en que la pleura se ve afectada, no así en el caso del parénquima o de la región central.
Tabla I: Localizaciones de las metástasis pulmonares de los pacientes afectos de OS.
Conclusiones: La afectación metastásica de la pleura en los pacientes pediátricos afectos de OS, parece ser un factor de mal pronóstico añadido al ya conocido de la presencia de metástasis pulmonares al diagnóstico o durante la enfermedad.