La ulceración se trata de la complicación más frecuente de los hemangiomas infantiles, produciéndose en el 15,8% de los mismos, habitualmente en el apogeo de la fase proliferativa. Existen múltiples herramientas terapéuticas para el manejo de los hemangiomas ulcerados, sin que se haya demostrado una mayor eficacia de ninguna de ellas. Presentamos nuestra experiencia en el tratamiento con láser de colorante pulsado asociado a propranolol en los hemangiomas infantiles ulcerados.
Material y métodosRealizamos un estudio observacional retrospectivo de pacientes con hemangioma infantil ulcerado que recibieron tratamiento con láser de colorante pulsado asociado a propranolol. Estudiamos 7 pacientes; 3 con hemangiomas en la zona labial y 4 en la zona del pañal. Asimismo, revisamos una cohorte de 5 niños con hemangiomas ulcerados de similares características que solo recibieron tratamiento con propranolol, curas tópicas y vendaje oclusivo.
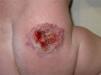
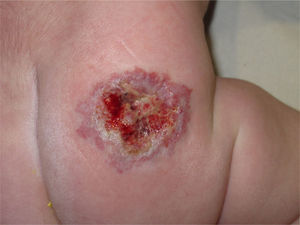
ResultadosEl tamaño medio de las úlceras fue de 1cm, con un tiempo medio de evolución previo al tratamiento de 2 semanas. En todos los casos había dolor y sangrado. Tras 2 semanas de tratamiento combinado con propranolol y láser, todas las úlceras se habían curado. El dolor desaparece tras la primera sesión de láser. Los pacientes con hemangioma ulcerado en la zona labial presentaron mejor respuesta que aquellos que lo presentaban en la zona del pañal. La cohorte de pacientes tratados únicamente con propranolol, curas tópicas y vendaje oclusivo precisaron un tiempo medio para la curación de 5,2 semanas.
ConclusionesNuestros resultados evidencian que el tratamiento combinado de láser de colorante pulsado y propranolol presenta un efecto sinérgico, acelerando la curación de los hemangiomas ulcerados. Se necesitarían más estudios, con un mayor número de pacientes, para confirmar estos datos.
Ulceration is the most common complication of infantile haemangioma, with 15.8% of them usually appearing in the proliferative phase. They can be managed in several ways. We present our experience in the treatment of ulcerated haemangioma with the combination of pulsed dye laser and propranolol.
Material and methodsA retrospective observational study was conducted on patients with ulcerated infantile haemangioma treated with pulsed dye laser in association with propranolol. The study included 7 patients, 3 cases in labial area and 4 cases in the nappy area. A review was also performed on a historical cohort of 5 children with ulcerated haemangiomas with the same features, but treated only with propranolol, topical agents and occlusive dressings.
ResultsThe median size of the ulcer was 1.0cm, and there was a mean time of onset pre-treatment of 2 weeks. Pain and bleeding was present in all patients. After 2 weeks of combined propranolol and laser treatment, all lesions were healed. The pain disappeared after the first laser session. Patients with ulcerative haemangioma in the labial area obtained a better response than patients with haemangioma in the nappy area. The cohort of patients treated with propranolol required a mean healing time of 5.2 weeks, with the addition of an occlusive dressing with ointment.
ConclusionsWe believe that our results suggest that combined treatment, laser and propranolol, has synergistic effects that accelerate the healing of ulcerated haemangioma, as observed in our patients. Further studies with larger numbers of patients are needed to confirm this fact.
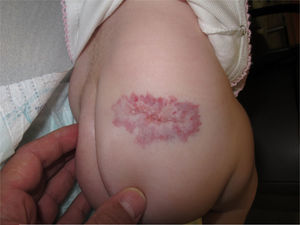
El hemangioma infantil es el tumor más frecuente en la infancia. Habitualmente no está presente en el momento del nacimiento y se caracteriza por una fase de proliferación rápida, seguida de una involución lenta y progresiva, que en ocasiones se prolonga a los 5 o 7 años de vida hasta su práctica desaparición. La evolución de estas lesiones suele ser benigna, sin embargo, algunos pacientes pueden presentar complicación de las lesiones, incluyendo la ulceración del hemangioma. Esto sucede aproximadamente en el 15% de los casos1–4. Existen algunos factores relacionados con la ulceración; parece que es más frecuente en hemangiomas de gran tamaño, de tipo mixto y distribución segmentaria, localizados en el labio inferior, el cuello, o la zona perianal. Un tratamiento temprano para prevenir el dolor y otras complicaciones es esencial5–7. La ulceración de las lesiones sucede en una edad media de 4 meses, en el apogeo de la fase proliferativa del hemangioma, y puede dar lugar a dificultad para la alimentación o el cuidado del niño, dependiendo de su localización.
El sangrado en relación con la ulceración aparece en el 41% de los casos, pero frecuentemente carece de significación clínica. Se produce infección en el 16%7. La curación de estas lesiones es, habitualmente, complicada4,7.
Desde 2008, con la descripción del uso de propranolol en el tratamiento del hemangioma infantil, el pronóstico de estos tumores ha cambiado de manera radical5–12. Ante la presencia de úlcera, se ha utilizado en monoterapia o en combinación con tratamiento tópico de pomadas con antibióticos, como la mupirocina, colorantes de base alcohólica como la eosina al 2%13, corticoides tópicos14, así como oclusivas con curas con plata o coloides. Aun así, la respuesta de estos tratamientos en las zonas descritas previamente es muy escasa. Otros betabloqueantes, como el timolol tópico15, se han utilizado de tratamiento, con similares resultados.
El uso del láser también ha sido descrito como opción terapéutica, tanto en el hemangioma como en el hemangioma ulcerado16–19.
Presentamos 7 casos de hemangiomas ulcerados tratados con propranolol oral en combinación con láser de colorante pulsado, obteniendo una rápida resolución de la ulceración.
Material y métodosPresentamos un estudio retrospectivo de 7 casos con hemangiomas infantiles ulcerados, 3 en el área labial y 4 en la zona del pañal. El tamaño medio de las úlceras fue de 1cm (±0,4), con una evolución previa al tratamiento de 2 semanas. Todas las úlceras tenían el mismo grado de profundidad, afectando a todo el espesor de la piel, pero sin llegar a músculo ni fascia, y pudiendo presentar esfacelos, equiparable al grado iii del Sistema de Clasificación Internacional de Ulceras por Presión de la European Pressure Ulcer Advisory Panel.
En todos los pacientes el dolor y el sangrado estaban presentes. Tras la obtención del consentimiento informado firmado por parte de los representantes legales, se inicia tratamiento con propranolol oral a dosis de 1mg/kg/24h dividido en 2 dosis, amparado en el uso compasivo de medicamentos. Añadimos tratamiento tópico con mupirocina en la zona de la úlcera en todos los pacientes, para evitar la contaminación bacteriana de la herida y estimular la curación. Se coloca cura oclusiva para evitar sangrado y disminuir el dolor. Se realiza revisión de los pacientes de manera semanal. Tras la primera semana de tratamiento con propranolol, se evidencia una mejoría del hemangioma en todos los pacientes, con cambios en su consistencia y en su coloración, de rojo intenso a tonos más apagados, por lo que se mantiene la misma dosis de propranolol, sin precisar un aumento de la misma. A pesar de esto, las úlceras no mejoran, y los pacientes continúan presentando dolor, lo que les produce molestias importantes durante la alimentación o en el cambio del pañal, en función de la localización del hemangioma.
Tras 2 semanas de evolución de la úlcera, se propone a los padres realizar tratamiento con láser, de manera coadyuvante al propranolol oral. Se realiza tratamiento con láser de colorante pulsado (Cynergy™, Cynosure, Boston, MA, EE. UU.) con 7mm de disparo, de 7 a 9 jul/cm2 y pulsos de 0,5 a 2mseg. El procedimiento se realiza bajo anestesia tópica con pomada de lidocaína.
Se revisa, asimismo, una cohorte histórica de 5 pacientes con hemangiomas ulcerados de similares características tratados con propranolol y mupirocina tópica. Este grupo precisó una media de 5,2 semanas hasta la curación de la úlcera (tabla 1).
Diferencia entre ambas cohortes
| Paciente | Localización | Tamaño de la úlcera (cm) | Tratamiento | Tiempo de curación (semanas) |
|---|---|---|---|---|
| Cohorte histórica | ||||
| 1 | Espalda | 1,5 | Propranolol | 6 |
| 2 | Pierna | 2,3 | Propranolol | 4 |
| 3 | Labio | 0,8 | Propranolol | 5 |
| 4 | Labio | 0,7 | Propranolol | 6 |
| 5 | Área pañal | 1,4 | Propranolol | 5 |
| Cohorte prospectiva | ||||
| 1 | Labio | 0,6 | Láser+propranolol | 2 |
| 2 | Labio | 1,1 | Láser+propranolol | 2 |
| 3 | Labio | 0,8 | Láser+propranolol | 1 |
| 4 | Área pañal | 1,2 | Láser+propranolol | 2 |
| 5 | Área pañal | 1,3 | Láser+propranolol | 1 |
| 6 | Área pañal | 0,9 | Láser+propranolol | 2 |
| 7 | Área pañal | 1,1 | Láser+propranolol | 2 |
No existen diferencias estadísticamente significativas en el tamaño de las úlceras entre ambos grupos de tratamiento, por lo que son comparables respecto a esta variable (p>0,05).
ResultadosTodos los pacientes tratados con láser y propranolol presentaron desaparición del dolor de manera inmediata tras la primera sesión de láser. No se produjo sangrado ni durante ni después de la sesión de láser. La mejoría de la úlcera era evidente en el primer control, una semana después de haber realizado la sesión de láser.
Tras un tiempo medio de 1,7 semanas de terapia combinada de láser y propranolol, todas las lesiones, de todos los pacientes, estaban curadas (figs. 1 y 2). Los pacientes con hemangioma ulcerado en el área labial tuvieron mejor respuesta al tratamiento con menor número de sesiones láser, con una media de una sesión, que aquellos pacientes con hemangioma ulcerado en el área del pañal, que precisaron una media de 2 sesiones de láser para una recuperación total, aunque no existen diferencias estadísticamente significativas (p>0,05).
Con un tiempo medio de 6 meses, no observamos recurrencia de las lesiones.
En la cohorte histórica de pacientes tratados solo con propranolol, todos los pacientes precisaron tratamiento analgésico hasta la curación completa de la úlcera, así como la aplicación de mupirocina tópica y vendaje oclusivo. Esto no era posible en todas las localizaciones. Observamos un tiempo medio hasta la curación de la úlcera de 5,2 semanas. El hemangioma también presentaba mejoría, al mismo tiempo que la úlcera.
Se realiza comparación estadística entre ambas cohortes mediante el test de Mann-Whitney, encontrando diferencias estadísticamente significativas en el tiempo necesario para la curación con cada tratamiento, con p<0,05.
DiscusiónLa formación de una úlcera es la principal complicación de los hemangiomas infantiles, que puede producirse hasta en el 15% de los pacientes7. Un hemangioma ulcerado en la región peribucal da lugar a dificultades en la alimentación, dolor y sangrado, además del riesgo de secuela estética permanente. Existe una gran dificultad para la curación de estas lesiones debido a su localización en una zona húmeda y su roce constante con el chupete o el biberón durante la alimentación. En ocasiones, esta fricción puede ser la causa del dolor y del sangrado7.
En el área del pañal un hemangioma ulcerado produce importantes problemas, ya que la lesión se encuentra en una zona de apoyo, lo que produce dolor cuando el niño está tumbado. Además, el mantenimiento de una cura en esta zona se ve dificultado por las deposiciones del bebé7.
El uso de propranolol oral para el tratamiento del hemangioma ulcerado se ha descrito en múltiples publicaciones5–12, aunque la tasa de respuesta de estas lesiones es escasa7. Al comparar el tiempo de curación en nuestra serie de pacientes tratados con propranolol y láser de colorante pulsado con la serie histórica de pacientes tratados únicamente con propranolol, obtenemos mejores resultados con el tratamiento combinado, con una diferencia estadísticamente significativa (p<0,05). Esto se debe a que al añadir el láser al tratamiento de la úlcera, se produce una gran mejoría en este tipo de lesiones20.
Se ha descrito el uso de más tipos de láser en el tratamiento del hemangioma ulcerado, incluyendo láser argón, láser neodimio:YAG, láser de colorante pulsado o sistemas de luz pulsada16–21. El láser más utilizado en estos pacientes ha sido el láser de colorante pulsado, y la mayoría de los autores recomiendan su uso en el cuidado de los hemangiomas ulcerados para el control del dolor y la mejoría de la ulceración.
Recientemente, el uso de propranolol asociado a láser decolorante pulsado ha sido descrito para el tratamiento de hemangiomas no complicados20. En dicho artículo, los autores concluyen que los hemangiomas segmentarios a nivel facial tratados de manera combinada presentaban mejor evolución, con un mayor aclaramiento y producido de manera más temprana que aquellos tratados solamente con propranolol.
Según los datos observados en nuestra serie de pacientes, se obtiene una acción sinérgica del propranolol y el láser en la curación del hemangioma ulcerado, en comparación con los tratados solamente con propranolol. De todas maneras, serían necesarios más estudios con mayor número de pacientes para confirmar estos datos.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.