Caso clínico
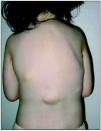
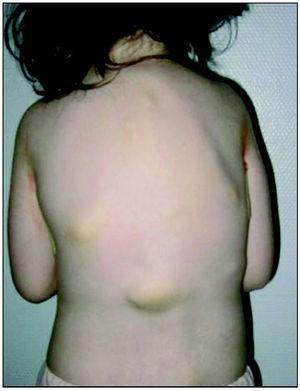
Niña que tiene en la actualidad 6 años de edad. Al nacer presenta exostosis metatarsiana en primer dedo de ambos pies, clinodactilia del quinto dedo de ambas manos y fractura de clavícula izquierda con posterior exostosis. A los 9 meses sufre traumatismo craneal con hematoma frontal y calcificación residual, siendo el TC craneal normal. A los 10 meses consulta por tumefacción cervical y de cintura escapular. Presenta actitud espontánea antiálgica con fijación de la columna cervical apreciándose a la palpación de la musculatura de esta región un evidente aumento del tono y consistencia. La piel que recubre estos músculos no está enrojecida, ni caliente, ni existe infiltración del tejido celular subcutáneo. El hemograma, bioquímica sérica, estudio de coagulación, estudio de inmunidad, inmunoglobulinas, a1-antitripsina, complemento y el estudio de marcadores de metabolismo óseo en orina son normales. El estudio radiológico demuestra exostosis a nivel de clavícula izquierda y neoformación ósea a nivel de pala ilíaca derecha, siendo el eco-Doppler cervical normal y objetivándose en la TC de cintura escapular y de pelvis una imagen de osificación ósea corticomedular entre glúteo mayor y mediano en lado derecho independiente de la pala ilíaca. Más tarde aparecen bultomas duros en varias localizaciones: uno en arcada costal derecha, 6 en la espalda (fig. 1), uno en zona retroauricular derecha y uno en el borde externo izquierdo de músculo recto anterior. Cada vez es más marcada la rigidez de la columna cervical, dorsal y lumbar, y mantiene las extremidades superiores en aducción y semiflexión. Existe bloqueo articular de ambos hombros con importante limitación en la flexoextensión de los codos. La movilidad de las articulaciones de los miembros inferiores y de la cintura pélvica es normal, apareciendo posteriormente dificultad para la deambulación.
Figura 1. Bultomas en espalda. Rigidez cervicodorsal. Extremidades superiores en aducción.
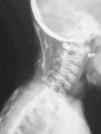
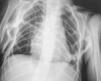
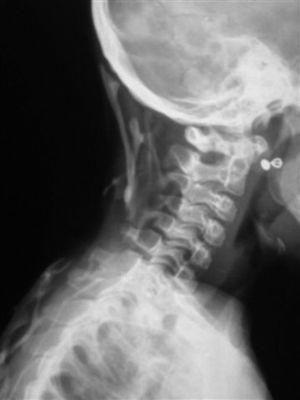
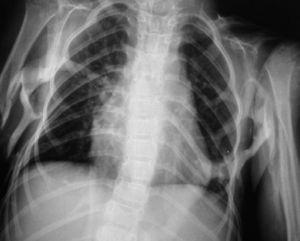
En la última serie ósea completa realizada se objetivaron múltiples calcificaciones a nivel de partes blandas sin evidente participación ósea, siendo más llamativo a nivel cervical con afectación del esternocleidomastoideo y trapecio (fig. 2). También en ambos pectorales (fig. 3), en columna dorsolumbar de D1 a D5, en L2, en el sacro derecho, en ambos psoas (fig. 3) y en el glúteo derecho. Existían mínimas alteraciones de osificación a nivel de metáfisis distal de ambos fémures y proximal de ambas tibias y osteoporosis generalizada con escoliosis dorsolumbar.
Figura 2. Calcificaciones cervicales. Espacios intervertebrales conservados.
Figura 3. Calcificación de pectorales y ambos psoas.
Pregunta
¿Cuál es su diagnóstico?
Fibrodisplasia osificante progresiva
A pesar del diagnóstico precoz de fibrodisplasia osificante progresiva en nuestra paciente, dada la ausencia en la actualidad de terapias eficaces para su prevención y tratamiento, no se ha podido detener o revertir la progresión de la enfermedad.
La fibrodisplasia osificante progresiva es una enfermedad autosómica dominante 1-5, debida en la mayoría de los pacientes a una nueva mutación en familias no afectadas previamente por dicha enfermedad 2,3,5. Su frecuencia es de 0,61 casos/1 millón de personas 3. Se caracteriza por una osificación heterotópica progresiva del tejido conjuntivo, cuya manifestación más precoz es la exostosis metatarsiana del primer dedo de ambos pies, que está presente en la mayoría de los pacientes. La enfermedad aparece generalmente en la primera década de la vida sin ninguna causa aparente o tras un traumatismo (espontáneo o inducido) 1,2,5. Los brotes de la enfermedad son generalmente diagnosticados como tumores y caracterizados por grandes bultomas dolorosos de tejido conjuntivo incluyendo tendones, ligamentos, fascias y músculos. Ocasionalmente regresan parcial o totalmente, aunque lo más frecuente es que el cartílago madure formando hueso heterotópico (vía encondral). Brotes sucesivos de osificación heterotópica conducen a anquilosar las principales articulaciones del esqueleto axial y apendicular y a restringir la movilidad de estos pacientes. Las alteraciones restrictivas de la pared torácica se asocian a problemas cardiopulmonares en el adulto y aumentan el riesgo de neumonía, siendo causas importantes de morbilidad y mortalidad 1,3. Las caídas, los traumatismos, las inyecciones intramusculares y las infecciones virales pueden desencadenar nuevos brotes 1,2,5.
El diagnóstico se basa en la clínica y en las técnicas de imagen. Los niveles de calcio y de fósforo en sangre son normales, pudiendo estar la fosfatasa alcalina elevada en los estadios precoces de la enfermedad, normalizándose posteriormente 2,5. Se recurre a la biopsia generalmente cuando los hallazgos de imagen no son típicos, puesto que podría desencadenar un nuevo brote. Es imprescindible que la biopsia abarque el centro y la periferia del tumor. El centro presenta tejido mesenquimatoso indiferenciado con abundantes mitosis, metaplasia histiocitaria y osteoblastos inmaduros que producen osteoide. En la periferia se observa maduración progresiva de tejido hacia el exterior o "fenómeno de zona" 1, hallazgo típico de la fibrodisplasia osificante progresiva y no del osteosarcoma. El diagnóstico diferencial se establece también con otros tumores e infecciones 1,2,6.
Debido al desconocimiento de la causa genética y molecular de la fibrodisplasia osificante progresiva no hay tratamientos eficaces. Existiría una mutación genética desconocida que induciría un daño tisular con infiltración de mastocitos y linfocitos en el mismo. Los primeros liberan unos mediadores que inducen edema, fibroproliferación y angiogénesis y los segundos producen una proteína llamada proteína morfogenética 4 (BMP4) que sintetiza hueso y cuya expresión está muy aumentada en la fibrodisplasia osificante progresiva 1,3. En base a esta patogénesis han sido utilizados: dosis altas en períodos cortos de corticoides, antiinflamatorios no esteroideos, inhibidores de la ciclooxigenasa 2, inhibidores de leucotrienos y estabilizadores de mastocitos. El etidronato se ha empleado porque inhibe la mineralización del hueso y a altas dosis la osificación, pero a dosis elevadas durante períodos prolongados produce osteomalacia e impide la osificación del hueso normal, por ello tiene un uso limitado 1-3,5. La escisión quirúrgica del hueso heterotópico está contraindicada. Otros tratamientos en investigación son los inhibidores de la angiogénesis. La terapia génica con antagonistas de BMP puede resultar prometedora en un futuro. En nuestro caso optamos por tratamiento compasivo con pamidronato.
Correspondencia: Dr. I. Pastor Mourón.
Servicio de Pediatría B. Hospital Infantil Universitario Miguel Servet.
Avda. Isabel La Católica, 1-3. 50009 Zaragoza. España.
Correo electrónico: ipastor@salud.aragon.es
Recibido en mayo de 2005. Aceptado para su publicación en enero de 2006.