En los procesos infecciosos la realización de pruebas complementarias puede aumentar la precisión diagnóstica, la adecuación de los tratamientos, así como dar a conocer la epidemiología y patrón de resistencias bacterianas de la comunidad. El Grupo de Patología Infecciosa de la Asociación Española de Pediatría de Atención Primaria (GPI-AEPap) diseñó este estudio para conocer la accesibilidad a pruebas complementarias (PC) y sus resultados que tienen los pediatras que trabajan en atención primaria en el ámbito de la salud pública.
Material y métodosEstudio observacional transversal descriptivo de ámbito nacional, a través de una encuesta de cumplimentación voluntaria, distribuida on line a todos los socios de AEPap y a los suscriptores de la lista de distribución PEDIAP entre los meses de abril y mayo de 2017.
ResultadosSe obtienen 517 respuestas. Se analizan datos del entorno profesional, así como los referidos a la solicitud de pruebas complementarias básicas (hemograma, bioquímica, sistemático de orina), utilización de Test Rápido Detección de Antígeno para Streptococo grupo A (TRDA), sobre cultivos bacterianos, serologías, pruebas diagnósticas de tosferina y tuberculosis (Mantoux) y pruebas de imagen.
ConclusionesHay variabilidad entre CCAA y áreas asistenciales. Se detectan claras áreas de mejora en la accesibilidad a diferentes PC, tiempo de recogida y envío de muestras, demora en la recepción, en los resultados y en tiempos de espera para pruebas de imagen no urgentes. Esto interfiere en la capacidad de intervención y resolución del pediatra de atención primaria.
The performing of complementary tests in infectious processes can increase the diagnostic precision, the adequacy of treatments, as well as determining the epidemiology and pattern of bacterial resistance of the community. The Infectious Pathology Group of the Spanish Association of Primary Care Paediatrics (GPI-AEPap) has designed this study in order to determine the availability of complementary tests (CT) for paediatricians working in Primary Care of the public health system as well as their results.
Material and methodsObservational cross-sectional descriptive national study was carried out using a voluntary self-report questionnaire distributed online to all AEPap members and to the subscribers of the PEDIAP distribution list between the months of April and May 2017.
ResultsA total of 517 responses were obtained. An analysis was made of the data from the professional environment, as well as those related to the request for basic supplementary tests (blood count, biochemistry, and routine urine analysis), the use of Rapid Antigen Detection Test for group A Streptococcus, bacterial cultures, serology, diagnostic tests for pertussis and tuberculosis (Mantoux), as well as imaging tests.
ConclusionsThere is variability between Autonomous Communities and healthcare areas. Areas for improvement were found in the accessibility to different CT, collection time and sending of samples, delay in receiving results, as well as waiting times for non-urgent imaging tests. These affect the intervention and resolution capacity of the primary care paediatrician.
La mayoría de los procesos patológicos pediátricos son atendidos y resueltos en Atención Primaria (AP) sin que sea precisa la realización de pruebas complementarias (PC). Sin embargo, en algunos procesos infecciosos el acceso a las mismas puede aumentar la precisión diagnóstica, la adecuación de los tratamientos, y ayuda a realizar derivaciones mejor dirigidas con ahorro de tiempo1. Las dificultades en la accesibilidad a pruebas complementarias en las consultas de pediatría de AP (solicitud, realización, recepción de resultados, tiempos de demora) pueden modificar y/o dificultar entre otros la práctica clínica, el uso adecuado de antibióticos, el diagnóstico precoz, la realización de estudios de investigación, el conocimiento de la epidemiología local y aumentar las derivaciones al hospital.
Las consultas de pediatría de AP se encuentran ubicadas en distintos ámbitos asistenciales: urbanos, semiurbanos y rurales, en los que la accesibilidad a los servicios de laboratorio, microbiología y radiología puede variar en función de la distancia, del horario y frecuencia de recogida de muestras, y de los circuitos de derivación o envío que tengan establecidos en las distintas áreas asistenciales. Según estudios previos sólo el 29% de los profesionales puede solicitar desde AP todas las pruebas complementarias de laboratorio o de imagen sin restricción y un 18% tiene acceso a todas siguiendo un protocolo2,3.
ObjetivoEl objetivo de este estudio, promovido por el Grupo de Patología Infecciosa de la Asociación Española de Pediatría de Atención Primaria (GPI-AEPap)4, es conocer la disponibilidad que tienen los pediatras que trabajan en atención primaria (PAP) en el ámbito público en cuanto a la solicitud y realización de pruebas complementarias para el diagnóstico de enfermedades infecciosas en sus centros de salud, así como el acceso a los resultados de las mismas y el tiempo de demora.
Material y métodosSe realiza un estudio observacional, transversal y descriptivo, de ámbito nacional entre PAP que trabajan en el sistema público, a través de una encuesta de cumplimentación voluntaria y no remunerada, distribuida on-line, entre los meses de abril y mayo de 2017 (disponible en https://goo.gl/forms/VYNoqiuQhojACv2Z2). La captación se realizó a través del listado de socios de AEPap, asociación profesional de pediatras de AP, y además se envió la encuesta a los suscriptores de la lista de distribución PEDIAP5, lista creada en el año 2000 para ser un lugar de encuentro y divulgación de temas de interés en pediatría de AP, con unos 1.000 receptores y que tiene alta representatividad entre los pediatras de AP. Se especificó que sólo contestasen la encuesta los pediatras que realizasen su labor en atención primaria, de forma exclusiva o complementaria con otra actividad, pero aclarando que las respuestas debían ser referidas exclusivamente al ámbito de la atención primaria. Durante los dos meses que estuvo abierto el cuestionario se realizaron dos recordatorios de cumplimentación.
Se recogen datos sobre el perfil de los profesionales, edad, sexo, lugar de trabajo, cupos poblacionales, disponibilidad o no de enfermería pediátrica y el grado de accesibilidad a un centro hospitalario. Respecto a las pruebas complementarias se agruparon en relación con determinadas patologías: pruebas complementarias en faringoamigdalitis aguda (FAA); urianálisis: tira reactiva de orina (TRO), sedimento y cultivo; otros cultivos bacterianos y serologías; pruebas diagnósticas en tosferina y tuberculosis y pruebas de imagen.
Los datos cualitativos se describieron y tabularon en forma de porcentajes con IC 95%. Los cuantitativos a través de la media y desviación estándar. Para las comparaciones se realizó cálculo univariante de Odds Ratios (OR), valorando mediante Test de X2 la significación estadística para un valor de p ≤0,05.
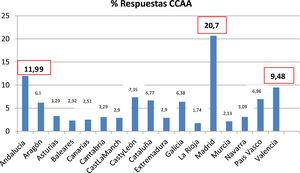
ResultadosPerfil de los profesionales y consultasContestan la encuesta 517 pediatras de AP (tabla 1), con mayor porcentaje de respuestas en la comunidad de Madrid (20,7%), Andalucía (11,9%) y Comunidad Valenciana (9,4%) (fig. 1).
Profesionales que respondieron la encuesta por comunidad autónoma
| CCAA | N° Profesionales responden encuesta | % Responden por CCAA |
|---|---|---|
| Andalucía | 62 | 11,99 |
| Aragón | 32 | 6,19 |
| Asturias, Principado de | 17 | 3,29 |
| Baleares | 12 | 2,32 |
| Canarias | 13 | 2,51 |
| Cantabria | 17 | 3,29 |
| Castilla y León | 38 | 7,35 |
| Castilla-La Mancha | 15 | 2,90 |
| Cataluña | 35 | 6,77 |
| Comunidad Valenciana | 49 | 9,48 |
| Extremadura | 15 | 2,90 |
| Galicia | 33 | 6,38% |
| Comunidad Madrid | 107 | 20,70 |
| Murcia, Región de | 11 | 2,13 |
| Navarra, Comunidad Foral de | 16 | 3,09 |
| País Vasco | 36 | 6,96 |
| Rioja, La | 9 | 1,74 |
| Ceuta y Melilla | 0 | 0 |
| Total | 517 | 100 |
El 82,6% eran mujeres (IC 95%: 79 a 86%) y el 71,4% tenían entre 45-65 años. La mayoría, 79,8%, trabajan en poblaciones de ≥10.000 habitantes y un 58,6%, atienden cupos entre 1.000-1.500 pacientes. Un 59% tienen turno de mañana y un 33,8% turno mixto. El 55% refieren atender entre 20 y 30 niños por día. Casi tres cuartas partes de los profesionales cuentan con enfermería pediátrica siempre o casi siempre. El mismo porcentaje considera que la capacitación del personal que recoge las muestras es baja. Respecto a la accesibilidad a un hospital el 57% lo refiere como bastante o totalmente accesible.
El 32,9% de pediatras no pueden recoger muestras diariamente. El horario de recogida de muestras en los días habilitados es de 1 hora para el 46,7% y de 1 o 2 horas/día para el 86%. Para un 44,1% es difícil o muy difícil entregar muestras fuera de hora. En cuanto a la forma de acceder o recibir los resultados de las pruebas de laboratorio, un 56% acceden vía web, un 31,9% cuentan con volcado de los datos en la historia clínica del paciente y un 10% lo reciben en papel.
Pruebas complementarias básicasUn 69% de pediatras solicitan al menos un hemograma y una bioquímica a la semana. Obtienen sus resultados en 24 horas el 75,1% y 70,2% respectivamente. El sistemático de orina es utilizado por el 99%. El 73% obtiene resultados en 24 horas. Utilizan proteína C reactiva un 89,9%, (por micrométodo sólo 4,9%). El 70% obtiene resultados en 24 horas.
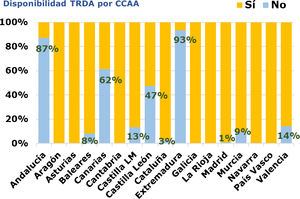
Pruebas complementarias en el manejo de la faringoamigdalitisUtilizan Test Rápido de Detección de Antígeno (TRDA) un 79% (IC 95%: 76 a 83%) de los encuestados. Entre los que no lo tienen realizan cultivo un 79% (IC 95%: 72 a 87%), mientras que los que sí disponen de TRDA piden ocasionalmente cultivo un 82% (IC 95%: 78 a 82%). El 95% de los que no hacen TRDA alega falta de disponibilidad. Andalucía, Extremadura, Canarias y Castilla y León son las zonas con menor implantación (fig. 2). Un 78% (IC 95%: 74 a 82%) de los profesionales realizan personalmente el TRDA, sobre todo y significativamente, los menores de 45 años (77%) frente a los mayores (67%) (OR: 1,67; IC 95%: 1,07 a 2,60; p = 0,012). El 67% de los que atienden más de 30 pacientes por día hacen ellos mismos el test frente al 65% de los que atienden menos de 30.
Los criterios que por orden de frecuencia utilizan los profesionales para realizar TRDA o cultivo son: puntuación 3-4 en la escala de Centor (43%), experiencia propia (33%), presencia de «estigmas» de infección por S. pyogenes (26%) o más de dos criterios en la puntuación de MacIsaac (18%). Entre los que disponen de TDRA, el 23% hace menos de uno a la semana, el 45% hacen de uno a tres por semana, y cuatro o más por semana hacen el 32%. El cultivo es menos utilizado, ya que entre los que no disponen de test rápido, el 62% hace menos de un cultivo a la semana, el 36% de uno a tres semanales, y el 2% cuatro o más por semana. El 50% de los profesionales tarda cuatro días o más en recibir los resultados de cultivos faríngeos.
Métodos de recogida y pruebas complementarias de orinaEn los niños incontinentes en la mayoría de las ocasiones la muestra de orina se obtiene por bolsa colectora (88%) o por orina al acecho (70%). Sólo un 18% refiere realizar sondaje, siendo las causas para no hacerlo la falta de entrenamiento para la técnica y la no disponibilidad de material o tiempo. Los PAP se implican en las instrucciones de recogida de orina (más del 90%) y en la realización personal de la TRO hasta 77%.
El 73% de profesionales conocen los resultados del sistemático de orina (SO) en 24 horas o menos y 45% de ellos tarda cuatro días o más en recibir los resultados del urocultivo.
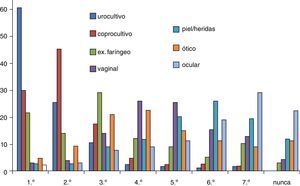
Cultivos bacterianosSe han registrado datos sobre cultivos de muestras de orina, heces, exudado faríngeo, ótico, vaginal, ocular y material procedente de heridas cutáneas. El urocultivo es el cultivo solicitado en primer lugar por el 60,2% de los pediatras, el coprocultivo en segundo lugar por el 45% y cultivo faríngeo en tercer lugar por el 28,7% (fig. 3). Al menos solicitan un cultivo faríngeo a la semana el 31,5% de pediatras y un 61,3% al menos un coprocultivo. Un 66,7% de pediatras requieren urocultivo (por bolsa 50%, sondaje 2,2% y 14,5% pidiendo sondaje en segundo nivel), y un 29,8% requieren otros cultivos. En cuanto a la tardanza en recibir los resultados el 44% de los pediatras tarda cuatro o más días en recibir los resultados de los urocultivos, el 50% tarda ese mismo tiempo en recibir los resultados de cultivos faríngeos y más del 60% en recibir los resultados del resto de cultivos.
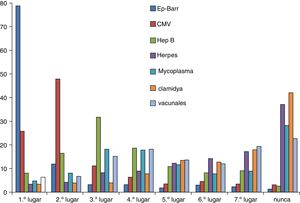
SerologíasUn 78,6% de los pediatras encuestados solicita menos de una serología a la semana. La serología frente a virus Epstein-Barr es la más solicitada para un 78% de pediatras, seguida de serología frente a Citomegalovirus y hepatitis B. Las serologías frente a Mycoplasma, Chlamydia y herpes no son solicitadas nunca por el 27,7%, 41,4% y 36,4% de pediatras (fig. 4). Los resultados tardan siete o más días en el 30% de las serologías a Epstein-Barr, 32% de serologías a citomegalovirus y hepatitis B y 43-44% de las serologías frente a Mycoplasma, Chlamydia, herpes y otras enfermedades prevenibles con vacunación.
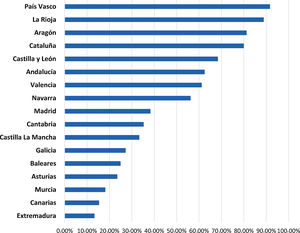
Pruebas diagnósticas de tosferinaLos datos recogidos sobre el uso de PC en tosferina aportan gran variabilidad entre comunidades autónomas, siendo Extremadura y Canarias (13,3% y 15,4%) las de menor implantación y País Vasco y La Rioja las de mayor (91,7% y 88,9%, respectivamente) (fig. 5). El 53% de los encuestados utiliza algún método diagnóstico de tosferina: reacción en cadena de polimerasa (PCR), serología y/o cultivo. El 77,5% de los que no lo usan se debe a la no disponibilidad. La técnica referida como más disponible es la PCR (87%), aunque el 62% de los encuestados ha de derivar al paciente para la toma de la muestra. El grupo etario de 45-65 años utiliza estas PC con mayor frecuencia que el grupo de menor edad (55% vs. 48%). El 92,7% de los encuestados solicita menos de una PCR de tosferina a la semana. Sólo el 2% dispone del resultado en el día y el 23% en 1-2 días.
MantouxEs empleada por el 90% de los encuestados. El único motivo de no usarlo es la no disponibilidad. El 68,1% de pediatras realizan personalmente la lectura de Mantoux, principalmente aquellos entre 45-65 años. El 49% de los pediatras refieren que el desabastecimiento del Mantoux afectó al número de peticiones que realizaron. El 92,7% solicita menos de un Mantoux a la semana.
Pruebas de imagenLa accesibilidad a pruebas de imagen (radiología simple y ecografía) es del 97% a 100% para ambas técnicas. Se realizan mayoritariamente (91,6%) en el medio hospitalario. La realización de las pruebas que el PAP considera urgentes y que deriva al hospital, queda supeditada a la decisión del médico de urgencias y del radiólogo de guardia, prácticamente en el 100% de los casos.
El 2% de los PAP que contestaron la encuesta realizan ellos mismos ecografía en sus centros.El 82% accede a los informes de dichas pruebas a través de la web, un 17% tienen volcado directo en la historia clínica del paciente. El tiempo de citación para radiología simple no urgente es igual o mayor a siete días en un 47%, sólo un 11% refiere una demora de dos días. El tiempo de cita para las ecografías no urgentes es de más de un mes en el 60% y más de dos meses en el 27,5%.
Disponibilidad de resultados de las pruebas a nivel rural/urbano (municipios < 10.000 habitantes/> 10.000 habitantes)El hemograma lo reciben el primer día el 34% de los facultativos que trabajan en ámbito urbano, frente al 38,4% de los que trabajan en ámbito rural, con diferencia no significativa (OR 0,83; IC 95%: 0,52 a 1,31: p = 0,4122). Un 23,1% de ámbito urbano recibe la bioquímica sanguínea el primer día, frente al 30,6% de los de rural, con diferencia no significativa (OR: 0,68; IC 95: 0,42 a 1,12; p = 0,1258) (tabla 2).
Disponibilidad de resultados de PC según ámbito trabajo, expresado en % facultativos. Diferencias no significativas (X2)
| Prueba complementaria | Población < 10.000 habitantes (rural) | Población > 10.000 habitantes (urbano) | ||
|---|---|---|---|---|
| 1° día | 48h | 1° día | 48 h | |
| Hemograma | 38,4 | 70,7 | 34 | 76,6 |
| Bioquímica | 30,6 | 69,4 | 23,1 | 71 |
En cuanto a la disponibilidad de resultados de cultivos antes del tercer día no encontramos diferencias estadísticamente significativas entre profesionales que trabajen en ámbito urbano o rural, salvo en el caso del urocultivo que se recibe antes de forma significativa en poblaciones menores de 10.000 habitantes (46,1% frente a 28,1%) (OR: 2,19; IC 95: 1,40 a 3,42; p = 0,0005) (tabla 3).
Disponibilidad de resultados de cultivos en los tres primeros días según ámbito de trabajo, expresado en % facultativos. * Diferencia estadísticamente significativa (X2)
La mayoría de los procesos infecciosos atendidos por los PAP no precisan la realización de PC, pero la disponibilidad de las mismas tiene interés para prescribir o no un antibiótico, para aportar información relevante sobre resistencias microbianas en la comunidad en función de las cuales elaborar recomendaciones de tratamiento empírico, y para la identificación y control de la diseminación de infecciones. Asimismo, pueden agilizar el proceso diagnóstico y terapéutico.
El número de días en que es posible recoger y enviar muestras parece que se mantiene estable comparado con datos publicados previamente (Encuesta PAPE 2012)3: el 71% de los profesionales pueden realizar extracción de sangre y recogida de muestras los cinco días de la semana.
Sólo 31,9% de los profesionales cuentan con volcado de los resultados de laboratorio en la historia clínica del paciente, porcentaje que sería deseable fuera superior, para integrar información y facilitar y agilizar el acceso a resultados por parte del profesional de AP.
La FAA es una de las enfermedades más comunes en la infancia y aunque existen recomendaciones sobre prescripción de antibióticos, continúa detectándose una alta e inadecuada prescripción en este proceso6,7. La etiología más frecuente es vírica y entre las causas bacterianas el principal agente responsable es Streptococcus pyogenes o estreptococo hemolítico β del grupo A (EbhGA). Aún con máximas puntuaciones en los principales escores clínicos, la probabilidad de FAA por S. pyogenes no pasa de un 60-64%, de ahí que el diagnóstico de sospecha deba confirmarse con un método microbiológico. Aunque el cultivo faríngeo es el patrón oro, un porcentaje alto de pediatras no lo usa en la práctica diaria debido a la tardanza de su resultado. La utilización de TRDA ha demostrado su utilidad8, incluso mayor que el uso de cultivo faríngeo, en cuanto a la disminución en la prescripción de antibióticos en FAA9, por lo que debería ser utilizado por todos los profesionales. Actualmente, si bien su uso es generalizado (reconocen utilizarlo un 79%), el 95% de los que no lo hacen aducen falta de disponibilidad, existiendo diferencias importantes entre CCAA.
La recogida de cultivos bacterianos ha mostrado su utilidad10 para prescribir más adecuadamente antibióticos tanto al inicio del tratamiento, como en la modificación del mismo, suspensión o sustitución por otro una vez conocidos sus resultados. Tanto la restricción en el horario de recogida y envío de muestras desde AP (un tercio de los profesionales no pueden recoger muestras todos los días laborables, con un tiempo de recogida de 1 hora para casi la mitad de los profesionales), como la demora en acceder a los resultados (cuatro o más días en urocultivos para el 44%, y en cultivos faríngeos para el 50%), suponen un obstáculo muy importante para la consecución de este objetivo. Esto puede condicionar la derivación del paciente al nivel hospitalario (difícil acceso para un 43%) donde además de la molestia del desplazamiento para el paciente, la realización de las pruebas solicitadas por el PAP queda supeditada a la decisión de otro profesional, obstaculizando la capacidad altamente resolutiva que podría tener el primer nivel asistencial.
Estas limitaciones afectan de modo especial al diagnóstico y tratamiento de la infección del tracto urinario (ITU), patología en la que es imprescindible confirmar el diagnóstico, el patógeno implicado y su patrón de resistencias, tanto para adecuar el tratamiento al paciente como para obtener información de la comunidad. El diagnóstico de ITU sigue siendo un reto diagnóstico, sobre todo en niños no continentes, dadas la clínica inespecífica y la dificultad de obtención de una muestra de orina válida. En estos niños la mayoría de las muestras de orina se obtienen por bolsa o muestra al acecho, técnicas con alta frecuencia de contaminación11. Así, los urocultivos positivos obtenidos por estos métodos han de confirmarse en muestra tomada por sondaje, lo que supone la derivación del paciente para la realización de dicha técnica (sólo un 18% realiza sondaje vesical en el centro de salud). Un reciente documento de recomendaciones sobre atención a la ITU rechaza la posibilidad de realizar cultivos en muestras obtenidas por bolsa12, lo que supondría la derivación de prácticamente todos los casos de sospecha de ITU.
Respecto a la demora en el acceso a resultados, un estudio realizado en Andalucía en 200913 refiere que un 3% de los PAP reciben los resultados del hemograma en las primeras 24 h frente a un 83,3% de los pediatras hospitalarios (PH). Lo mismo ocurre con los resultados de radiografías un 68,8% en primaria frente a 85,7% de los PH. Más llamativo es en el caso de resultado de urocultivos a las 48 h, un 4,5% de los PAP frente a un 45,2% de los PH, tiempos de demora claramente superiores en el primer nivel asistencial.
A pesar de estos condicionantes la recogida de cultivos en AP es de interés para conocer la epidemiología de las infecciones comunitarias, los patógenos responsables y su patrón de resistencias14,15.
La disponibilidad de PC y la rapidez en acceder a resultados es especialmente relevante en enfermedades como la TBC y la tosferina, donde es prioritario un diagnóstico precoz para el inicio de tratamiento y el control de brotes. El Mantoux es la prueba de elección en el cribado y estudio de contactos de tuberculosis (TBC)16,17. Habitualmente se realiza en AP, aunque nuestro estudio recoge el desabastecimiento temporal que afectó al reactivo. En cuanto a la tosferina, dado que ni la infección ni la vacunación confieren inmunidad permanente y que con frecuencia presenta clínica modificada respecto a la tosferina clásica, es preciso una alta sospecha clínica para detectar precozmente los casos, evitando el contagio18, y a la vez una certeza diagnóstica para impedir el uso de antibióticos en los casos no confirmados. Actualmente la PCR es la prueba considerada de elección19 y está disponible para el 87% de los encuestados, aunque el 62% de PAP ha de derivar al paciente para la toma de la muestra, existiendo diferencias entre las distintas CCAA. La tardanza en obtener resultados (sólo el 2% dispone del resultado en el día y el 23% en 1-2 días) nuevamente supone una limitación para el diagnóstico, tratamiento precoz y la instauración de profilaxis.
Las serologías son poco solicitadas en general en AP, quizá porque prima la solicitud de aquellas PC con implicación en decisiones terapéuticas y la tardanza en obtener resultados en las mismas dificulta este objetivo.
En cuanto a las pruebas de imagen hay bastante uniformidad entre CCAA. La accesibilidad a las mismas es óptima, aunque la demora en citación de ecografía no urgente es mejorable. Para la ecografía urgente el pediatra de AP tiene poca autonomía quedando su realización a criterio de los profesionales del hospital.
La ecografía realizada por clínicos está demostrando, también en pediatría de AP20, ser una herramienta potencialmente útil en el diagnóstico de distintas entidades21,22. No obstante pocos pediatras realizan ecografía en atención primaria, falta de tiempo por sobrecarga asistencial y no disponer de ecógrafo son las principales razones23.
La recogida de muestras para PC es una tarea propia de enfermería, pero llama la atención la implicación de los pediatras, independientemente de la sobrecarga de trabajo. Esto puede estar motivado por la inexistencia de enfermería pediátrica en muchas consultas de PAP, trabajando con un modelo de enfermería comunitaria, compartida con medicina de familia, con más sobrecarga de trabajo y poco conocimiento del contexto pediátrico, recayendo finalmente la tarea sobre el pediatra de AP24.
En cuanto a la disponibilidad de resultados comparando poblaciones de >10.000 habitantes y <10.000 habitantes los resultados no se demoran en poblaciones más pequeñas.
No existe en la literatura trabajos que globalmente aporten datos sobre la accesibilidad de los pediatras de atención primaria a la solicitud y/o realización de pruebas complementarias. Sería de interés repetir el estudio en un futuro para ver la evolución en la disponibilidad de estas pruebas.
Limitaciones del estudioNuestro estudio presenta limitaciones. Al ser un estudio observacional, encuestas realizadas en un momento concreto, la información puede tener los sesgos de precisión inherentes a este tipo de estudios. Al ser voluntaria puede que la motivación para responderla dependa del entorno laboral y de la disponibilidad de las pruebas. Otro posible sesgo es de selección, ausencia de respuestas de pediatras no afiliados a AEPap y/o no suscriptores de PEDIAP. El número de encuestas recibidas supone una participación de un 7,93% [IC 95%: 7,27 a 8,59%]) en relación al total de plazas de pediatría en el territorio nacional, 6.519 según datos de 2017 del Portal Estadístico del Ministerio de Sanidad, Servicios Sociales e Igualdad. Aunque no se logra representatividad de participación por CCAA (tabla 4), sí se consigue a nivel nacional, lo que nos permite hacer una aproximación a la disponibilidad de herramientas diagnósticas en cada CCAA. Asimismo, dado que las enfermedades infecciosas presentan una marcada estacionalidad, puede haber un sesgo de memoria en las respuestas dependiendo de la época del año en que se conteste.
Tabla comparativa entre número de pediatras y el n° de respuestas por CCAA
| CCAA | N° Profesionales Pediatría* | % Pediatras/ Total España | N° Profesionales Responden encuesta | % Responden/Total pediatras CCAA |
|---|---|---|---|---|
| Andalucía | 1152 | 17,67 | 62 | 5,38 |
| Aragón | 182 | 2,79 | 32 | 17,58 |
| Asturias, Principado de | 127 | 1,94 | 17 | 13,38 |
| Baleares | 144 | 2,20 | 12 | 8,33 |
| Canarias | 320 | 4,90 | 13 | 4,06 |
| Cantabria | 84 | 1,28 | 17 | 20,23 |
| Castilla y León | 279 | 4,27 | 38 | 13,62 |
| Castilla-La Mancha | 253 | 3,88 | 15 | 5,92 |
| Cataluña | 1.030 | 15,79 | 35 | 3,39 |
| Comunidad Valenciana | 809 | 12,40 | 49 | 6,05 |
| Extremadura | 135 | 2,07 | 15 | 11,11 |
| Galicia | 321 | 4,92 | 33 | 10,28 |
| Comunidad Madrid | 926 | 14,20 | 107 | 11,55 |
| Murcia, Región de | 243 | 3,73 | 11 | 4,52 |
| Navarra, Comunidad Foral de | 106 | 1,62 | 16 | 15,09 |
| País Vasco | 340 | 5,21 | 36 | 10,58 |
| Rioja, La | 44 | 0,67 | 9 | 20,45 |
| Ceuta y Melilla | 24 | 0,37 | 0 | 0 |
| Total | 6.519 | 517 |
Encontramos variabilidad entre CCAA y áreas asistenciales. Se detectan claras áreas de mejora en la accesibilidad a diferentes PC, tiempo de recogida y envío de muestras, demora en la recepción de resultados, así como en tiempos de espera para pruebas de imagen no urgentes. Esto interfiere en la capacidad de intervención y resolución del pediatra de atención primaria.
Conflicto de interesesLos autores declaramos no tener ningún conflicto de intereses.
A todos los compañeros que desinteresada y generosamente han colaborado contestando a la encuesta cuyos resultados son la base de este estudio.