Los enterovirus (EV) y parechovirus humanos (HPeV) son virus ARN pertenecientes a la familia Picornaviridae muy prevalentes en la infancia, responsables de distintos cuadros clínicos1–4. Las crisis febriles son convulsiones asociadas a fiebre que afectan a lactantes y niños (de 6 meses a 5 años) neurológicamente sanos, sin antecedente de convulsiones afebriles, en ausencia de infección del sistema nervioso central (SNC)5. La posible implicación de EV y HPeV en las crisis febriles en épocas epidémicas es desconocida. Algunos estudios anteriores realizados en niños con infección del SNC han encontrado una elevada frecuencia de convulsiones en estas infecciones, como el estudio de Karsch et al. donde describen convulsiones en 8 de 12 niños menores de 4 años con infección por HPeV en líquido cefalorraquídeo (LCR)6. Sin embargo, no se ha estudiado en profundidad la posible asociación entre infección por estos virus y las crisis febriles en niños sanos, por lo que realizamos un estudio piloto sobre esta posible relación.
Se incluyeron niños entre 6 meses y 5 años de edad sin patología neurológica basal, que consultaron por crisis febriles en urgencias pediátricas de un hospital terciario de Madrid, entre abril de 2019 y abril de 2020, en un año con documentada circulación de EV y HPeV, según datos de nuestro servicio de microbiología. Se recogió frotis nasofaríngeo y/o rectal para realizar PCR de EV y HPeV. En aquellos pacientes en los que se realizó punción lumbar, se realizó también PCR en LCR para los mencionados virus. Tras la primera consulta en urgencias, se registró la presencia de nuevas convulsiones en cada paciente, durante un periodo de seguimiento de 6 meses tras la finalización del estudio. El análisis estadístico de los datos se realizó mediante el programa IBM® SPSS® Statistics 20.
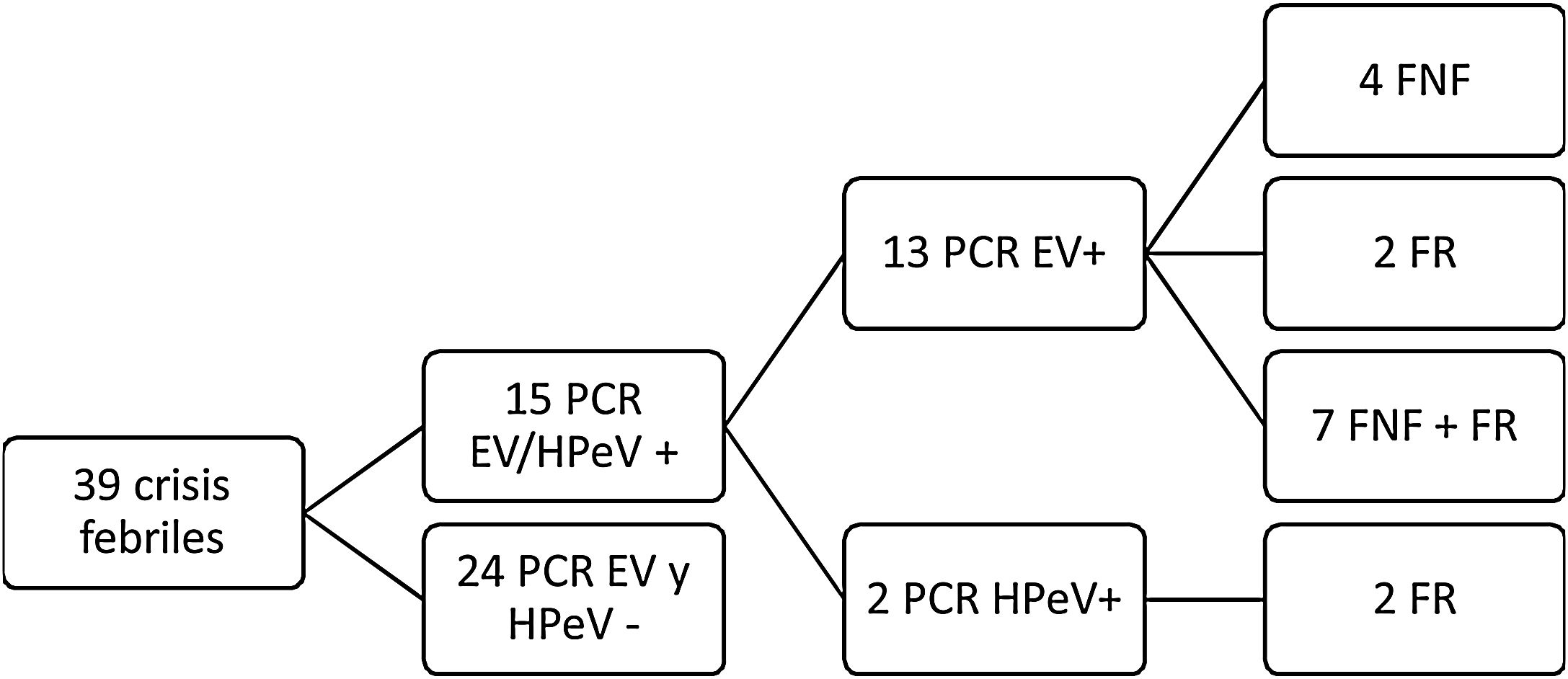
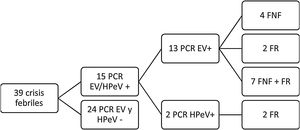
En total se analizaron 39 pacientes y en 15 (38,5%) se detectó PCR positiva para EV o HPeV (13/39 EV, 2/39 HPeV). En la figura 1 y tabla 1 se muestran los principales resultados obtenidos.
Características clínicas y de laboratorio, tratamiento y evolución de los 39 pacientes con crisis febriles, según los grupos analizados
| Enterovirus (EV) +N=13 | Parechovirus (HPeV) +N=2 | EV – y HPeV –N=24 | |
|---|---|---|---|
| PCR | 13 (4 FNF, 2 FR, 7 FNF+FR) | 2 (FR) | 24 –: 1 FAA estreptocócica, 1 GEA por Yersinia, 2 VRS, 2 Influenza A, 1 Influenza B |
| Sexo | 9 ♂, 4♀ | 2 ♀ | 14 ♂, 10♀ |
| Edad (mediana, RIC) | 2,09 años (1,75-2,75) | 8 meses y 20 meses | 1,72 años (1,13-2,77) |
| Crisis febriles previas | 5 | 0 | 4 |
| Tiempo fiebre hasta consulta (mediana, RIC) | 12h (5,5-24) | 6h y 1h | 6h (2-12) |
| Tª máxima (mediana, RIC) | 39,2°C (38,15-39,85) | 40°C y 39°C | 38,9°C (38,4-39,3) |
| Clínica asociada | 9 IVRS, 2 S. febril inespecífico, 1 OMA, 1 GEA con estatus | IVRS | 11 S. febril inespecífico, 9 IVRS, 3 OMA (1 de ellas con encefalitis), 1 GEA |
| Tipo de crisis | 8 tónico-clónica generalizada4 rigidez/hipertonía1 desconexión y movimientos faciales con cianosis | Tónico-clónica generalizada | 20 tónico-clónica generalizada3 hipertonía/rigidez1 desconexión, cianosis y automatismos faciales |
| Duración crisis (mediana, RIC) | 2min (1-4,5) | 4min y 35min | 1,5min (1-5) |
| Repetición crisis en Urgencias (<24h) | 0 | 1 | 1 |
| Periodo postcrítico | 100% | 100% | 100% |
| Laboratorio, media (DE) | |||
| Leucos (cls/mm3) | 12,93 (5,77) | 16,59 (5,25) | 12,51 (6,4) |
| NTF (cls/mm3) | 9,46 (4,7) | 9,35 (0,73) | 8,5 (4,8) |
| PCR (mg/l) | 36,19 (25,35) | 41,5 (30,55) | 26,85 (34,46) |
| PCT (ng/ml) | 0,57 (0,62) | 2,52 (0,18) | 0,45 (0,46) |
| Proteínas en LCR | 15,2 | 10,95 (3,18) | 17,9 (1,8) |
| Leucocitos LCR | 0 | 1,5 (2,12) | 2,75 (3,77) |
| Punción lumbar | 1 (cultivo bacteriano, PCR EV y HPeV negativos) | 2 (cultivo bacteriano, PCR EV y HPeV negativos) | 4 (cultivo bacteriano, PCR EV y HPeV negativos) |
| EEG | 1 (normal) | 1 (normal) | 4 (normal) |
| TC craneal | 1 (normal) | 1 (normal) | 4 (normal) |
| Tiempo en Urgencias (mediana, RIC) | 3,5h (2,75-5,5) | 7,5h y 0,5h | 7h (3-9,75) |
| Ingreso | 2 (1 en planta y 1 en UCIP por estatus) | 2 (1 en planta y 1 en UCIP por estatus febril) | 8 (7 en planta, 1 en UCIP por estatus) |
| Duración ingreso | 5 días y 1 día | 2 días y 5 días | Mediana 3,5 días (RIC 2-4,75) |
| Tratamiento | 3 antibioterapia1 aciclovir1 levetiracetam | 2 antibioterapia1 levetiracetam | 7 antibioterapia1 aciclovir1 levetiracetam, 1 oxcarbazepina |
| Evolución | Favorable | Favorable | Favorable |
| Crisis posteriores | 3 | 0 | 5 |
DE: desviación estándar; EEG: electroencefalograma; EV: enterovirus; FAA: faringoamigdalitis aguda; GEA: gastroenteritis aguda; HPeV: parechovirus; IVRS: infección de vía respiratoria superior; LCR: líquido cefalorraquídeo; NTF: neutrófilos; OMA: otitis media aguda; RIC: rango intercuartílico; UCIP: unidad de cuidados intensivos pediátricos; VRS: virus respiratorio sincitial.
Al comparar los grupos de pacientes, no se encontraron diferencias estadísticamente significativas en cuanto a las características clínicas y las variables de laboratorio entre los niños con microbiología positiva para los virus estudiados (PCR de EV y HPeV positiva, analizados conjuntamente) y aquellos con PCR negativas. Únicamente se evidenció mayor temperatura y proteínas en LCR más altas en los pacientes con PCR positiva para EV y HPeV (p=0,024 y p=0,035, respectivamente). Por otro lado, comparando específicamente el grupo de pacientes con PCR positiva para EV (n=13) frente a PCR positiva para HPeV (n=2) se encontraron diferencias analíticas en el valor de la procalcitonina (más elevado en HPeV, con una media de 2,5ng/ml, p=0,015). Además, el 100% de los niños con PCR positiva para HPeV ingresaron (p=0,012), recibiendo antibioterapia el 100% (p=0,032), y se registraron diagnósticos de mayor gravedad (p=0,014), como crisis repetidas en la consulta en urgencias (n=1) o estatus epiléptico (n=1). En cambio, en el grupo de pacientes con PCR positiva para EV, solo un paciente (7,7%) presentó recurrencia de la crisis durante su estancia en urgencias. Estos resultados deben interpretarse con cautela, debido al pequeño tamaño muestral, especialmente en el grupo de pacientes con PCR positiva para HPeV, pero parecen reafirmar la mayor afectación clínica en el caso de las infecciones por HPeV. En este punto, es importante resaltar la implementación de técnicas moleculares que permitan un diagnóstico precoz de estos agentes virales, permitiendo optimizar el tratamiento. Otro aspecto llamativo de nuestros resultados es que la detección de HPeV se realizó en los dos casos mediante frotis rectal, a pesar de que la clínica era respiratoria, y no se detectó en LCR en ninguno de ellos, donde en otros estudios previos se ha detectado con mayor facilidad6. Por otro lado, en nuestra muestra el 38,5% de los pacientes con EV positivo habían presentado crisis febriles con anterioridad. Esto podría hacer pensar que las crisis puedan deberse más a una predisposición individual que a la propia infección concreta. En nuestra serie, a priori parece que el hecho de presentar convulsiones asociadas a infección por EV o HPeV no aumentaría más el riesgo de recurrencias en comparación con otras causas, aunque el seguimiento de nuestros pacientes ha sido corto y estos resultados deben interpretarse con precaución. Todos los pacientes presentaron una buena evolución clínica, sin secuelas neurológicas.
Como conclusiones, en nuestra muestra el 38,5% de las crisis febriles se asociaron con infección por EV o HPeV (33,3% y 5,1%, respectivamente), por lo que estos agentes deben tenerse en cuenta como posibles desencadenantes de crisis convulsivas febriles. La principal limitación del trabajo es que se trata de un estudio realizado en un único centro, por lo que el número de pacientes totales es pequeño, y no todos los pacientes que cumplían los criterios de inclusión se reclutaron para el estudio. Otra limitación importante es que se realizó punción lumbar en pocos pacientes (n=7), especialmente en el grupo de EV positivo (n=1), por lo que limitaría la validez de los datos obtenidos a este respecto. Además, los virus fueron identificados en frotis faríngeo y/o rectal, por lo que no es posible asegurar que sean el agente causal del proceso infeccioso, ya que no se detectaron en LCR o sangre. Por otro lado, el seguimiento realizado a los niños ha sido durante un breve periodo de tiempo. Consideramos necesarios más estudios con mayor número de casos y seguimientos evolutivos más largos para conocer la evolución y recurrencia de las crisis febriles en pacientes con infección por EV y HPeV.