Caso clínico
Mujer de 6 años y 11 meses, que consulta porque desde hace 10 días presenta molestias en la zona submaxilar izquierda, con tumoración que ha aumentado de tamaño y febrícula. Estaba recibiendo tratamiento domiciliario con amoxicilina + ácido clavulánico e ibuprofeno.
Aporta un primer hemograma con 7,3 % monocitos; y un segundo 5 días después en que destacaríamos 11,7 % monocitos. Serologías a CMV, Epstein-Barr; Coxsackie 9, B (1-6), ECHO y parotiditis, todas IgM () e IgG (+) excepto para CMV y Epstein-Barr (ambas negativas). Bioquímica normal.
En la exploración se aprecia un buen estado general, sin sensación de enfermedad. Auscultación cardíaca y respiratoria normal. Abdomen blando y depresible, discreta esplenomegalia. No hepatomegalia. En la zona submaxilar izquierda presenta tumoración dura de 3,5 x 1,5 cm, con edema que borra rama, discreto aumento de circulación local, a tensión, y dolorosa a la palpación. No se observan otras adenopatías, ni caries. Peso de 26 kg (P75), y talla de 122 cm (P90-75).
Antecedentes familiares: padres y hermanos viven sanos, el padre trabaja en granja avícola. Viven en zona rural. Antecedentes personales: sin interés.
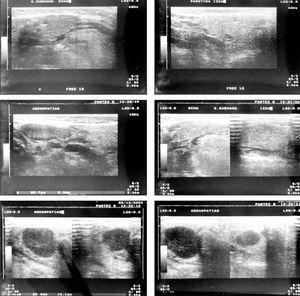
Se solicita ecografía que se informa como "aumento de glándula submaxilar izquierda, comparativamente con la submaxilar derecha, aproximadamente 1 cm mayor, aunque conserva ecoestructura y sin apreciarse dilataciones de su sistema excretor. Rodeando a dicha glándula existe un conglomerado de adenopatías muy hipoecogénicas de hasta 2 cm de tamaño. Existen otras adenopatías laterocervicales izquierdas menos hipoecogénicas. Los hallazgos sugieren, submaxilitis izquierda, acompañada de adenopatías de vecindad" (fig. 1).
Figura 1. Aumento de glándula submaxilar izquierda, comparativamente con la submaxilar derecha, conglomerado periglandular de adenopatías muy hipoecogénicas.
A las 4 semanas del inicio del cuadro, se encuentra clínicamente mejor, presentando en ocasiones febrícula. El apetito está conservado, y el estado general es excelente. A la exploración presenta una tumoración dura de 2 * 1,5 cm dolorosa a la palpación, sin fluctuación, con adenopatía satélite de 1 * 1 cm. La ecografía de control es similar a la anterior.
Se plantea inicialmente la alternativa entre realizar tratamiento quirúrgico o cloxacilina 10 días, optando los padres por este último.
A las 8 semanas, ante la persistencia del proceso se realiza cervicotomía con toma de biopsia y drenaje de colección purulenta ganglionar. El resultado de muestras en fresco de la lesión es negativo para bacilos ácido alcohol resistentes y la biopsia se informa como: "un fragmento de la cual es glándula salival seromucosa y un segundo, granulomas epitelioides necrosantes con algunas células gigantes tipo Langhans, aunque no absolutamente típicas son compatibles con origen tuberculoso".
Ante la orientación anatomopatológica se realiza radiografía de tórax, normal y prueba de tuberculina con PPD 5 UT a padres, 2 hermanos y la paciente, siendo en todos ellos negativa (0 mm) a las 48 y 72 h.
En el cultivo no hay crecimiento de micobacterias ni de Atipia felis.
Pregunta
¿Cuál es su diagnóstico?
Enfermedad por arañazo de gato
Tras ese tiempo de evolución se planteó el diagnóstico de enfermedad por arañazo de gato y se instauró tratamiento con azitromicina, 4 días.
A los 5 meses desde el inicio del cuadro, se recibió el resultado serológico, Bartonella henselae Ig (IFI): 512, "resultado compatible con infección por B. henselae".
El caso inicialmente tratado como adenitis reactiva y posteriormente como submaxilitis aguda (corroborado por la ecografía), evolucionó hacia una afectación adenopática subaguda, cuya biopsia proyectó dudas sobre un origen tuberculoso, por el hallazgo de células de Langhans, pero estas células no son patognomónicas de ninguna lesión y no se puede diagnosticar de tuberculosis si no se encuentra el germen causal o bien pruebas compatibles con la misma. El patólogo no debiera inducir a considerarla de tal origen, sin antes conocer los resultados previos de bacteriología 1.
El estado excelente de la niña, la evolución, los diferentes exámenes complementarios incluido el cultivo negativo y el estudio familiar descartaron patología debido a tuberculosis. Aunque no había antecedentes claros de lesión por gato, la procedencia rural, el contacto con ellos, junto a la anatomía patológica nos llevan a la sospecha diagnóstica de enfermedad de arañazo de gato que se confirmó posteriormente con el resultado positivo de la serología 2.
Es habitual en la infancia enfrentarnos a diferentes tumoraciones que con frecuencia corresponden a cuadros benignos, relacionados con el sistema defensivo (adenopatías), glándulas salivares y de otras localizaciones.
El diagnóstico diferencial de las tumoraciones submaxilares, incluye infecciones de las glándulas salivares por virus (coxsackie, parainfluenza), o bacterias, (Staphilococcus aureus), litiasis, tuberculosis, infección por VIH, sarcoidosis, síndrome de Sjögren, síndrome de Mickulitz y lesiones tumorales (quistes, tumores de extirpe epitelial y no epitelial, linfomas) 3.
La enfermedad por arañazo de gato suele producir una tumefacción ganglionar en general benigna y autolimitada, y es la causa más frecuente de linfadenopatía subaguda en niños 4.
El germen más directamente implicado es la B. henselae, aunque en el 5-10 % de pacientes no hay evidencia del microorganismo. Su incidencia no bien conocida, pues muchas veces la infección es asintomática, revelada en estudios serológicos 5,6, se estima en 1,9-9,3 casos por 100.000 habitantes/año. Suelen existir antecedentes de contacto con gato (mordedura, arañazo, lamedura) en la mayoría de los casos.
En el paciente inmunocompetente la sintomatología viene presidida por linfadenopatía regional, que puede estar precedida de pápula cutánea. El ganglio afectado generalmente axilar, cervical, inguinal o epitroclear, está aumentado de tamaño, es doloroso a la palpación, eritematoso, caliente, indurado y puede supurar. Con menor frecuencia existe anorexia, vómitos, cefalea y esplenomegalia. Otras manifestaciones atípicas, son síndrome mononucleósico y fiebre de origen desconocido.
Aunque muy infrecuentes, pueden existir complicaciones como síndrome de Parinaud, encefalopatía, neurorretinitis y osteomielitis, abscesos (hepático, esplénico), neumonía, endocarditis. La enfermedad no complicada habitualmente se resuelve en 2-6 meses 7,8.
Existen diferentes pruebas para confirmar el diagnóstico: la serología es rápida y asequible 9, el aislamiento en sangre es difícil, pero en aspirado y muestras es posible aunque lento (2-6 semanas), la PCR es rápida 10 con el problema de la limitación técnica y por último el examen histológico 11.
La enfermedad es autolimitada y no parece precisar de tratamiento, aunque la azitromicina a 10 mg/kg/día, podría acortar los síntomas 7.
Correspondencia: Dr. José Manuel García Puga.
Apdo. de Correos, 160. 18080 Granada. España.
Correo electrónico: jmgpuga@telefonica.net.
Recibido en febrero 2005.
Aceptado para su publicación en octubre de 2005.